Стеноз гортани у детей: классификация, диагностика, лечения
Содержание:
- Причины стеноза гортани у детей и взрослых
- Лечение стеноза гортани и трахеи
- Лечение рубцового стеноза гортани в Израиле
- Лечение
- Симптомы и признаки стеноза позвоночного канала
- Как лечить стеноз гортани?
- 4.Лечение
- Причины развития синдрома позвоночной артерии
- Лечение стеноза коронарных артерий
- Степени тяжести стеноза гортани:
- Другие заболевания из группы Болезни органов дыхания:
- Осложнения
- Диагностика
Причины стеноза гортани у детей и взрослых
Основная причина стеноза гортани – это реанимационные мероприятия (искусственная вентиляция легких). Также заболевание могут спровоцировать:
- черепно-мозговая травма (нарушается иннервация мышц гортани, возникает их паралич, обуславливающий возникновение стеноза);
- попадание в гортань инородных тел;
- проведение операции на гортани или ее ранение;
- опухоль щитовидной железы или средостения;
- протекающие с осложнениями заболевания верхних дыхательных путей (гнойное воспаление горла, ангина);
- аллергические реакции;
- термический/химический ожог гортани (попадание в дыхательные пути кислот, вдыхание едкого дыма);
- наличие новообразований;
- лучевая терапия;
- рубцы гортани.
Также стеноз гортани у взрослых могут вызывать осложнения таких инфекционных заболеваний, как сифилис и дифтерия.
Причины стеноза гортани у детей
У детей развитию стеноза способствуют анатомо-физиологические особенности гортани, поэтому симптомы болезни могут проявляться при аллергии или обычной простуде. Так, у них:
- гортань имеет воронкообразную форму (у взрослых – цилиндрическую);
- наиболее узкое место трубки – подсвязочное пространство, ограниченное перстневидным хрящом;
- в подсвязочном пространстве содержится большое количество желез, отвечающих за выработку слизи (с годами их становится все меньше);
- в зоне перстневидного хряща хорошо выражена подслизистая ткань;
- слизистая оболочка в подсвязочном пространстве покрыта цилиндрическим эпителием, при слущивании клеток которого обнажается значительный участок рефлексогенной зоны.
Лучшие врачи по лечению стеноза гортани
9.5
Лор (отоларинголог)
Врач высшей категории
Сизоненко Оксана Александровна
Стаж 35
лет
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
10
Лор (отоларинголог)
Врач высшей категории
Акулич Иван Иванович
Стаж 36
лет
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
10
Лор (отоларинголог)
Врач высшей категории
Рахимов Рашид Тулкунович
Стаж 26
лет
Медцентр Медквадрат на Каширском ш.
г. Москва, Каширское ш., д. 74, стр. 1
Каширская
2.8 км
Каширская
3 км
8 (499) 519-35-25
8.9
Лор (отоларинголог)
Врач первой категории
Нурманбетова Камиля Эльманбетовна
Стаж 9
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
9.1
Лор (отоларинголог)
Зейналова Дженнет Феликсовна
Стаж 8
лет
Кандидат медицинских наук
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (499) 519-36-54
9.7
Лор (отоларинголог)
Руденко Мария Викторовна
Стаж 20
лет
Медицинский центр Столица на Ленинском, 90
г. Москва, Ленинский пр-т, д. 90
Проспект Вернадского
1.5 км
8 (495) 185-01-01
9.2
Лор (отоларинголог)
Петлев Алексей Анатольевич
Стаж 33
года
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская
690 м
Трубная
680 м
Цветной бульвар
730 м
8 (499) 519-34-15
9.1
Лор (отоларинголог)
Врач высшей категории
Алимов Олег Александрович
Стаж 42
года
Кандидат медицинских наук
Клиника Московский доктор
г. Москва, ул. Коктебельская, д. 2, корп. 1
Бульвар Дмитрия Донского
500 м
Улица Старокачаловская
800 м
8 (499) 969-29-32
8.6
Лор (отоларинголог)
Врач высшей категории
Карчава Дженверий Зурабович
Стаж 8
лет
Медико-стоматологическая клиника SHIFA (ШИФА) м. Университет
г. Москва, Ломоносовский пр-т, д. 25, корп. 1
Университет
390 м
8 (499) 116-78-78
9.1
Лор (отоларинголог)
Врач высшей категории
Клешнин Дмитрий Анатольевич
Стаж 32
года
Кандидат медицинских наук
Медицинский центр КДС-клиник на Белозерской
г. Москва, ул. Белозерская, д. 17Г
Бибирево
2.1 км
8 (499) 116-79-02
Лечение стеноза гортани и трахеи
- Баллонная дилатация. Щадящий метод лечения, при котором просвет подголосового отдела гортани расширяется за счет баллона, постепенно наполняющегося водой. Для применения данного метода многие авторы обозначают различные показания, основное место среди которых, конечно, занимает не тотальное закрытие просвета дыхательных путей и небольшая протяженность стеноза. При нескольких неудовлетворительных попытках баллонной дилатации рекомендуется переходить к хирургическим методам лечения.
- Ларинго-трахеальная реконструкция. Во время операции стенозированный участок подголосового отдела гортани или трахеи рассекается и устанавливается аллотрансплантаты. Таким образом достигается формирование более широкого просвета дыхательных путей.
- Ларинго-трахеальная резекция с формированием анастомоза подразумевает полное удаление стенозированного участка дыхательных путей.
В послеоперационном периоде в подавляющем большинстве случаев требуется установка Т-образной трубки точно подобранного размера из специального материала. В недавно проведенном систематическом обзоре литературы авторы пришли к выводу, что ларинготрахеальная резекция с анастомозом уменьшает общее количество проводимых операций у каждого пациента и увеличивает количество деканюляций.
Кто лечит стеноз гортани и трахеи:
Профессор, оториноларинголог-хирург. Специализация: Операции на шее, хирургия гортани,
полости носа и околоносовых пазух, хирургия полости рта, носоглотки и ротоглотки.
Лечение рубцового стеноза гортани в Израиле
На первой стадии РСГ назначают противоинфекционные препараты, а также инъекции кортикостероидных фармсредств в пораженную часть гортани, что позволяет снять воспаление и предотвратить некроз тканей.
При сужении гортанного просвета более чем наполовину показано хирургическое лечение. Израильские хирурги применяют малоинвазивные техники для иссечения рубцов. На ранней стадии стеноза используют углекислотный лазер, который устраняет рубцевание. Чтобы предотвратить сращение тканей, устанавливают временный имплантат.
При тяжелой форме РСГ проводится лазерная резекция для эксцизии пораженного сегмента гортани. В некоторых случаях врачи израильских медцентров используют криохирургию и электрокоагуляцию для удаления рубцовой ткани. Во время открытых операций применяют технику ларингофиссуры с установкой искусственных стентов-расширителей или хрящевых графтов. Кроме хирургического лечения, пациентам назначают прием противовоспалительных, антигистаминных, антибактериальных и противоотечных медпрепаратов.
Лечение
Лечение зависит от этиологии Бронхостеноза. Воспалительные процессы в стенке бронха, вызывающие сужение его просвета, подлежат консервативной терапии в сочетании с местным эндобронхиальным воздействием на патологический процесс: бронхоскопия с аспирацией содержимого бронхов, введением лекарственных веществ, удалением грануляций, прижиганием их и т. д.
Бронхостеноз, обусловленный инородным телом, можно устранить путем его извлечения. Воспалительные изменения в стенке бронха после этого, как правило, исчезают.
При Б. опухолевой природы производят резекцию легкого; при аденоме бронха на ранних этапах показана бронхотомия или резекция участка бронха с последующим наложением межбронхиального анастомоза, что позволяет сохранить функционирующую часть легкого. Пластическая операция может быть выполнена и при ограниченных рубцовых или врожденных стенозах крупных бронхов. При сдавлении бронха извне устранение причины компрессии восстанавливает нарушенную бронхиальную проходимость.
Библиография: Богуш Л. К. и др. Клинико-морфологическая характеристика рубцового стеноза крупных бронхов у взрослых, связанного с туберкулезным бронхоаденитом, Грудн. хир., № 6, с. 66, 1971, библиогр.; Лапина А. А. Туберкулез бронхов. М., 1961; Лукомский Г. И. и др. Бронхология, М., 1973, библиогр.; Нарушения бронхиальной проходимости, под ред. С. А. Рейнберга, М., 1946, библиогр.; Петровский Б. В., Перельман М. И. и Кузьмичев А. П. Резекция и пластика бронхов, М., 1966, библиогр.; Розенштраух Л. С. Значение коллатеральной вентиляции при раке легкого, Грудн. хир., № 6, с. 94, 1961; Соколов Ю. Н. и Розенштраух Л. С. Бронхография, М., 1958, библиогр.; Шаров Б. К. Бронхиальное дерево в норме п патологии, М., 1970, библиогр.; Felson В. Chest roentgenology, Philadelphia, 1973, bibliogr.; Huzly A. u. Bohm F. Bronchus und Tuberkulose, Stuttgart, 1955.
Симптомы и признаки стеноза позвоночного канала
Развивается стеноз позвоночного канала на уровне поясничного, грудного или шейного отдела довольно медленно. Этот процесс может занимать несколько лет жизни человека. Основными симптомами являются постепенно нарастающие боли в определенной локации. Причем дискомфорт и неприятные ощущения дают о себе знать не только в спине, но и в ногах. Сначала проявляется заболевание только при ходьбе, а затем боль присутствует и в состоянии покоя.
Болевые ощущения не имеют четкой локализации. При ходьбе нарастает слабость в ногах. Человек хочет сесть или даже лечь. Облегчить симптомы могут легкие сгибания ног или незначительный наклон туловища вперед. Характерными чувствительными расстройствами при стенозе позвоночного канала поясничного отдела является онемение, снижение чувствительности в ногах, ощущение «мурашек».
Нередко может быть нарушена и функция тазовых органов. Это проявляется в снижении потенции у мужчин, дефекации, задержке или наоборот – внезапном позыве на мочеиспускание. При длительном сдавливании нервных корешков спинного мозга можно заметить, что нижние конечности начали постепенно худеть. Симптомы стеноза позвоночного канала шейного отдела или грудного проявляются еще и в нарастающем спастическом явлении в ногах.
Часто это заболевание протекает незаметно. Диагностируется обычно на более поздних стадиях развития. Особенно в том случае, если речь идет о поражении шейного отдела. Боль постепенно может появиться в шее. Она может быть как односторонней, так и двухсторонней. Неприятные и болевые ощущения появляются в лопатках, плечах, затылке и руках. При определенных движениях шеи эти боли начинают усиливаться. В ногах возникает чувство «ватности». Характеризуется стеноз позвоночного канала шейного отдела запорами и задержкой мочеиспускания.
Если сдавливание происходит на уровне 3-4 позвонков, то заметны нарушения функций дыхания. Проявляются спастические явления как в ногах, так и в руках.
Это основные симптомы стеноза позвоночного канала.
У вас появились симптомы стеноза позвоночного канала?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Патогенез
Механизм зарождения и дальнейшего развития заболевания наблюдается в определенной локации. Следует понимать, что свободное (резервное) пространство вокруг спинного мозга и нервных корешков должно оставаться в норме, так как здесь располагаются сосуды. Если же оно уменьшается или полностью исчезает, то происходит нарушения кровообращения как в спинном мозге, так и в нервных корешках. Циркуляция спинномозговой жидкости также нарушается. Патологическое сужение резервного пространства обуславливается внедрением мягкотканых, хрящевых и костных структур.
Сосудистое русло начинает испытывать хронический застой из-за сдавливания сосудов и нервных элементов. Спинной мозг и корешки испытывают «голодание», то есть кислородные дефицит и недостаток кровоснабжения. В результате этого процесса серьезно нарушается функция нервных элементов.
Если происходит длительное нарушение питания спинного мозга и нервных корешков, то начинает образовываться и разрастаться рубцовая ткань, заметно образование спаек. Стеноз позвоночного канала шейного, грудного, поясничного отделов часто становится причиной ярко выраженного болевого синдрома. У человека развиваются вегетативные, двигательные, чувствительные и трофические нарушения.
Как лечить стеноз гортани?
Лечение стеноза гортани непременно должно проводиться квалифицированными специалистами и в условиях стационара. О подозрениях на стеноз гортани необходимо сообщать принимающему вызов оператору скорой помощи, что станет для него поводом направить к больному бригаду медиков вне очереди. На месте больному будет оказана первая помощь и подача кислорода через маску или носовой катетер, однако без госпитализации обойтись не удастся. В условиях стационара пациенту будет оказано противоотечное, противовоспалительное, антибактериальное и противоаллергическое лечение. Не исключено, что первые дни в больнице пациент проведет в отделении реанимации, что должно быть воспринято его родственниками как необходимая мера.
Если у больного развивается удушье, то мерой его предотвращения часто оказывается хирургическое вмешательство, а именно трахеотомия. До осуществления операции больному при необходимости и при возможности проводится чрескожная трахеостомия и интубация трахеи, целью чего является облегчение дыхания.
Хронические стенозы могут лечиться и неоперативным путем, а с использованием специальных стентов и дилататоров, установка которых способствует постепенному расширению гортани.
4.Лечение
Какими бы причинами ни был вызван ложный круп со стенозом гортани, неотложная медицинская помощь обязательна, и любое промедление (в надежде на «авось» или на «народные средства») может обойтись трагически дорого.
Очень важно справиться с беспокойством, страхом, а иногда и паническим возбуждением ребенка: ни на минуту не оставлять одного, держать на руках. Помещение не должно быть жарким (не более 18°С), а питье, напротив, следует подогревать и поить ребенка почаще
Собственно лечение должно производиться в условиях стационара. В зависимости от тяжести ситуации и индивидуальных факторов, назначают отхаркивающие ингаляции, глюкокортикоидные противовоспалительные средства в тех или иных фармакологических формах; если вирусный ложный круп осложнен бактериальной коинфекцией, назначают антибиотики. При критически опасном прогрессировании симптоматики используют адреналин, а в случаях вынужденного применения реанимационного протокола могут быть произведены интубация и трахеостомия.
Причины развития синдрома позвоночной артерии
СПА может возникать на фоне большого числа заболеваний. Все
их можно разделить на 3 группы: врожденные аномалии, сосудистые патологии и
вертеброгенные (связанные с позвоночником) нарушения. Но во всех случаях
происходит или сжатие кровеносных сосудов (стеноз) теми или иными
анатомическими структурами или уменьшение их просвета, что приводит к нарушению
тока крови сквозь них.
Наиболее часто синдром позвоночной артерии является
следствием:
- Остеохондроза шейного отдела позвоночника и его осложнений в виде протрузий и грыж межпозвонковых дисков, а также спондилеза. В таких ситуациях наблюдается уменьшение высоты межпозвонковых дисков, что приводит к нарушениям анатомии позвоночника и сдавливанию одной или обеих позвоночных артерий сблизившимися позвонками или образовывающимися на их краях костными выростами (остеофитами).
- Патологической подвижности шейных позвонков, базилярной импрессии, подвывихов суставных отростков позвонков, аномалий Пауэрса и Киммерли. В подобных случаях происходит смещение позвоночных артерий или их сдавливание спазмированными мышечными волокнами или аномально расположенными костными структурами.
- Компрессии спинномозговых корешков. Это сопровождается рефлекторным артериальным стазом, т. е. остановкой тока крови.
- Тромбоза и атеросклероза позвоночных артерий. Эти сосудистые патологии приводят к сужению просвета артерий в результате образования в них тромбов или атеросклеротических бляшек, от размера которых напрямую зависит качество кровотока. В некоторых случаях проход крови может быть настолько ослабленным или полностью заблокированным, что приведет к инсульту.
- Доброкачественные и злокачественные опухоли, расположенные в непосредственной близости от позвоночных артерий. Они также способны механически пережимать сосуды и приводить к соответствующим нарушениям кровообращения в вертебробазилярном бассейне.
Также причина развития СПА могут становиться:
- фиброзно-мышечная дисплазия;
- извитость и наличие перегибов позвоночных
артерий; - гипертония;
- системные васкулиты;
- миофасциальный синдром;
- сколиоз;
- спондилолистез и пр.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
- консервативные и медикаментозные;
- хирургические.
На ранних стадиях болезни чаще проводится консервативное лечение. Оно предполагает изменение образа жизни в сторону здорового, отказ от вредных привычек, оптимизацию уровня физической активности и соблюдение гипохолестериновой диеты. Питание должно быть дробным. Ограничивается употребление соли, сладостей, алкоголя, жирных сортов мяса и хлебобулочных изделий. В рацион включают растительные масла, рыбий жир и сложные углеводы, которые содержатся в крупах
Также важно выпивать до 2 литров жидкости и поменять принцип приготовления пищи: продукты следует варить, тушить или запекать
При ишемической болезни сердца назначают препараты, например:
- гипохолестериновые — снижают уровень холестерина в крови (статины, фибраты, ингибиторы PCSK9, эзетимиб);
- дезагреганты и антикоагулянты — «разжижают» кровь, уменьшают её свёртываемость и вязкость, препятствуют образованию тромбов (ацетилсалициловая кислота, клопидогрел, варфарин, апиксабан, ривароксабан, дабигатран, прасугрел);
- антиангинальные — расширяют сосуды, предупреждают приступы стенокардии (нитроглицерин, амлодипин, сиднофарм, бисопролол, ранолазин);
- ангиопротекторы — защищают сосуды от повреждений и растяжения (ингибиторы АПФ);
- лекарства для стабилизации артериального давления, снижения частоты пульса и профилактики аритмий — мочегонные (индапамид, гипотиазид, торасемид), ингибиторы АПФ (рамиприл, периндоприл), бета-адреноблокаторы (метопролол, бисопролол) и ивабрадин;
- метаболические — нормализуют обмен веществ (триметазидин, неотон).
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечениевключает два основных вида воздействия на стеноз коронарных артерий:
- стентирование;
- шунтирование.
Стентирование предполагает установку стента в суженный сосуд. Стент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
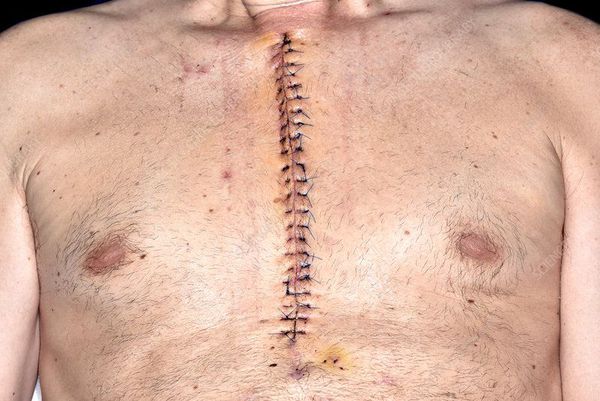
Шунтированиенаправлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
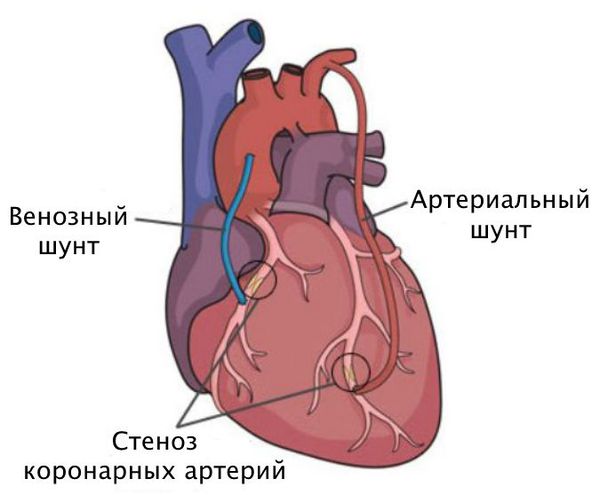
Такая манипуляция предполагает вскрытие грудной клетки, нередко приводит к долгой реабилитации и серьёзным осложнениям, таким как ишемический инсульт, анемия, аритмия, закупорка шунтов тромбом, длительное заживление грудины с формированием ложного сустава и образованием жидкости в лёгких, отёчность и долгое заживление ноги .
Ещё существует третий хирургический метод лечения стеноза —эндартерэктомия. Она предполагает удаление тромба и холестериновой бляшки из просвета сердечной артерии. Однако сейчас эндартерэктомия практически не применяется, так как она сопровождается большими рисками и не исключает повторное образование тромбов.
Степени тяжести стеноза гортани:
I степень (компенсации) – состояние ребенка средней тяжести. Отмечаются осиплость голоса и грубый «лающий» кашель. Отсутствие признаков ДН в покое, при беспокойстве периодически возникает инспираторная одышка без участия вспомогательной мускулатуры, небольшой цианоз вокруг рта. ЧСС выше возрастной нормы на 5-10%.
II степень (cубкомпенсации) — состояние тяжелое, бледность кожных покровов, цианоз носогубного треугольника, наличие признаков ДН в покое (участие в дыхании вспомогательных и резервных мышц). ЧСС превышает норму на 10-15%.
III степень (декомпенсации) — состояние очень тяжелое, кожа бледная, акроцианоз. К признакам дыхательной недостаточности II ст. присоединяются симптомы недостаточности кровообращения, ЧСС выше нормы более чем на 15%, парадоксальный пульс; со стороны нервной системы – возбуждение или заторможенность.
IV степень (асфиксия): состояние крайне тяжелое, сознание отсутствует, развивается гипоксическая кома, нарастают нарушения витальных функций с последующей остановкой дыхания и сердца.
Неотложная помощь при I степень стеноза:
- обеспечить доступ свежего прохладного воздуха, дать ребенку теплое щелочное питье;
- отвлекающие процедуры: горячая ножная или ручная ванна (при отсутствии высокой температуры тела);
- интраназальное введение 0,05% р-ра нафазолина 0,2 мл детям первого года жизни, прибавляя на каждый последующий год по 0,1 мл, но не более 0,5 мл.
- При отечной форме ОСЛТ:
Дозированные аэрозоли b2-агонистов (сальбутамола, фенотерола, беродуала (фенотерола+ипратропия бромида) — 1-2 дозы без спейсера или 4-5 доз через спейсер.
- При аллергической природе заболевания ввести 2,5% р-р прометазина (пипольфена) — 0,1–0,15 мл/год в/мышечно;
- при беспокойстве ребенка ввести: 0,5% р-р диазепама (седуксена) 0,05 мл/кг в/мышечно.
Госпитализация в инфекционное отделение.
Неотложная помощь при II степени стеноза:
- оксигенотерапия;
- интраназальное введение р-ра нафазолина;
- ввести 3% р-р преднизолона 2-3 мг/кг в/мышечно, в/венно (или 0,4% р-р дексаметазона 0,6 мг/кг в/мышечно, в/венно);
- при беспокойстве — ввести 0,5% р-р диазепама (седуксена) 0,05 мл/кг в/мышечно.
Госпитализация в ОИТР инфекционного стационара.
Неотложная помощь при III – IV степени стеноза:
- оксигенотерапия;
- ввести 3% р-р преднизолона 5 –7 мг/кг или 0,4% р-ра дексаметазона 0,7 мг/кг в/венно, в/мышечно;
- при IV степени стеноза – интубация трахеи (при невозможности ее выполнения — коникотомия).
Экстренная госпитализация (при транспортировке — готовность к экстренной интубации трахеи, обеспечение проведения ИВЛ, инфузионная терапия для коррекции гемодинамических нарушений) в реанимационное отделение ближайшего стационара.
предыдущая статья
Витамин D и здоровье детей
следующая статья
Основные дифференциальные показатели у детей
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Осложнения
Рассматриваемая патология достаточно тяжелая и, как правило, вызывает серьезные осложнения. В первую очередь при рубцовом стенозе страдает бронхолегочная система. Из-за трахеального дыхания ухудшается вентиляция легких, увеличивается риск внезапной асфиксии и летального исхода. Застой слизистых выделений из-за слабого откашливания провоцирует повторные бронхиты, пневмонии. В некоторых случаях РСГ приводит к хронической пневмонии неспецифического характера.
Кроме того, нарушается работа эндокринной, сердечнососудистой и центральной нервной системы. У больного возникают различные заболевания желудка, снижается газообмен, развивается гипокалиемия, повышается уровень глюкозы и остаточного азота. Также нарушается циркуляция крови, ухудшается работа почек, снижается иммунитет и возникает метаболический ацидоз. Диагноз РСГ в детском возрасте приводит к нарушениям физического и интеллектуального развития, травмируется психика, вследствие чего, ребенок не может учиться и общаться со сверстниками. Чтобы исключить осложнения, следует своевременно обратиться к отоларингологу для проведения диагностики и соответствующего лечения.
Диагностика
Диагностический курс длится от 3 до 5 дней. На первом этапе специалист изучает анамнез и анализирует жалобы пациента. После физикального осмотра требуется лабораторная и инструментальная диагностика.
В курс обследования входит:
- Эндоскопическое исследование гортани с помощью ларингоскопа (прямое и непрямое).
- Биопсия патологических тканей гортани при подозрениях на злокачественность, склерому, сифилис или волчанку.
- Рентгенография грудной клетки, чтобы исключить или подтвердить болезни легких и сердечнососудистой системы.
- Трахеография — исследование трахеи с контрастным веществом.
- МРТ или КТ, наиболее информативные методы диагностики, которые применяют при отсутствии достаточной информации о характеристиках патологии.
Кроме того, для получения объективной картины и разработки адекватного плана лечения врач может назначить спирографию, суточное рН-мониторирование желудка, артериографию, бодиплетизмографию, эзофагоскопию. При недостаточности дыхания ларингоскопия проводится в полной готовности к экстренной трахеотомии, чтобы исключить асфиксию и летальный исход.