Ушиб головного мозга — симптомы и лечение
Содержание:
Как отличить симптомы сотрясения мозга с более тяжелыми повреждениями головы?
Коммоция (сотрясение) легкой степени тяжести характерна основными группами симптомов:
- Признаки, касающиеся головы. Это нетипичная утомляемость и сонливость, некоторая спутанность сознания. Может присутствовать головная боль или головокружение, часто бывает тошнота. Потери памяти, как правило, не наблюдается. Могут проявляться болезненные ощущения при движении глаз, ригидность мышц шеи, скачки артериального давления, изменения пульса.
- Неврологические признаки, выраженные локально. Это нистагм (подрагивания, подергивания глаз), зрительная размытость, нечеткость, пошатывания при ходьбе, общая мышечная слабость.
Симптомы сотрясения мозга могут быть и отдаленными, они называются посткоммоционными. Посткоммоционный синдром часто бывает спустя недели или месяцы после травмы, на которую человек может не обратить должного внимания.
МКБ-10 описывает этот синдром как следствие травмы головы, обычно после сотрясения мозга.
Признаки посткоммоции следующие:
- Сдавливающая, сжимающая головная боль, которую часто путают с типичной ГБН – головной болью напряжения. Посткоммоционная боль проявляется через 7-10 дней после травмы, реже через месяц.
- Головокружение, не связанное с переутомлением или другими вегетативными нарушениями.
- Нарастающая утомляемость, астения.
- Раздражительность
- Постепенное снижение активности когнитивных функций – памяти, внимания.
- Трудности концентрации и проблемы с выполнением простых задач
- Чувство необъяснимой тревоги, нарастающая агрессивность, часто плаксивость.
- Нарушение сна, сонливость в дневное время.
- Проявления сенсорных нарушений – снижение зрения, слуха, шумы в ушах.
- Нарушения сексуальных функций, не связанных с урологической или гинекологической патологией.
- Снижение устойчивости к стрессу, эмоциональное возбуждение или проблемы с алкоголем.
- Нередко здесь же присутствуют тревога и депрессия.
Головные боли и головокружение более чем в половине случаев сохраняются в течение нескольких месяцев, но по истечении года они выявляются лишь у 1% (и в большинстве этих случаев обследование не показывает никаких аномалий).
Посткоммоционные расстройства, как правило, проявляются спустя месяц после травмы, но в 10-15 % всех случаев симптомы сотрясения мозга, которые не видны сразу, могут быть заметны даже спустя полгода.
Данные о сравнительной роли органических и психогенных факторов в сохранении упомянутых симптомов довольно противоречивы. Так, высказывалось предположение, что эти симптомы просто отражают желание получить материальную компенсацию. В некоторых больших обследованиях удалось установить выраженную связь с прошлой конституцией, принадлежностью к определенному социальному классу, характером несчастного случая и судебной тяжбой. В других обзорных работах и катамнестических исследованиях отмечается связь с ранней неврологической симптоматикой (диплопия, анозмия, продолжительность посттравматической амнезии). Lishman отмечает, что данные симптомы начинаются на органической основе и большей частью сходят на нет, но они также могут поддерживаться психологическими факторами. В проспективном исследовании причины сохранения симптоматики оказались смешанными (органические и социальные), а желание получить компенсацию не попало в число факторов.
Психиатров нередко просят подготовить отчеты в связи с требованиями материальных компенсаций после перенесенных травм головы. При подготовке таких отчетов для гражданских судов следует осветить следующие вопросы:
- подлинность симптомов;
- способствовала ли травма головы появлению этих симптомов;
- и если так, то в какой степени (т.е. могли ли эти симптомы возникнуть без травмы?);
- каков прогноз?
Суд признает, что более уязвимый человек пострадает от травмы больше, чем человек крепкий.
Общепризнано, что повышенная раздражительность и агрессия, которые, в частности, отмечаются после травмы головы, могут привести к совершению преступления. Управление такими пациентами сопряжено с трудностями, и в таких случаях обычно необходимо сочетание когнитивного поведенческого подхода с соответствующей фармакотерапией. Поэтому высказывались мнения о том, что для лиц, страдающих от травм головы, а особенно для лиц с нейропсихиатрическими последствиями этих травм нужны специальные службы. В 1992 году Министерство здравоохранения в качестве пилотного проекта создало двенадцать таких служб сроком на пять лет. Вместе с тем их будущее вовсе не гарантировано, и деятельность этих служб будет анализироваться самым внимательным образом. Если бы у нас были более адекватные службы, то меньше лиц находилось бы в неподходящих для них условиях, в том числе в тюрьмах.
Лечение
Лечение при сотрясении должно начинаться немедленно, чтобы избежать серьезных последствий. Важным моментом является и оказание первой помощи. Человека с легким сотрясением можно уложить на валик или немного приподнять. Для более тяжелого случая лучше ничего не предпринимать и ждать приезда медиков. Если происходит носовое кровотечение, голову необходимо наклонить вперед или повернуть набок. Медикаментозное лечение назначают при легкой степени, в тяжелых случаях может понадобиться операция.
Потерпевшему могут назначить обезболивающие, успокоительные, транквилизаторы, а также препараты от головокружения. После лечения рекомендуется использовать специальные развивающие тренажеры, направленные на улучшение когнитивных функций. Тренажеры Викиум отлично для этого подходят.
Когда следует обратиться к врачу
Асфиксия, последствия которой бывают очень тяжелыми, требует срочного обращения к врачу. Устранением причин и последствий данного состояния занимаются отоларингологи или терапевты. Потребоваться помощь квалифицированного врача может при следующих заболеваниях: отек гортани или легкого, паническая атака, пневмония, анафилактический шок, бронхиальная астма.
Записаться на прием к врачу или срочно вызвать специалиста на дом следует:
- при спазмах мышц гортани;
- при параличе дыхательной мускулатуры;
- при попадании в дыхательные пути инородных тел, пищи, воды;
- при поражении электрическим током;
- при отравлении угарным газом или токсичными парами.
АО «Медицина» (клиника академика Ройтберга) в Москве предлагает услуги квалифицированных отоларингологов и терапевтов в области лечения последствий асфиксии. Клиника расположена по адресу 2-й Тверской-Ямской переулок, дом 10, в 5 минутах от метро «Московская». Высокая квалификация специалистов-отоларингологов, многие из которых имеют высшие медицинские звания, и применение современных методов лечения позволяют пациентам быть уверенными в успешности терапии.
Лечение гиперкинезов у детей
Лечение гиперкинезов у детей процесс длительный и сложный, поскольку на сегодняшний день причины их возникновения устранить невозможно.
В арсенале неврологии есть только фармакологические средства и физиотерапевтические методы для облегчения проявлений симптомов данных заболеваний, позволяющие значительно улучшить состояние больных детей.
Для улучшения кровообращения головного мозга и полноценного обеспечения кислородом клеток его тканей применяются витаминами В1, В6 и В12, а также такие препараты, как Пирацетам, Пантокальцин, Глицин.
Пирацетам (Ноотропил, Пиратропил, Церебрил, Циклоцетам и др.) в таблетках, в форме гранул для приготовления сиропа и раствора для приема внутрь. Этот ноотропный препарат способствует нормальной работе сосудистой системы головного мозга, а также повышает уровень веществ-нейромедиаторов ацетилхолина, дофамина и норадреналина. Стандартная дозировка для детей по 15-25 мг дважды в сутки (перед утренним и вечерним приемами пищи), допускается разбавлять водой или соком. Уточнение дозы и определение длительности применения осуществляется лечащим врачом в индивидуальном порядке.
Лекарственное средство Пантокальцин (кальциевая соль гопантеновой кислоты) снижает двигательную возбудимость и назначается детям старше трех лет по 0,25-0,5 г 3-4 раза в день (через полчаса после еды), курс лечения длится 1-4 месяца. Возможные побочные действия: ринит, конъюнктивит, высыпания на коже.
Улучшает метаболизм клеток головного мозга и успокаивающе действует на ЦНС препарат Глицин (Аминоуксусная кислота, Амитон, Гликозил) в таблетках по 0,1 для рассасывания под языком. Детям 2-3 трех лет рекомендовано давать по полтаблетки (0,05 г) дважды в сутки в течение 1-2 недель, детям старше трех лет – по целой таблетке. Затем разовая доза принимается однократно. Максимальная продолжительность приема месяц, повторный курс лечения может назначаться через 4 недели.
В медикаментозной терапии гиперкинезов при ДЦП неврологи применяют аналоги гамма-аминомасляной кислоты с противоконвульсивным эффектом. Это такие препараты, как Габапентин и Ацедипрол. Габапентин (Габантин, Габалепт, Нейронтин) рекомендован для детей старше 12 лет по одной капсуле (300 мг) три раза в сутки. Однако препарат может давать побочные действия: головокружения и головную боль, повышение артериального давления, тахикардию, нарушения сна.
Расслаблению мускулатуры способствует и Ацедипрол (Апилепсин, Диплексил, Конвулекс, Орфирил) в таблетках по 0,3 г и в виде сиропа. Его назначают из расчета 20-30 мг на килограмм массы тела в сутки. Побочные действия могут быть в виде тошноты, рвоты, поноса, боли в животе, а также кожных высыпаний.
Назначение миорелаксанта Баклофена (Баклосана) при гиперкинетических формах ДЦП у детей старше 12 лет направлено на стимулирование рецепторов ГАМК и снижение возбудимости нервных волокон. Препарат принимается внутрь по определенной схеме, вызывает множество побочных действий: от энуреза и отвращения к пище до угнетения дыхания и галлюцинаций.
Также может назначаться препарат Галантамин (Галантамина гидробромид, Нивалин), который активизирует передачу нервных импульсов путем стимулирования рецепторов ацетилхолина. Данное средство предназначено для подкожных инъекций и выпускается в виде 0,25-1% раствора.
При гиперкинезах детям полезны физиотерапия и лечебная физкультура, водные процедуры и массажи. В особо тяжелых случаях может быть проведено хирургическое вмешательство: деструктивная или нейромодулирующая операция на головном мозге.
Родителям необходимо знать, что профилактика гиперкинезов у детей на сегодняшний день не разработана, если не считать генетической консультации пред планируемой беременностью. А прогноз гиперкинезов у детей сводится к хроническому течению заболеваний, которые вызывают данный синдром. Тем не менее, у многих детей с течением времени ближе в 17-20 годам состояние может улучшиться, но эти патологии являются пожизненными.
Диагностика сотрясения головного мозга
В больнице ребенка осматривает детский невропатолог, нейрохирург или травматолог. Он тщательно выясняет жалобы, собирает анамнез (историю заболевания), проводит общий и неврологический осмотр. Назначаются дополнительные методы диагностики. Основными являются рентгенография черепа, нейросонография (у маленьких детей), эхо-энцефалография (Эхо-ЭГ). При необходимости — компьютерная томография головного мозга (КТ), магниторезонансная томография (МРТ), электроэнцефалография (ЭЭГ), люмбальная пункция.
Рентгенография черепа проводится большей части больных. Целью данного исследования является выявление переломов черепа. Наличие любого повреждения костей черепа автоматически переводит травму в разряд средне-тяжелых или тяжелых (в зависимости от состояния ребенка). Иногда у маленьких детей с благополучной клинической картиной на рентгенограммах выявляются линейные переломы костей черепа. Судить о состоянии вещества головного мозга по рентгенограммам нельзя.
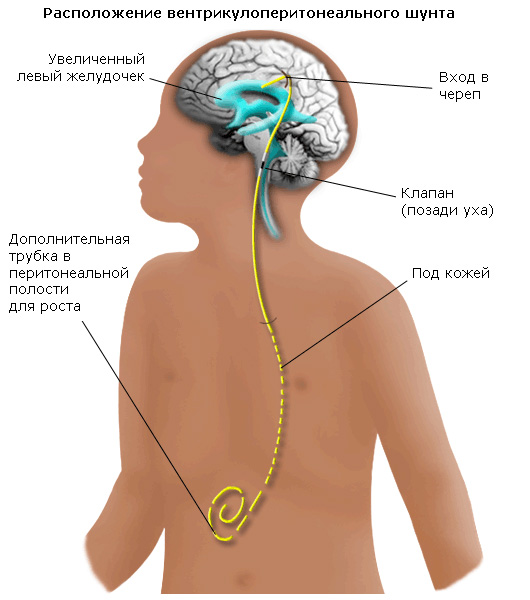
Нейросонография (НСГ) — это ультразвуковое исследование головного мозга. На нейросонограммах хорошо видно вещество головного мозга, желудочковая система. Можно выявить признаки отека головного мозга, очаги ушиба, кровоизлияний, внутричерепные гематомы. Процедура проста, безболезненна, быстро выполняется, не имеет противопоказаний. Ее можно проводить многократно. Единственное ограничение нейросонографии — наличие так называемых «естественных ультразвуковых окон» — большого родничка или тонких височных костей. Метод очень эффективен у детей в возрасте до 2 лет. Позже ультразвук становится трудно проходить через толстые кости черепа, что резко ухудшает качество изображения. Аппаратура для выполнения нейросонографии имеется в большинстве детских больниц.
Эхо-энцефалография (Эхо-ЭГ) — это также ультразвуковой метод исследования, который позволяет выявить смещение структур средней линии головного мозга, что может свидетельствовать о наличии дополнительных объемных образований головного мозга (гематомы, опухоли), дать косвенную информацию о состоянии вещества головного мозга и желудочковой системе. Метод этот простой и быстрый, однако надежность его невысока. Раньше он широко использовался в нейротравматологии, но при наличии современных средств диагностики, таких, как нейросонография, компьютерная и магниторезонансная томография, от него можно полностью отказаться.
Идеальным методом диагностики повреждений и заболеваний головного мозга является компьютерная томография (КТ). Это рентгенологический метод исследования, при котором с высокой четкостью можно получить изображения костей черепа и вещества головного мозга. По КТ диагностируются практически любые повреждения костей свода и основания черепа, гематомы, очаги ушиба, кровоизлияния, инородные тела полости черепа и пр. Точность этого исследования очень высока. Его основным недостатком является то, что КТ-аппарат дорог, и он есть далеко не в каждой больнице.
Магниторезонансная томография (МРТ) — наиболее точный, но сложный и дорогой метод обследования центральной нервной системы. Он редко используется для диагностики острой черепно-мозговой травмы, так как не позволяет увидеть кости черепа, менее точен для распознавания острых кровоизлияний, занимает больше времени, чем компьютерная томография, часто требует наркоза при обследовании маленьких детей — ребенок должен лежать абсолютно неподвижно в течение 10-20 минут, а маленькие дети этого сделать не могут; кроме того очень немногие клиники могут похвастаться наличием магниторезонансных томографов.
Электроэнцефалография (ЭЭГ) позволяет изучить биоэлектрическую активность головного мозга. Она применяется по специальным показаниям для оценки степени тяжести черепно-мозговой травмы, выявления очагов эпилептической активности. Очаг эпиактивности — область коры головного мозга с патологически измененной активностью нейронов (нервных клеток), которая может приводить к возникновению эпилептических приступов.
Люмбальная пункция — это забор ликвора (жидкости, омывающей головной и спинной мозг) из спинно-мозгового канала на поясничном уровне. Изменения в ликворе могут свидетельствовать о травме или кровоизлиянии (наличии крови) или воспалительном процессе, менингите. Люмбальная пункция проводится крайне редко и только по особым показаниям.
Особенности заикания у взрослых
Заикание, сохранившееся к взрослому возрасту или же только возникнувшее, нередко дополняется визуально заметными симптомами:
- нервный тик лицевых мышц,
- непроизвольные, импульсивные вздрагивания конечностей.
У заикающегося человека голосовые связки плотно смыкаются или наоборот спонтанно размыкаются, голос внезапно исчезает, слова произносятся шепотом и удлиненно.
В любом возрасте болезнь имеет сложное происхождение. Слишком поверхностно связывать логоневрозы с сильным стрессом или испугом. Один ребенок может пугаться и не начинать заикаться. Другой может пережить не самое простое детство, но столкнуться с заиканием исключительно во взрослом возрасте и то, на первый взгляд, по непонятной причине. Вся суть запустившегося механизма в повышенной тревожности, предрасположенности работы головного мозга к такому дефекту, который происходит всего лишь при косвенном толчке, поводе.
Заикание может развиться в любом возрасте, но наследственная предрасположенность и лабильность детской психики в разы увеличивают распространенность заикания именно среди деток. Сбой в передаче нервных импульсов происходит из-за нарушений взаимоотношения нервных процессов в коре головного мозга, в том числе и в зоне воспроизведения речи. Именно такова природа судорог в различных отделах речевого аппарата — в гортани, глотке, языке, губах. В силу таких обстоятельств одни компоненты речевого аппарата срабатывают раньше, другие — позже; темп и плавность речи нарушается.
Если слабость нервной системы в детском возрасте порой оказывается врожденной, то у взрослого человека, склонного к заиканию, она может быть следствием перенесенных инфекционных заболеваний или вялотекущей патологии. В том числе происходящих с юных лет. Заикание у взрослого человека может развиться на фоне давно перенесенной и даже забытой кори, скарлатины, менингита, энцефалита, а еще на фоне хронического ревматизма или пневмонии. Дети с ослабленной нервной системой могут родиться, например, из-за неблагоприятного протекания беременности. Психологические причины ослабления нервной системы во взрослом возрасте менее влиятельны. По той простой причине, что психика уже сформировалась и поколебать ее может по-настоящему сильное нервное потрясение, а не бытовые ссоры или суровое отношение, как в случае с детским заиканием.
Примечательно, что эта речевая патология больше распространена среди мужской части населения (70%). Ученые связывают это с более высокой эмоциональной устойчивостью среди женщин. Изучив зависимость речевых функций от работы полушарий мозга, ученые пришли к выводу, что больше подвержены заиканию могут быть левши.
Внутренняя речь взрослого человека всегда свободна, в отличие от формирования речи детьми. Заикание, наступившее в зрелые годы, проявляется только при общении, а «про себя» люди говорят без затруднений.
Клинические формы черепно-мозговой травмы:
- сотрясение мозга,
- ушиб мозга,
- диффузное аксональное повреждение,
- сдавление мозга.
По степени тяжести ЧМТ делят на лёгкую, средней тяжести и тяжёлую степень. К лёгкой относят сотрясение и ушиб мозга лёгкой степени, к средне — тяжёлой — ушиб мозга средней степени, хроническое сдавление мозга, к тяжёлой — ушиб мозга тяжёлой степени, диффузное повреждение и острое сдавление мозга.
Сотрясение головного мозга по частоте занимает 1-е место в структуре черепно-мозгового травматизма — 70-80%. В абсолютных значениях — порядка 400 000 человек.
Сотрясение головного мозга характеризуется кратковременной потерей сознания — от нескольких секунд до нескольких минут. Иногда нарушения сознания трудноуловимы или даже отсутствуют. Амнезию выявляют только на очень узкий период событий. Возможны однократная рвота, учащение дыхания, пульса или его замедление. Характерно побледнение лица сменяющееся гиперемией. Жалобы на головную боль, головокружение, слабость, шум в ушах, приливы крови к лицу, потливость, чувство дискомфорта и нарушение сна. Отмечают боли при движении глаз, расхождение глаз при попытке чтения. При сотрясении головного мозга общее состояние улучшается в течение 1 — 3 недель. Остаются астенические явления. Клиническая картина во многом зависит от возрастных факторов.
У пожилых людей потеря сознания при сотрясении головного мозга происходит значительно реже, чем в молодом и среднем возрасте. Сопутствует выраженная дезориентировка в месте и времени, особенно при имеющемся атеросклерозе и гипертонической болезни. Амнезию обнаруживают чаще, чем у молодых. Головные боли нередко носят пульсирующий характер, локализуясь в затылочной области. Боли длятся от 3 до 7 суток, отличаясь значительной интенсивностью у пострадавших с сопутствующей гипертонической болезнью. Часты головокружения. Сотрясение головного мозга у людей пожилого возраста часто приводит к обострению сопутствующей патологии. Регресс симптоматики идёт более медленно, чем у молодых.
Первая помощь — все пострадавшие с ЧМТ подлежат транспортировке в стационар для наблюдения и уточнения диагноза. 80-97% случаев сотрясения мозга завершается выздоровлением с полным восстановлением трудоспособности.
Ушиб головного мозга лёгкой степени выявляют у 10-15% пострадавших с ЧМТ.
Клиническая картина характеризуется утратой сознания после травмы от нескольких десятков минут до нескольких часов. После восстановления сознания типичны жалобы на головную боль, головокружение, тошноту. Отмечают выраженную амнезию. Возникает рвота, иногда повторная. Метод выбора в диагностике ушиба головного мозга— КТ. При ушибе мозга лёгкой степени возможны переломы костей свода черепа и субарахноидальное кровоизлияние.
Ушиб головного мозга средней степени тяжести возникает у 8-10% пострадавших с ЧМТ.
Характеризуется потерей сознания от нескольких десятков минут до нескольких часов. Выражена амнезия. Головная боль часто сильная. Возможна многократная рвота.
Встречаются нарушения психики. Нередко отмечают преходящие расстройства жизненно важных функций (дыхания, кровообращения). Отчётливо проявляется очаговая неврологическая симптоматика. При ушибе головного мозга средней степени нередко диагностируют переломы костей свода и основания черепа, а также значительное субарахноидальное кровоизлияние. Метод выбора в диагностике — КТ головного мозга.
Ушиб головного мозга тяжёлой степени диагностируют у 5-7% пострадавших с ЧМТ.
Характеризуется потерей сознания от нескольких часов до нескольких недель. Часто выражено двигательное возбуждение. Возникают тяжёлые угрожающие нарушения жизненно важных функций. Ушиб головного мозга тяжёлой степени обычно сопровождается переломами свода и основания черепа, а также массивным размозжением и отеком мозга
Диффузное аксональное повреждение головного мозга — характеризуется длительным коматозным состоянием. КТ-картина диффузного аксонального повреждения мозга характеризуется увеличением объёма мозга (вследствие его отёка, набухания, гиперемии) с признаками сдавления структур мозга и мелкоочаговыми геморрагиями в белом веществе мозга.
Сдавление головного мозга
Сдавление головного мозга отмечают у 3-5% пострадавших с ЧМТ.
Характеризуется жизненно опасным нарастанием:
- общемозговых (появление или углубление нарушения сознания, усиление головной боли, повторная рвота, психомоторное возбуждение и т.д.),
- очаговых (появление или углубление гемипареза, одностороннего мидриаза, эпилептических припадков и др.),
- стволовых (появление или углубление брадикардии, повышение АД и др.) симптомов.
Симптоматика
Заподозрить проблему можно по следующим признакам:
- головная боль;
- тошнота и рвота при отсутствии болезней ЖКТ;
- повышенная утомляемость;
- раздражительность;
- изменения артериального давления, частоты пульса;
- снижение либидо.
Головная боль — основной симптом ликворно-гипертензионного синдрома. Пациенты отмечают зависимость болевых ощущений от положения тела, времени суток. У многих людей голова начинает болеть сильнее в вечернее и ночное время, когда человек находится в положении лежа или полулежа. В этом случае выработка ликвора повышается, а его отток ухудшается, что увеличивает сдавливание.
Возникает ощущение распирания, давления изнутри, которое локализуется в лобно-теменных областях. Пациент жалуется на ощущение, словно что-то давит на глаза изнутри, происходит затуманивание зрения. Это чувство усиливается при движении глазных яблок. При осмотре глазного дна врач отметит отек зрительного нерва — одно из основных свидетельств увеличения внутричерепного давления.
Из-за головной боли человек ощущает приступы тошноты, однако после рвоты самочувствие не улучшается. В тяжелых случаях болезнь сопровождается обмороками, расстройством сознания.
При хронической форме заболевания существенно снижается качество жизни. Пациент становится эмоционально лабильным, снижаются стрессоустойчивость и работоспособность. У многих людей ухудшается самочувствие при изменении погоды, то есть развивается повышенная метеочувствительность. Она проявляется головными болями и головокружением, нарушением сна, колебаниями артериального давления, болями в мышцах и суставах, общим недомоганием.