Имплантация эмбриона
Содержание:
Почему не происходит имплантация эмбриона?
бесплодияпри ЭКО – экстракорпоральном оплодотворенииНа вероятность неудачной имплантации эмбрионов могут повлиять:
- Нарушения иммунной системы женщины. При некоторых заболеваниях иммунной системы (которая в норме призвана защищать организм от чужеродных бактерий, вирусов и других подобных агентов) ее клетки могут начать воспринимать ткани эмбриона как «чужие», вследствие чего будут уничтожать его. Имплантация или развитие беременности при этом будут невозможны.
- Срок жизни эмбрионов, переносимых при ЭКО. Как было сказано ранее, при экстракорпоральном оплодотворении в полость матки могут переноситься пятидневные, трехдневные или даже двухдневные эмбрионы. Научно доказано, что чем дольше эмбрион развивался вне тела женщины, тем выше вероятность его успешной имплантации. В то же время, вероятность имплантации двухдневных эмбрионов считается наименьшей.
- Время переноса эмбрионов при ЭКО. Как было сказано ранее, существует узкий временной коридор, когда слизистая оболочка матки может принять имплантирующийся в нее эмбрион (с 20 по 23 дни менструального цикла). Если эмбрион будет пересажен раньше или позже указанного срока, вероятность успешной имплантации значительно снизится.
- Аномалии формирования/развития эмбриона. Если процесс слияния мужской и женской половых клеток произошел неправильно, образовавшийся эмбрион может оказаться дефектным, вследствие чего он не сможет имплантироваться в слизистую оболочку матки и погибнет. Более того, различные генетические аномалии в развивающемся эмбрионе могут возникать как во время самой имплантации, так и в течение первых дней после нее. В данном случае эмбрион также может оказаться нежизнеспособным, в результате чего он погибнет, а беременность прервется.
- Нарушения развития эндометрия (слизистой оболочки матки). Если на подготовительном этапе слизистая оболочка матки не достигла необходимой толщины (более 7 мм), вероятность успешной имплантации эмбриона в нее значительно снижается.
- Доброкачественные опухоли матки. Доброкачественные опухоли мышечной ткани матки могут деформировать ее поверхность, тем самым, препятствуя прикреплению и имплантации эмбриона. То же самое может наблюдаться при патологическом разрастании эндометрия (слизистой оболочки матки).
Можно ли заниматься сексом во время имплантации эмбриона?
естественныхслизистой оболочкиэкстракорпорального оплодотворенияособенно в случае переноса трехдневных или двухдневных эмбрионов
Возможна ли имплантация эмбриона в день месячных?
во время менструального кровотечениядаже если эмбрион попадет в полость матки, ему просто некуда будет имплантироваться
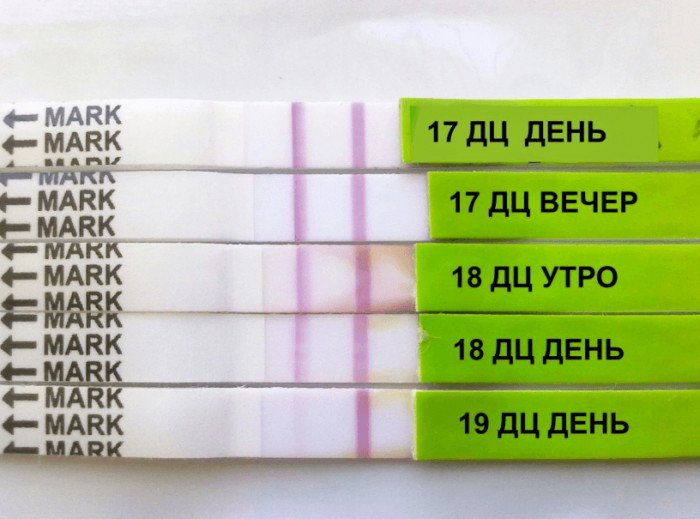
10 ДПП пятидневок – тест
Наверняка оценить эффективность ЭКО можно только через 2 недели после подсадки бластоцисты. Начиная с 7-го дня после процедуры, внешняя оболочка зародыша (хорион) начинает продуцировать специфический гормон. Тест на ХГЧ следует проводить спустя 14 дней после экстракорпорального оплодотворения.
Следует учитывать, что о наступлении беременности свидетельствует показатель ХГЧ свыше 29 мМЕ/л. Стандартные тест-полоски могут обладать как высокой, так и низкой чувствительностью. Некоторые из них указывают на беременность уже при 10 мМЕ/л, а другие – только при 150 мМЕ/л и выше.
Развитие сперматозоида
С этого момента деление клеток происходит по другому сценарию. На второй стадии мейоза вместе с каждым сперматоцитом II порядка делятся надвое и одинарные хромосомы. Их половинки проникают во вновь образованные клетки, и в результате формируются две взаимно сочетающиеся клетки, каждая из которых снабжена полным набором из 23 половинок одинарных хромосом.
Иногда возникает ошибка, когда яйцеклетка или сперма развивается, и у нее могут быть дополнительные или отсутствующие хромосомы. Неизвестно, почему это происходит в определенном яйце или сперме. Когда аномальное яйцо или сперма вовлечены в зачатие, не будет точно 46 хромосом, и в результате беременность будет иметь хромосомную аномалию.
По мере того, как женщина становится старше, вероятность того, что у нее может быть ненормальная беременность с увеличением или отсутствием хромосомы, увеличивается. По всей видимости, нет связи с большинством семейных историй, этнической принадлежности, диеты или образа жизни.
Эти новые клетки называются сперма тидами. Своей округлой формой они на поминают сперматоциты I и II порядка, но должны еще пройти ряд превращений, чтобы стать полноценными сперматозоидами с овальным тельцем, жгутиком и набором из 23 одинарных хромосом. Все эти изменения происходят в клетках Сертоли, или сустеноцитах, а их конечным результатом становится вытянутый в длину сперматозоид с головкой, заполненной генетическим материалом из 23 одинарных хромосом и апикальным тельцем, или акросомой.
Общим примером является синдром Дауна. В синдроме Дауна имеется дополнительная копия хромосомы № 21, создающая в общей сложности 47 хромосом. По этой причине он также известен как трисомия. Ниже показаны хромосомы человека с синдромом Дауна. Приблизительные шансы иметь живого ребенка с хромосомной аномальностью.
Возраст матери Шанс на аномалию Возраст 20 1 в 525 Возраст 25 1 в 475 Возраст 30 1 в 380 Возраст 35 1 в 180 Возраст 38 1 в 105 Возраст 40 1 в возрасте 65 Возраст 42 1 в возрасте 40 Возраст 45 1 в 20. Эти гены обычно попадают парами. Один экземпляр унаследован от нашей матери и от нашего отца. Однако некоторые мутации ответственны за причинение определенного заболевания.
Поступательное движение сперматозоида обеспечивается биением жгутика, со стоящего из цилиндрических волокон.
Готовые к оплодотворению сперматозоиды отделяются от сустеноцитов и поступают в длинную извилистую трубку — придаток яичка, расположенный в его тыльной части, где они окончательно созревают и покрываются клеточной оболочкой. Там они три-четыре недели дожидаются своего часа вместе с миллионами других сперматозоидов, а в случае не надобности всасываются обратно в организм. Весь процесс развития сперматозоида от зарождения до гибели длится около двух месяцев.
Одна хромосома из каждой из ваших 23 пар приходила от каждого из ваших родителей. Две хромосомы пары содержат одни и те же гены, но гены имеют небольшие отличия. Одна пара хромосом — половые хромосомы — уникальна. Матери всегда передают Х-хромосому своим детям. Хотя большинство взрослых клеток содержат два набора хромосом, сперма и яйцеклетки различны. Эти специальные клетки имеют только одну хромосому из каждой пары. Какая хромосома, которую они получают из каждой пары, является случайной, что делает каждую сперму или яйцеклетку уникальной.
Существует также немного смешивания, прежде чем хромосомы будут отсортированы в отдельные сперматозоиды или яйцеклетки. Когда сперма и яйцеклетка объединяются вместе при оплодотворении, они создают одну клетку с двумя полными наборами из 23 хромосом. Эта отдельная ячейка делит на создание новых клеток, снова и снова, формируя тело развивающегося ребенка. Так вы пришли к вам. Если у вас есть братья и сестры, те же события создали их. Но поскольку процессы производства яиц и сперматозоидов являются случайными, ваши братья и сестры не получали тот же набор хромосом от каждого из ваших родителей, что и вы.
Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
ЭКО и вакцина от Covid-19
Вакцинация – эффективный способ защитить себя и своего будущего ребенка от нежелательных последствий вируса. Но делать прививку от коронавируса врачи рекомендуют за 2-3 месяца до того, как начинать ЭКО. Дело в самом механизме вакцинации – фактически, она представляет собой контролируемое и ослабленное заражение человека самим ослабленным вирусом, частями его белковой оболочки или РНК. Иммунная система вакцинируемого человека воспринимает компоненты вакцины как угрозу и реагирует соответствующим образом – отсюда и побочные явления, такие как аллергия, повышение температуры, ломота в суставах, мышечная слабость. Длятся они недолго, но непосредственно перед или во время беременности создают дополнительную нагрузку на иммунную систему, повышают ее активность. В результате «взвинченный» организм матери может просто отторгнуть плод, который также является на 50% чужеродным для него объектом.
Кроме того, беременность (как естественная, так и после ЭКО) является одним из факторов риска при Covid. Организм беременной женщины больше подвержен сопутствующим коронавирусу заболеваниям, таким как пневмония или обструктивная дыхательная недостаточность. Соответственно, даже ослабленная (инактивированная) вакцина может вызвать опасные для нее побочные явления, которых бы не было до вынашивания ребенка.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Фазы циклических изменений
Особенность МЦ заключается в том, что связанные с ним изменения протекают параллельно и в яичниках, и в слизистой оболочке матки. Задача яичников — подготовить к оплодотворению яйцеклетку, а задача матки — подготовить слизистую (эндометрий) к приему этой яйцеклетки после ее оплодотворения. Если яйцеклетка оплодотворена, она прирастает к подготовленному эндометрию и наступает беременность. Если оплодотворения не произошло, то внутренний слой эндометрия отслаивается и выходит наружу вместе с небольшим количеством крови и лимфы — внешне это проявляется менструальным кровотечением.
МЦ делится на две фазы:
- фолликулиновую — в яичнике созревает новый фолликул, содержащий яйцеклетку, и происходит овуляция — выход яйцеклетки наружу из лопнувшего созревшего фолликула. После этого яйцеклетка может быть оплодотворена. Параллельно в матке происходит восстановление поверхностного слоя слизистой оболочки, ее разрастание и утолщение;
- лютеиновую — оставшийся после разрыва фолликула рубец превращается в так называемое «желтое тело», временную железу, которая участвует в поддержании наступившей беременности. Если оплодотворения не произошло, поверхностный слой эндометрия продолжает утолщаться, становится все более рыхлым и затем отслаивается, смывая неоплодотворенную яйцеклетку — наступает менструация.
После окончания отторжения поверхностного слоя эндометрия (то есть после того, как завершится менструальное кровотечение) снова начинается фолликулиновая фаза цикла — матка начинает подготовку к приему новой яйцеклетки, которая в это время созревает в яичнике.
Циклические изменения в цифрах
Кровянистые выделения, которые порой доставляют немало дискомфорта — естественное следствие изменений, связанных с МЦ. Они продолжаются в течение всего периода половой зрелости женщины (за исключением физиологического их отсутствия во время беременности и первых месяцев кормления грудью). Обычно первые месячные появляются в возрасте 11-13 лет. Плюс-минус два-три года тоже является нормой, а не признаком каких-либо отклонений. В первые месяцы и даже годы кровотечения появляются нерегулярно, и это тоже нормально: гормональная перестройка в это время еще не завершена, происходит налаживание функционирования половой системы. Регулярный МЦ устанавливается позднее — после завершения полового созревания. Поэтому девочка-подросток, у которой уже есть месячные, способна забеременеть, но выносить и родить здорового ребенка получится далеко не всегда — организм может быть не готов к этому.
Первым днем цикла принято считать первый день менструального кровотечения. Это не совсем корректно — на самом деле кровотечением МЦ заканчивается, и первый день нового МЦ наступает после того, как кровянистые выделения прекратятся. Но отследить этот момент точно сложно — небольшое остаточное подкравливание может продолжаться, в то время как новый цикл уже начался, поэтому удобнее все-таки считать от первого дня месячных, по поводу которого сомнений нет.
Условия нормального менструального цикла:
- длится 21-36 дней (для большинства женщин характерна длительность в 28 дней),
- менструальные выделения продолжаются 3-7 дней (чаще всего 3-4),
- в дни кровотечений организм теряет около 50 мл крови в сутки (объем всей жидкости больше, так как в состав выделений вместе с кровью входит лимфа и секрет желез эндометрия).
Переноси трехдневных и пятидневных эмбрионов
День забора и оплодотворения ооцита в лаборатории считается нулевым. После этого мужские и женские половые клетки помещаются в питательную среду на сутки для оплодотворения. После оценки полученных результатов из пробирки отбираются диплоидные клетки, которые начинают делиться (бластомеры) и превращаются в эмбрионы. В зависимости от назначенного дня для переноса, несколько эмбрионов культивируются в инкубаторе в течение 2-5 суток.
Обычно для подсадки в полость матки отбираются эмбрионы, которые выращивались в течение 3-х или 5-ти суток. День переноса определяется репродуктологом и зависит от нескольких факторов:
- количества полученных ооцитов;
- репродуктивного возраста пациентки;
- количества ранее проведенных процедур ЭКО;
- подготовленности эндометрия к переносу;
- индивидуальных характеристик пациентки.
Если возраст женщины не превышает 35 лет, для подсадки используют 3-дневные эмбрионы. В завершающем периоде фертильного возраста (более 40 лет) рекомендуется проводить ЭКО пятидневными эмбрионами, так как они обладают более высокой выживаемостью и способностью к имплантации в стенку матки.
10 дней после зачатия – признаки беременности
Уже на 10-12 день после имплантации эмбриона проявляются первые признаки беременности, что связано с повышением плазменной концентрации ХГЧ. К ранним симптомам гестации относятся:
- тянущие боли в области живота;
- недомогание;
- быстрая утомляемость;
- набухание грудных желез;
- частое мочеиспускание;
- нарушение режима сна и бодрствования;
- частая смена настроения;
- ранний токсикоз.
После окончательной имплантации зародыша в стенку матки между ним и организмом женщины образуется нить пуповины, через которую плод получает все необходимые для развития питательные вещества: белок, кислород, витамины, аминокислоты и т.д. В связи с высоким потреблением витаминов зародышем самочувствие пациенток может ухудшаться. Чтобы предотвратить прерывание беременности и самопроизвольный аборт, рекомендуется изменить рацион питания и воздержаться от избыточных физических нагрузок.
Преимущества криопротокола ЭКО
- не проводится стимуляция яичников, то есть пациентка не принимает большие дозы гормональных препаратов, которые могут повлечь негативные последствия в виде синдрома гиперстимуляции яичников и других серьезных нарушений в работе женской репродуктивной системы;
- сокращается время протокола (так как нет фазы суперовуляции);
- криопротокол дает более высокие шансы на наступление беременности – это связано с тем, что только очень качественные и жизнеспособные эмбрионы выдерживают заморозку;
- пациентка может выбирать время протокола – например, на некоторое время отложить ЭКО, чтобы пройти лечение;
- стоимость данного вида протокола ниже;
- женщина в целом легче переносит криопротокол.
Прогестерон
Прогестерон является важным гормоном как у мужчин, так и у женщин.
Прогестерон — это гормон, который играет важную роль, особенно в процессе воспроизводства. После наступления половой зрелости яичники ежемесячно выпускают по одной яйцеклетке. Этот процесс называется овуляцией. Яйцеклетка движется вниз по маточной трубе, и если встречается со сперматозоидом, то происходит оплодотворение.
Желтое тело — это временная эндокринная, или гормонопродуцирующая, железа, которая образуется из пустого фолликула яичника после овуляции. Желтое тело становится основным источником прогестерона, который необходим для поддержания беременности сразу после оплодотворения и имплантации.
Если оплодотворение не происходит, желтое тело разрушается, вырабатывается меньше прогестерона. Низкий уровень прогестерона не способствует росту стенки матки. Поскольку слизистая оболочка матки больше не поддерживается прогестероном из желтого тела, слизистая оболочка разрывается, что приводит к менструальному кровотечению.
Если происходит зачатие, прогестерон стимулирует дальнейшее развитие кровеносных сосудов в эндометрии, и стимулирует железы в эндометрии выделять питательные вещества, которые питают оплодотворенную яйцеклетку.
Прогестерон подготавливает тканевую оболочку матки к тому, чтобы оплодотворенная яйцеклетка могла быть имплантирована. Прогестерон также помогает сохранить эндометрию на протяжении всей беременности.
После зачатия формируется . Плацента начинает выделять прогестерон, чтобы дополнить и превзойти прогестерон, уже выделяемый желтым телом. Уровень прогестерона из плаценты остается высоким во время беременности. Это предотвращает созревание других яйцеклеток и способствует изменениям в ткани молочной железы для подготовки к лактации.
Если у женщины нет овуляции, то ее яичники не вырабатывают прогестерон — это называется ановуляторным циклом. Пропущенные циклы зачастую наблюдаются с середины 30 лет и становятся более частыми по мере приближения менопаузы.
Уровень прогестерона постоянно падает непосредственно перед менопаузой. Считается, что это является основной причиной симптомов, возникающих во время менопаузы.
Показания к проведению генетической диагностики эмбриона
Процедура ПГД рекомендована семейным парам и одиноким женщинам, проходящим процедуру ЭКО, в следующих случаях:
- При наличии у одного или обоих родителей серьезных наследственных заболеваний и высоком риске их передачи будущему ребенку. При этом у самих пациентов эти патологии могут никак не проявляться, если они являются лишь носителями дефективных генов.
- Если возраст матери превышает 35 лет, а отца – 39-40 лет. После этого возрастного порога в половых клетках родителей резко возрастает количество генетических ошибок. При зачатии их комбинации могут спровоцировать у будущего ребенка собственные врожденные нарушения, не связанные с наследуемыми от папы или мамы мутациями.
- При риске возникновения резус-конфликта – иммунного отторжения резус-отрицательной матери плода с положительным резус-фактором. В этом случае женская генетика несовместима с геномом ребенка. Ее организм вырабатывает антитела, которые при попадании в кровь эмбриона вызывают разрушение его красных кровяных телец. Обычно такой иммунный ответ формируется у матери в момент первых родов, когда ее кровь смешивается с кровью плода. При последующих беременностях уже выработанный иммунитет приводит к тяжелым поражениям и гибели эмбрионов.
- При наличии в яйцеклетках или сперматозоидах родителей хромосомных и генетических аномалий, обусловленных возрастом, воздействием внешних факторов (излучения, токсичных веществ и т. д.).
- При 2-х и более безуспешных предшествующих попыток ЭКО неясной этиологии, а также свыше 2 спонтанных абортов в анамнезе женщины, произошедших на ранних стадиях беременности.
- При выявлении серьезных аномалий спермы отца на спермограмме – отсутствия или малого количества сперматозоидов, их малоподвижности, большого числа клеток с нарушенной морфологией и т. д.
- При наличии у родителей ребенка с тяжелым заболеванием, требующим лечения стволовыми клетками. В этом случае рождение генетически совместимого с ним малыша (по системе HLA) может решить проблему донорства.
Генетическая диагностика болезней, проведенная перед экстракорпоральным оплодотворением, позволяет отказаться от пренатального исследования, которое несет больший риск здоровью матери и ее малыша.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Этапы молекулярно-генетической диагностики
Процедура ПГД довольно сложная и продолжительная, поэтому может проводиться только в специально оборудованном центре генетической диагностики квалифицированным врачом-генетиком. Она включает в себя несколько этапов – рассмотрим каждый из них подробнее.
Получение генетического материала. Для молекулярно-генетического анализа эмбрионов необходимо получить достаточно большое количество яйцеклеток (от 5 и больше). Для этого пациентке назначается стимуляция яичников гормональными препаратами, позволяющая «вырастить» за 1 менструальный цикл несколько фолликулов. Непосредственно перед овуляцией яйцеклеток они извлекаются из яичных мешков с помощью пункционной иглы.
Диагностика генетических нарушений. После получения яйцеклеток в отделении клинической генетики проводится их исследование следующими способами:
- Забор полярных телец. Осуществляется из еще неоплодотворенной яйцеклетки или зиготы. В этом случае исследуется лишь хромосомный набор матери, поэтому данный метод обычно используется в том случае, если наследование генетических заболеваний предполагается только по материнской линии. Если яйцеклетка здорова, ее оплодотворяют и через 5-6 дней культивации пересаживают пациентке.
- Биопсия бластомеров. Проводится на 3 день развития эмбриона, когда он состоит из 6-10 клеток. Эмбриолог извлекает исследует 1-2 бластомера, сам зародыш продолжает развиваться. Этот метод позволяет исследовать уже полный геном эмбриона и, следовательно, выявить патологии, передающиеся и по материнской, и по отцовской линии. Пересадка зародыша выполняется на 5 день его развития.
- Биопсия бластоцисты. Проводится на более позднем сроке развития эмбриона, когда число его клеток достигает 200. Из них извлекается и исследуется 5-7 бластомеров – это снижает риск повреждения самого зародыша. Биопсию бластоцисты проводят обычно как повторное исследование, если результаты исследования на начальной стадии дробления неоднозначны.
Часто для повышения точности предимплантационной диагностики указанные методы комбинируют друг с другом. В нашей клинике репродукции и генетики специалист назначает конкретную стратегию исследований индивидуально для каждой пациентки.
Пересадка эмбрионов. После анализа зародышей и отбора из них наиболее жизнеспособных осуществляется их пересадка будущей матери. Без ПГД имплантация эмбрионов выполняется на 3-5 день их развития. Применение предимплантационной диагностики, как правило, увеличивает продолжительность ЭКО. Скорость проведения всей процедуры экстракорпорального оплодотворения зависит от того, сколько эмбрионов исследуется, и какие при этом применяются методы молекулярно-генетического анализа.
Что такое гормон беременности ХГЧ
Хорионический гонадотропин человека — особый гормон, который начинает активно вырабатываться самим эмбрионом. Он синтезируется в оболочке плода (хорионе) уже со второго дня после прикрепления яйцеклетки к стенке матки.
В норме ХГЧ может присутствовать и в крови небеременной женщины, однако его количество совсем невелико и отличается в сотни раз от анализов беременной женщины даже на ранних сроках. Именно на этой особенности и базируются тесты на беременность, которые выявляют не столько концентрацию, сколько наличие ХГЧ от определенного уровня. Получить положительный результат можно уже на 10-12-й день, когда УЗИ и прочие обследования являются неэффективными.
При этом если гормоны присутствуют в большом количестве, а беременность не подтверждена, женщине следует пройти обследования. Высокий уровень ХГЧ может говорить об опухолевых процессах (дисгерминоме и тератоме яичника), которые нередко бывают злокачественными — метастазы обнаруживаются в других органах. Положительный результат на гормон беременности будет в первую неделю после аборта, а также у тех, кто получает подготовительную терапию для ЭКО (экстракорпоральное оплодотворение).