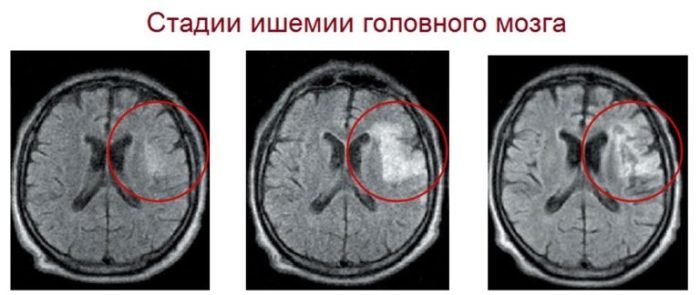
Нсг головного мозга новорожденных: норма и расшифровка
Содержание:
- Противопоказания к сцинтиграфии почек
- Симптомы Дисплазии тазобедренных суставов:
- Показания к проведению ультразвукового исследования головного мозга для детей старше года
- Что делать, если на МРТ органических изменений в мозге не выявлено?
- Методика нейросонографии
- Почему важно обследовать ребенка раннего возраста
- Оценка результатов
- Результаты сцинтиграфии почек
- Техника проведения
- Патологии
- Виды УЗИ головного мозга для детей
- Спирометрия с бронхолитиком
- Врачи, выполняющие исследование функции внешнего дыхания
- Методика проведения
- Наши специалисты
- Расписание приема
- Как проводится нейросонография
- Лечение: современные методики
- Лечение и химиотерапия
- Симптомы стромальных опухолей желудка
Противопоказания к сцинтиграфии почек
Как уже говорилось, это исследование запрещено беременным женщинам. Также не стоит его проходить женщинам в период лактации, если только они не отказываются от грудного вскармливания на два дня
С осторожностью его назначают маленьким детям и пациентам с предрасположенностью к аллергии
Окончательно о результатах сцинтиграфии почек может судить только врач, направивший пациента на исследование (онколог, нефролог и др.). Поскольку почки отвечают за распределение в нашем организме различных жидкостей, не следует затягивать с их лечением. Если человек начал часто замечать у себя отечность лица или конечностей, бардовые круги под глазами, слезоточивость при перемене освещения на более яркое, а также звон или шум в ушах, ему следует незамедлительно пройти сцинтиграфию в Москве, ведь в других городах данная процедура предоставляется далеко не всегда. Сцинтиграфия в Москве проводится опытными специалистами на оборудовании высокого качества. Если вы хотите записаться на прием в клинику и пройти сцинтиграфию почек, наши телефоны вы найдете ниже в листинге клиник.
Чтобы избежать заболеваний почек, следует придерживаться здорового образа жизни, делать зарядку и пробежку, не переохлаждаться, чаще дышать свежим воздухом, отрегулировать потребление соли в пищу (уменьшить ее количество).
Симптомы Дисплазии тазобедренных суставов:
Одним из клинических проявлений дисплазии является вывих головки бедренной кости. Термин «дисплазия тазобедренного сустава» имеет, кроме общего, еще и частный смысл, являясь синонимом предвывиха бедра. Чтобы избежать путаницы, приведем классификацию дисплазий тазобедренного сустава.
Различают три формы нарушений взаимоотношений суставных отделов тазобедренных суставов:
Предвывих отмечается у новорожденных детей с перерастянутой капсулой сустава. У них отмечается симптом соскальзывания — головка бедренной кости легко вывихивается, но потом вправляется. Вывих образуется двумя путями:
- капсула тазобедренного сустава остается растянутой и сохраняется симптом соскальзывания (головка бедренной кости может быть в состоянии вправления и соскальзывания);
- головка бедренной кости выскальзывает из вертлужной впадины, полностью теряя с ней контакт.
Лимбус резко деформируется или заворачивается в полость сустава, увлекая часть суставной капсулы.
Особую группу составляют диспластические, незрелые тазобедренные суставы (часто без смещения головок бедренных костей и, соответственно, не требующие специального лечения).
Вывих головки бедра — это недоразвитие элементов, образующих сустав. Этот дефект развития может сформироваться вследствие первичного порока закладки соединительной ткани. В наибольшей степени здесь играют роль наследственные причины, в меньшей степени — воздействие вредных факторов окружающей среды и гормональные нарушения у женщины во время беременности. Эта патология новорожденных наиболее часто встречается у девочек (в пять раз чаще, чем у мальчиков) и у малышей, рожденных в тазовом предлежании. Нередко вывих бедра наблюдается у маловесных (меньше 2500 г) новорожденных. При тазовом предлежании у плода снижается объем движений в суставах, особенно в тазобедренном, а залогом нормального развития сустава является адекватный объем движений в нем. Небольшая масса плода обычно сочетается с малым количеством мышечной ткани, что увеличивает вероятность неправильного развития сустава. Кроме того, фактором риска развития вывиха бедра являются гинекологические заболевания матери (в данном случае наличие миомы матки, спаечный процесс в матке и др. процессы, которые могут затруднять внутриутробные движения ребенка).
Нужно ли говорить, что при несвоевременной диагностике и не вовремя начатом лечении вывиха головки бедра вместо здорового активного малыша можно получить инвалида, с трудом передвигающегося на ногах! При дисплазии тазобедренного сустава счет идет на недели или даже дни. Вот почему тщательный осмотр новорожденного на предмет врожденной патологии тазобедренного сустава проводится еще в роддоме. При наличии даже подозрения на патологию тазобедренного сустава ребенок сразу после выписки из родильного дома направляется к ортопеду. Второй раз участковый детский ортопед должен посмотреть ребенка в 1 месяц, третий раз — в 3 месяца, четвертый — в 6 месяцев и пятый раз — в 1 год или когда ребенок начинает ходить
Некоторые признаки вывиха бедра может заметить и внимательная мама (при одностороннем вывихе), обратив внимание на следующие симптомы:
- одна ножка ребенка короче другой;
- дополнительная складка на бедре;
- симметрия ягодичных складок и ягодиц;
- асимметрия при отведении ножек.
При двустороннем вывихе бедра возможна асимметрия ягодичных складок и ограничение отведения бедер. Кроме того, при сгибании ножек в коленных и тазобедренных суставах может быть слышен посторонний звук (щелчок), которого в норме быть не должно. При сведении ножек может быть видна промежность. Эти грозные признаки врожденного вывиха бедра должны привести маму с малышом к ортопеду.
Показания к проведению ультразвукового исследования головного мозга для детей старше года
УЗИ головного мозга для детей старше года проводится в следующих случаях:
- черепно-мозговая травма
- указание на наличие судорог
- подозрение на объемный процесс в черепе (опухоли, кисты)
- подозрение на гипертензионный синдром, или повышение внутричерепного давления
- необычное строение лица, форма головы, пороки или особенности строения других органов
Перед проведением нейросонографии не требуется специальной подготовки. Метод имеет возрастные ограничения, связанные со звукопроводимостью височной кости. Хорошее изображение головного мозга можно получить у детей до 15 -17 лет (индивидуально), далее височная кость становится непроницаемой для ультразвука.
В МСЧ № 157 нейросонография проводится на приборе экспертного уровня TOSHIBA Aplio 500.
Что делать, если на МРТ органических изменений в мозге не выявлено?
Необходимо определить степень недостаточности кровотока головного мозга и его характер. Такая диагностика проводится с использованием современных сосудистых программ МРТ чаще без использования контрастного вещества. Также используют дуплексное ультразвуковое сканирование сосудов головы и шеи с определенными функциональными пробами, учесть состояние ликвородинамики, объемного кровотока мозга и ряд других важных показателей. Определяются сосудистые бассейны с врожденно сниженным кровотоком и сниженным объемом компенсации. Стабилизация выявленных отклонений позволит уменьшить или устранить мозговую дисфункцию у ребенка.
Следует отметить, что недостаточно общепринятого УЗИ определения только проходимости магистральных сосудов. Более того, РЭГ – старый метод и не отвечает на основные вопросы диагностики.
Тактика лечения должна строиться с учетом четко выявленных особенностей мозгового кровотока, ликвородинамики, состояния тканей головного мозга, особенностей их строения, состояния ликворных пространств, соотношения сосудов и позвоночника с учетом спазма сосудов, показателей объемного кровотока головного мозга. Улучшение кровотока с использованием внутривенных инъекций (капельницы) полезно, но не всегда оправдано и должно назначаться с учетом индивидуальных особенностей кровотока ребенка. В ряде случаев инфузионная терапия может вызвать ухудшение состояния, например — при повышенном внутричерепном давлении.
Главное. Лечению должна предшествовать достаточная по объему диагностика.
Пусть ваши – наши детки и внуки всегда будут здоровы!
Лещенко Алена
31 декабря 2014
Киев
Хочу выразить особую благодарность Владимиру Владимировичу Гонгальскому за его профессионализм и внимательное отношение к своим пациентам, особенно к деткам. Буду рада, если мой отзыв (рекомендация) позволит вернуть хотя бы одного больного ребенка к полноценной жизни. Моему ребенку 6 лет. Диагноз с которым мы обратились к Гонгальскому В.В.: «мозгова дисфункція, загальній недорозвиток мовлення II-III рівня, затримка психічного розвитку». Пройдя районную комиссию (для логопедического детского учреждения) к нашему диагнозу добавили (выдержка из карточки): «обмеженість навчальних знань та умінь внаслідок педагогічної занедбаності. Взаємодія з дорослими обтяжена відволіканням, уповільнений темп мислення, недостатня сформованість узагальнення, швидка втомлюваність, знижена працездатність». Все ввышеперечисленное, как последствия гипоксического поражения ЦНС в родах. Ребенком занимались в течении 6 лет психологи, логопеды, неврологи, мануальный терапевт. Назначали большое количество лекарств и процедур. Но ничего не давало желаемого результата. Руки совсем опустились после того, как в саду предупредили о том, что надо готовиться к спец. школе. Мне посоветовали обратиться к Владимиру Владимировичу. Это был наш последний шанс вернуть ребенка к полноценной жизни. Главное достоинство Владимира Владимировича как врача – это умение поставить правильный диагноз и назначить правильное лечение. В нашем случае это сработало на 100%. Как оказалось, все наши проблемы были из-за серьезного смешения позвонков, ключицы во время родов. С головой же у нас все в порядке, и память у нас хорошая, и интеллект у нас есть, только вот проблема, не к тем докторам мы столько лет ходили!!! Чудеса в нашей жизни случаются, если в них верить, уж я это теперь точно знаю! С Наступающим Вас Новым Годом!
Методика нейросонографии
Стандартную нейросонографию проводят через большой (передний) родничок, на котором располагают ультразвуковой датчик для получения изображений во фронтальной (коронарной), сагиттальной и парасагиттальных плоскостях. При расположении датчика строго по коронарному шву получают сечения во фронтальной плоскости, далее, поворачивая датчик на 90°, выводят сечения в сагиттальной и парасагиттальных плоскостях. Путем изменения наклона датчика вперед — назад, вправо — влево, последовательно получают ряд сечений для оценки структур правого и левого полушарий.
[], [], [], [], [], [], []
Почему важно обследовать ребенка раннего возраста
Нейросонографию головного мозга можно провести, пока ребенку не исполнилось 1,5 года — позднее «роднички» закрываются и нужную информацию можно будет получить только при помощи электроэнцефалографии, компьютерной томографии и магнитно-резонансной томографии.
Именно в первый год жизни головной мозг и нервная система ребенка проходят активные стадии становления. И любые патологии развития успешнее всего корректируются именно в это время. Если у подростка развиты 99% нервных клеток, то у новорожденного малыша — всего 25%.
Организм ребенка восприимчив к внешнему воздействию и правильно проведенное лечение может исправить проблемы со здоровьем и сохранить его на многие годы.
Оценка результатов
Ультразвуковое исследование позволяет изучить:
- Состояние и строение тканей головного мозга. Затемнения на изображении позволяют заподозрить наличие опухолей, кистозных образований, кровоизлияний. Повышенная плотность тканей также может быть симптомом воспалительных процессов.
- Крупные сосуды и сосудистые сплетения. Увеличение некоторых участков сосудов может свидетельствовать о наличии аневризмы.
- Желудочки мозга. Изменение их размеров позволяет диагностировать такие патологии, как рахит или гидроцефалия.
- Симметричность структур мозга. Незначительная ассиметрия считается вариантом нормы.
Выявление любых отклонений является поводом для назначения врачом других исследований, например электроэнцефалографии или реоэнцефалографии.
Результаты сцинтиграфии почек
В случае нормального функционирования и состояния почек радиоактивный фармпрепарат распределяется в них равномерно, одинаково и в одно и то же время. Если кровоснабжение почек понижено, то фармпрепарат поступает в них замедленно. В случае, если в задачи врача входит оценка работы трансплантированной почки, замедленное распределение препарата говорит о плохой проходимости кровеносных сосудов почки, из чего можно сделать вывод об ее отторжении организмом.
Сцинтиграмма помогает диагностировать различные заболевания почек, пороки развития, нарушение целостности и пр.
В случае, если активность меченых фармпрепаратов над почкой равномерно понижена, врач может диагностировать тяжелый воспалительный процесс, врожденное смещение почки или даже ее отсутствие.
Искаженные результаты сцинтиграфии почек бывают редко. Они случаются, если пациент не предупредил врача о приеме препаратов для лечения повышенного артериального давления.
Также повлиять на результаты может другое подобное исследование, проведенное в тот же день, что и сцинтиграфия почек, например, рентген.
Техника проведения
Технически нейросонография мало чем отличается от любого другого ультразвукового исследования. Ребенок располагается на пеленке, постеленной на кушетке в положении лежа на спине. Доктор наносит в область родничка небольшое количество акустического геля для более плотного прилегания датчика и лучшей проводимости ультразвуковых волн. В течение 7-10 минут датчик перемещается по голове грудничка, производятся замеры отдельных частей головного мозга, после чего родителям выдается протокол НСГ.
Есть НСГ с расширенными возможностями — с допплером. Это исследование дает представление не только о структурах, формах и размерах участков и отделов мозга, но и о процессе кровоснабжения этого важнейшего органа.
Подготовки для проведения нейросонографии не требуется. Единственное ограничение касается медикаментов противоспазмолитического действия и анальгетиков. Такие средства за пару дней до обследования давать ребенку не стоит, поскольку они влияют на размеры сосудов.

Патологии
Отказавшись от обследования, родители рискуют не увидеть вовремя, а, значит, и не начать своевременного лечения в случае наличия новообразований по типу . Кисты могут быть разными — некоторые, например, арахноидальные, довольно опасны для малыша и обязательно нуждаются в лечении.
Увеличенный объем церебральной жидкости внутри черепа может говорить о наличии водянки головного мозга, а затемнения и сосудистые патологии могут говорить об ишемии, ДЦП, гематомах. Появление таких терминов в протоколе УЗИ — еще не диагноз, поскольку для постановки диагноза требуется дополнительная диагностика, одной нейросонографии мало.
Довольно часто на таком обследовании обнаруживают физиологические и функциональные нарушения, которые не нуждаются ни в какой терапии и проходят со временем самостоятельно. Они обусловлены нейрофизиологической незрелостью головного мозга — состоянием вполне естественным для новорожденных.
Некоторые образования имеют благоприятные прогнозы, но нуждаются в регулярном контроле, а некоторые состояния, например, , нуждаются в назначении терапии как можно скорее.
Не стоит полагать, что ребенок, который визуально производит впечатление совершенно здорового, не может иметь аномалий развития мозга. Они довольно коварны и разглядеть их невооруженным взглядом практически невозможно, если, конечно, патологии не носят тотального характера. Это мы говорим не для того, чтобы испугать родителей, а для того, чтобы они хорошо подумали прежде, чем отказаться от нейросонографии, считая ее ненужной и даже вредной.
Виды УЗИ головного мозга для детей
При нейросонографии датчик располагается в различных областях головы. В связи с его положением различают несколько видов УЗИ головного мозга для детей: чрезродничковое, транскраниальное, комбинированное и обследование через повреждения костей.
Транскраниальная ультрасонография проводится детям старше года, так как из-за зарастания родничков приходится проводить обследование через височную или теменную кость. Комбинированный метод используется для получения максимально подробного изображения головного мозга с различных ракурсов. Обследование сочетает положение датчика при транскраниальном чрезродничковом обследовании.
Нейросонография
При нейросонографии обследование проводится через неокостеневшие участки черепа – роднички. Их зарастание происходит к году, реже – к полутора годам, поэтому УЗИ головы через роднички проводят ребенку до года.
Спирометрия с бронхолитиком
Один из вариантов проведения ФВД – исследование с ингаляционным тестом. Такое исследование похоже на обычную спирометрию, но показатели замеряют после вдыхания специального аэрозольного препарата, содержащего бронхолитик. Бронхолитик – это препарат, расширяющий бронхи. Исследование покажет, есть ли скрытый бронхоспазм, а также поможет подобрать подходящие для лечения бронхорасширяющие средства.
Как правило, проведение исследования занимает не больше 20 минут. О том, что и как нужно делать во время процедуры, расскажет врач. Спирометрия с бронхолитиком также совершенно безвредна и не доставляет никаких дискомфортных ощущений.
Врачи, выполняющие исследование функции внешнего дыхания
Орлова Татьяна Владимировна
Врач — аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 37 лет
Записаться на прием
Шундева Оксана Вениаминовна
Врач-аллерголог, врач высшей категории
Стаж 38 лет
Записаться на прием
Методика проведения
Функция внешнего дыхания – это исследование, которое проводят с использованием специального прибора – спирометра. Он позволяет зафиксировать скорость, а также объем воздуха, который попадает в легкие и выходит из них. В прибор встроен специальный датчик, который позволяет преобразовать полученную информацию в формат цифровых данных. Эти расчетные показатели обрабатывает врач, проводящий исследование.
Обследование проводят в положении сидя. Пациент берет в рот одноразовый загубник, соединенный с трубкой спирометра, нос закрывает зажимом (это необходимо для того, чтобы все дыхание происходило через рот, и спирометр учитывал бы весь воздух). При необходимости врач подробно расскажет алгоритм процедуры, чтобы убедиться в том, что пациент все понял правильно.
Затем начинается само исследования. Нужно выполнять все указания врача, дышать определенным образом. Обычно тесты проводят несколько раз и рассчитывают среднее значение – чтобы минимизировать погрешность.
Пробу с бронхолитиком проводят для оценки степени обструкции бронхов. Так, проба помогает отличить ХОБЛ от астмы, а также уточнить стадию развития патологии. Как правило, сначала проводят спирометрию в классическом варианте, затем – с ингаляционным тестом. Поэтому исследование занимает примерно в два раза больше времени.
Предварительные (не интерпретированные врачом) результаты готовы практически сразу.
- Суточное мониторирование артериального давления
- Регистрация акустических стволовых вызванных потенциалов (АСВП)
Наши специалисты
Быстрова Ирина Геннадьевна
врач-невролог высшей категории
Сертификат: «Неврология», «Функциональная диагностика»
Образование: Ленинградский ордена трудового красного Знамени педиатрический мед.институт — Педиатрия (1989)Интернатура: Ленинградский мед.институт — Педиатрия (1990)Специализация: Ленинградская областная клиническая больница — Неврология (1999)Профессиональная переподготовка: ГОУ ДПО Санкт-Петербургская мед.академия последипломного образования Федерального агентства по здравоохранению и соц.развитию — Функциональная диагностика (2007)
Повышение квалификации:
ГОУ ДПО СПб МАПО — Неврология (2010); Ультразвуковая ангиология (2010); Функциональная диагностика (2013);
ГБОУ ВПО СЗГМУ им.И.И.Мечникова — Ранняя диагностика нейрохирургических заболеваний у детей с основами нейросонографии, Невропатология детского возраста (2014);
ЧОУ ДПО Академия мед. образования им. Ф.И. Иноземцева — Неврология (2019)
Расписание приема
| Чт (22.04.2021) | Пт (23.04.2021) | Сб (24.04.2021) | Пн (26.04.2021) | Вт (27.04.2021) | Ср (28.04.2021) | Чт (29.04.2021) |
| Чт (22.04.2021): — | Пт (23.04.2021): — | Сб (24.04.2021): — | Пн (26.04.2021): 8:00-14:00 | Вт (27.04.2021): — | Ср (28.04.2021): 15:00-21:00 | Чт (29.04.2021): — |
| Чт (22.04.2021): 8:00-14:00 | Пт (23.04.2021): — | Сб (24.04.2021): — | Пн (26.04.2021): — | Вт (27.04.2021): 8:00-14:00 | Ср (28.04.2021): — | Чт (29.04.2021): 8:00-14:00 |
Как проводится нейросонография
Чаще всего нейросонография проводится через передний родничок, он расположен между лобной костью и теменем. Но в зависимости от ситуации можно использовать боковые височные роднички и большой затылочный родничок, расположенный у основания шеи.
Последовательность действий при проведении нейросонографии такова:
- малыша кладут на кушетку, в положение лежа на спине;
- врач точечно наносит на головку ребенка небольшое количество специального геля, обеспечивающего удобное скольжение и максимальное прилегание датчика;
- проводя легкие последовательные движения датчиком, специалист сканирует замеры состояния отдельных частей головного мозга младенца;
- ультразвуковые импульсы поступают в принимающий аппарат, преобразуются и выдают на экран монитора подвижное изображение;
- исходя из полученных данных, врач оценивает состояние мозга малыша и делает заключение.
Грудничка не нужно специальным образом готовить к процедуре. Перед обследованием малыша рекомендуют покормить, чтобы он ощущал себя максимально комфортно и позволил себя осмотреть.
Но даже если маленький пациент по какой-то причине будет вести себя беспокойно — это не отразится на результатах обследования.
Некоторым малышам может не понравиться прохладный гель, но опытный врач проведет исследование быстро и комфортно для малыша.
Идеальный вариант — проведение процедуры во время сна ребенка.
Перед обследованием рекомендуют отменить прием спазмолитических и обезболивающих лекарств. Препараты могут изменить размеры сосудов головного мозга и данные обследования будут неточными.
Лечение: современные методики
Разработано несколько подходов лечения. Выбранная методика зависит от того, насколько сильно выражены симптомы и стадии заболевания.
При неярко выраженных симптомах в качестве профилактики и лечения можно использовать упражнения для тренировки мышц мочевого пузыря, чтобы пациент мог контролировать позывы и мочеиспускание. Основной целью таких упражнений является более редкое посещение туалета благодаря тому, что мышцы смогут удерживать увеличенное количество мочи. Тренировка включает два этапа: посещение туалета при необходимости утром и тренировка контроля мочеиспускания на протяжении дня.
На первой стадии лечения пациент учится контролировать позывы и старается посещать туалет через увеличенные временные промежутки. Так, если ранее пациент ходил в туалет каждый полчаса, постепенно время увеличивается до 45 минут или часа. При сильном и неконтролируемом желании помочиться в случае пустого мочевого пузыря, можно выполнять упражнения Кегеля, сокращая мышцы. Необходимо постепенно увеличивать интервалы между мочеиспусканиями. Нормой считается посещение туалета днем 4-5 раз и один раз в ночное время.
Лечение и химиотерапия

При любой злокачественной опухоли радикально лечит только удаление, и при ГИСТ ведущий метод — хирургический. При поражении желудка выполняются резекция или удаление всего органа — гастрэктомия, всё зависит от объема поражения. Лапароскопические операции следует делать только в специализированных учреждениях, поскольку имеется опасность разрыва неплотной псевдокапсулы с выбросом опухолевых клеток в брюшную полость.
Химиотерапия иматинибом имеет хорошую перспективу при наличии мутации гена с-KIT, применяется при метастатической стадии или рецидиве после операции, перед хирургическим этапом для уменьшения размера образования и объема операции. Доза иматиниба зависит от расположения мутации гена KIT, так она увеличивается двукратно при мутации в 9 экзоне. При прогрессировании на фоне химиотерапии используют лекарства второй линии: сунитиниб и дазатиниб. Их используют и при устойчивости ГИСО к иматинибу. В качестве третьей линии лечения применяется регорафениб.
Все ГИСТ активные химиопрепараты относятся к таргетным средствам — точно нацеленным, что не исключает токсические реакции на них. Химиотерапия не обязательно должна сопровождаться плохим качеством жизни, у специалистов Европейской онкологической клиники есть возможности минимизации побочных реакций. А при метастазах ГИСО в печени в клинике выполняется методика радиочастотной аблации, которой владеют единицы российских специалистов.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Симптомы стромальных опухолей желудка
Каждую пятую опухоль обнаруживают случайно при обследовании по другому поводу, узел же может постигать трети метра, ничем серьезным себя не проявляя. Причина частого бессимптомного течения — подслизистый рост, когда опухоль распластывается в стенке и выбухает наружу — в брюшную полость. К моменту обнаружения стромального образования у каждого третьего уже выявляются метастазы, преимущественно в печень, часто — канцероматоз брюшины, а вот легочная ткань поражается нечасто.
Никаких специфических проявлений нет, такие же симптомы возникают при других заболеваниях желудочно-кишечного тракта. В среднем от появления первых признаков неблагополучия до выявления патологического образования проходит почти полгода.
Клиника похожа на гастрит: быстрое насыщение малыми порциями еды, чувство распирания под ложечкой, может быть эпизодическое вздутие живота. По мере увеличения узла появляется тошнота и рвота недавно съеденным. Боли нехарактерны, они отмечаются только у каждого седьмого пациента и практически никогда не бывает клинической картины «острого живота». ГИСТ не прорастает в другие органы, а оттесняет их с анатомического «законного» места.
У половины пациентов имеются признаки желудочного кровотечения: слабость, анемичность крови, эпизоды жидкого черного стула из-за изъязвления слизистой над распадающейся крупной ГИСТ.