Почему новорожденный иногда хрюкает носом
Содержание:
- Причины, связанные с насморком
- Как пользоваться детским аспиратором?
- Причины
- Основная функция носа
- Вредно ли сосание пальца?
- Как облегчить состояние грудного ребенка при ОРВИ?
- Нормализация дыхания во сне, полезные советы
- Патологические причины затрудненного носового дыхания
- Почему у грудничка закладывает нос?
- Возможности лечения храпа у детей в ЛОР клинике номер 1
- Использование браслета от храпа во время беременности
- Перегревание организма у детей.
- Профилактические мероприятия
- Какие препараты запрещены
- 6 Возможных Причин Слюноотделения во Сне
- Биопсия
- Профилактика
- Все, что нужно знать о влиянии антибиотиков на микробиоту кишечника, и как ее восстановить, если вы недавно прошли курс лечения.
- Аллергия, я не простуда
- Оздоровительные мероприятия
- Проблемы связаны с частыми респираторными заболеваниями
Причины, связанные с насморком
Достаточно распространённой причиной появления хрюкающих звуков при дыхании малыша является обычный насморк. Схема та же: носик младенца забит сопельками и воздуху приходится преодолевать препятствия, чтобы добраться до лёгких. Отсюда и появление необычных звуков. Причин появления самого насморка тоже достаточно много:
- простудные вирусные инфекции – стандартный вариант появления выделений из носа у грудного малыша;
- гайморит – запущенный вариант насморка, т.е. осложнение не долеченной вирусной инфекции. В этом случае цвет выделений из носа желтоватый, иногда с зеленцой. К тому же при дыхании малыш не просто хрюкает, а по-настоящему храпит;
- аллергический ринит – тот же насморк, только вызванный каким-то аллергеном. Из носа грудного малыша выделяется практически прозрачная водичка. Сопровождается аллергический ринит кашлем, чиханием, покраснениями, а иногда и сыпью. Появляется, как правило, при введении прикорма или смене вида питания. Может быть следствием изменения средства ухода за малышом и даже стирального средства, при помощи которого стираются вещи и постельное бельё ребёночка.
В случае появления соплей, лучше сразу обратиться за советом к педиатру. Как правило, в таких случаях доктор прописывает капли в нос малышу. В итоге прекращаются и сопли, и похрюкивание. Ну а при аллергическом рините и вовсе достаточно устранить источник аллергенов и всё само собой вернётся на круги своя.
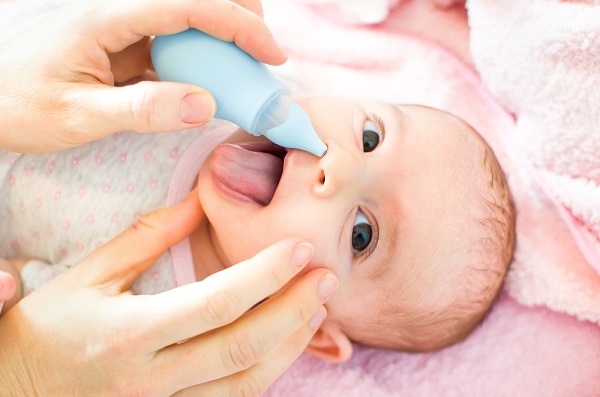
Как пользоваться детским аспиратором?
- Возьмите аспиратор в правую руку, сожмите грушу аспиратора рукой, чтобы выдавить из нее воздух.
- Приложите наконечник аспиратора к ноздре ребенка. Если ребенок старше года, и диаметр носового хода позволяет, то наконечник аспиратора можно вставить в ноздрю на глубину до 5мм.
- Медленно разожмите сжатую грушу. Благодаря вакууму сопли будут удалены из носа ребенка в аспиратор.
- Прежде чем очищать вторую ноздрю, обязательно смените наконечник аспиратора.
- После использования, аспиратор обязательно необходимо вымыть, высушить и обработать антисептическим раствором.
Делать эту процедуру необходимо примерно за 15 минут до кормления ребенка и перед сном. Это поможет ребенку легче дышать, когда он сосет грудь, берет бутылочку или ложится спать. У некоторых детей удаление соплей из носа вызывает дискомфорт, ребенок может плакать, «не даваться». Это нормальная реакция, аспирация соплей из носа абсолютно безболезненна, ребенок просто боится «нового».
Причины
Во время внутриутробного развития дыхательная система практически не функционирует: плод находится в водной среде и получает кислород из кровотока матери через пуповину. После рождения среда обитания кардинально меняется, органы дыхания включаются в работу, поэтому первые недели жизни железы слизистой носа периодически вырабатывают повышенное количество секрета. Подобное явление носит защитный характер и объясняется необходимостью очистить верхние дыхательные пути от бактерий, вирусов, механических и химических раздражителей.
Физиологический ринит усугубляется несовершенством анатомического строения носовой полости новорожденного. Узость и малая длина носовых ходов способствуют застою секрета, что может вызвать заложенность носа.
У грудничков от 5 месяцев физиологический ринит связан с прорезыванием зубов. По мнению специалистов, гиперсекреция в этом случае вызвана приливом крови деснам и раздражением слизистых соседних анатомических структур. Гипертермия продолжительностью не более 2 дней в этот период обусловлена выработкой большого количества биологически активных веществ. Сухой редкий кашель носит рефлекторный характер и обусловлен затеканием слизи в глотку.
Основная функция носа
Основной функцией этого органа является дыхательная, но также немаловажными функциями будут эстетическая и коммуникационная. Проводились научные исследования, которые выявили, что люди узнают друг друга по форме и размеру носа, а также по его пропорциям относительно других частей лица. Таким образом он является одним из важнейших признаков объективной индивидуальности.
Для разных рас характерны свои особенности строения наружного носа:
- славянский — сравнительно небольшая костная часть и более развитый хрящевой отдел;
- греческий или римский — отличается длинной, узкой пирамидой носа, часто с горбинкой и относительно небольшим хрящевым отделом;
- кавказский — крупная костная и хрящевая часть, часто с горбинкой;
- негроидный — отличается небольшой костной частью и крупным, обычно уплощённым кончиком с широкими крыльями;
- азиатский — отличается пропорционально небольшой костной и хрящевой частями, часто с уплощённой спинкой и кончиком.
Одна из особенностей нашего обонятельного органа — он растёт всю жизнь, изменяясь с возрастом. Особенно это касается носогубного угла. У детей носогубный угол обычно тупой около 105 градусов, у взрослых приближается к прямоугольному, у пожилых людей кончик часто опускается и угол делается острым.
Вредно ли сосание пальца?
Однако в то время как психологи относятся к этой привычке вполне нейтрально, стоматологи и логопеды уверяют, что постоянное сосание пальцев может привести к деформации неба и неправильному прикусу. Этому же способствует и постоянное использование пустышки.
Таким образом, возникает весьма неоднозначная ситуация. С одной стороны, сосание пальца в некоторой степени полезно и помогает ребенку успокоиться, с другой, оно может привести к нарушению прикуса зубов. Как же помочь малышу избавиться от этой привычки? Попробуем разобраться.
Почему ребенок сосет пальцы?
Сосание – это один из основных способов получения удовольствия для грудничка. Поэтому, даже насытившись материнским молоком, он может долго не отпускать грудь мамы, наслаждаясь процессом посасывания. Кроме того, сосание приносит крохе и психологический комфорт, позволяя ему успокоиться и перестать нервничать. Малыш чувствует себя очень спокойно у маминой груди. И когда мамы нет рядом, посасывая пальчики, кроха воссоздает ощущения, возникающие, когда он находится возле нее.
Поэтому очень хороший способ отучить грудничка от привычки сосать пальцы – это кормить его по первому требованию, а также позволять ребенку держать грудь во рту так долго, как ему хочется. Нередко малыши тянут пальчики в рот сразу же после того, как их покормили молоком, этим они словно показывают, что еще голодны или просто хотят пососать грудь для удовольствия.
Педиатры уверяют, что в первые месяцы жизни малыш должен прямо-таки постоянно «висеть на сиське» у матери. Если же такой возможности нет, а ребенок находится на искусственном вскармливании, на помощь придут ортодонтические соски-пустышки, которые, однако, являются всего лишь жалким подобием материнской груди.
Так что, если вас беспокоит то, что ваш малыш постоянно сосет пальцы, попробуйте подольше держать его у груди (можно даже так: увидели, что кроха потянул пальчики в рот – сразу предлагайте ему грудь), и не исключено, что проблема исчезнет.
Сосание как метод исследования
В 3 месяца большинство крох с нормальным развитием начинают изучать свои ручки. Они стараются внимательно осмотреть их, а также поиграть с ними. А поскольку у ребенка этого возраста основными методами исследования мира являются сосание и облизывание, неудивительно, что малыш тянет ручки в рот.
А вот отсутствие интереса ребенка к своим ладошкам и пальчикам (в том числе, и держание их во рту), в этот период, напротив, указывает на то, что малыш слишком вялый.
Груднички сосут пальцы, когда режутся зубки
Очень часто малыши начинают сосать пальцы из-за того, что у них чешутся десны из-за прорезающихся зубов. Часто в этот период ребенок становится плаксивым, нервным, и не просто сосет пальцы, а чуть ли не «грызет» их деснами, иногда даже засовывая в рот целый кулак. Если дать крохе игрушку, он начинает чесать об нее десны.
В этом случае отвлечь от сосания пальца могут специальные прорезыватели. Однако даже если младенец предпочитает собственные кулачки и пальцы любым игрушкам, лучшим решением будет просто дождаться прорезания зубов, когда десны малыша перестанут чесаться. Если же не давать крохе сосать пальчики, например, насильно убирая его руки изо рта, это будет только нервировать и без того беспокойного из-за прорезающихся зубов ребенка.
Сосание пальца для успокоения
Иногда посасывание пальчиков может служить для младенца своеобразным средством успокоения. Например, малыш может избавляться таким образом от чрезмерного возбуждения перед сном. Чтобы избавить его от этой привычки, можно приучить его засыпать, посасывая материнскую грудь, а не собственную руку. В любом случае, засыпая возле мамы, ребенок будет чувствовать себя спокойнее.
Как облегчить состояние грудного ребенка при ОРВИ?
Лечение ОРВИ у грудничка должен назначать только опытный врач. Самостоятельно выбирать препараты для ребенка не стоит, ведь многие из аптечных средств нельзя давать детям в возрасте до года. Однако помочь малышу можно и нужно. Как же это сделать?
В первую очередь необходимо позаботиться об облегчении носового дыхания ребенка. Для этого нужно:
- провести влажную уборку с гипоаллергенными моющими средствами,
- проветрить детскую в течение 15-20 минут,
- тщательно вытереть пыль,
- нормализовать влажность воздуха при помощи специального увлажнителя или емкостей с водой.
Такие меры помогут устранить заложенность носа и облегчить носовое дыхание. Если причина состояния ребенка — ОРВИ, врач назначит противовирусную терапию. В комплексном лечении респираторных заболеваний специалисты рекомендуют использовать Деринат. Назальные капли подходят для грудничков с первого дня жизни и действуют сразу в нескольких направлениях:
- уничтожают возбудителей болезни,
- способствуют укреплению клеточного и гуморального иммунитета,
- восстанавливают целостность слизистой оболочки носовых ходов, повышая тем самым барьерные свойства носоглотки.
Включение Дерината в схему лечения ОРВИ у грудничков при насморке без соплей помогает снизить вероятность присоединения вторичной инфекции. Назальные капли также назначают для повышения защитных свойств организма в сезон эпидемий. Заботьтесь о ребенке и не болейте сами!
Полезные статьи:
Нормализация дыхания во сне, полезные советы
Важно организовать сон ребенка на спине. Это лучшая позиция ночного и дневного сна для малыша
Это гарантирует, что пищевод остается ниже трахеи, что не позволяет аспирировать срыгиваемую пищу в дыхательные пути. Положение ребенка на животе или боку по данным некоторых исследователей приводит к проблемам с дыханием во сне и синдрому внезапной смерти.
Не стоит заполнять детскую кроватку мягкими игрушками и другими постельными принадлежностями. Сон ребенка должен проходить в пустой кроватке. До примерно 1-2 лет не нужна даже подушка.
Эксперты рекомендуют родителям и детям спать в одной комнате, но малыш должен быть в своей кроватке неподалеку от постели матери. Это помогает обнаруживать любые осложнения или проблемы с дыханием.
Нужно держать ребенка подальше от дыма. Дым, особенно табачный, может вызвать воспаление дыхательных путей у младенцев и увеличить риск апноэ во сне. Нужно убедиться, что в комнате ребенка нет дыма и пыли. Никогда не стоит курить и не допускать, чтобы другие курили в присутствии ребенка.
Не всегда можно сказать, правильно ли дышит ребенок, просто глядя на него. Если родители чувствуют, что у малыша есть проблемы с дыханием, нужно немедленно вызвать врача. Дыхание — это жизненно важная функция организма, и любое своевременное обнаружение аномалии гарантирует, что ребенку будет своевременно оказана помощь.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Патологические причины затрудненного носового дыхания

Приблизительно в 10% случаев, новорожденный ребенок хрюкает носом по причине болезни или порока развития. Иногда требуется хирургическое лечение.
Причиной аномально шумного носового дыхания может быть:
- Повреждение слизистой оболочки — результат небрежной очистки или грубых медицинских манипуляций. Всегда ведет к отеку носовых ходов.
- Инородное тело. На это указывает внезапно возникшая заложенность носа, которая не проходит после очистки и применения сосудосуживающих капель. При этом ребенок может кряхтеть и кашлять.
- Искривление носовой перегородки — в этом случае грудничок хрюкает носом, но соплей нет никогда.
- Инфекция. Вирусы и патогенные микроорганизмы вызывают воспаление, которое на ранней стадии проявляется отеком слизистой без выделений из носа.
Врожденные пороки развития: дефекты хрящей трахеи и бронхов, отсутствие доли легкого, сдавление трахеи дугой аорты. Выраженность клинических признаков зависит от тяжести патологии: грубые деформации проявляют себя в первые же часы после рождения. У новорожденного развивается тяжелая дыхательная недостаточность, которая проявляется одышкой и цианозом. Небольшие деформации могут долгое время оставаться незамеченными. Главный признак: постоянное затруднение носового дыхания и хрипящие звуки на фоне отсутствия выделений из носа.
Аллергия — одна из самых частых причин заложенности носовых ходов у новорожденных. Часто сопровождается чиханием, кашлем, покраснением глаз, появлением сыпи. Как правило, связано с введением в рацион новых продуктов.
Атрезия хоан — врожденная патология, характеризующаяся частичным или полным заращением носовых ходов. Может быть односторонней и двухсторонней. Полная атрезия диагностируется в первые минуты жизни. Проявляется асфиксией, синюшным окрашиванием кожи, дыхательной недостаточностью. Признак частичной атрезии хоан — шумное дыхание, скопление в носовой полости густой слизи, которая не вытекает из носа. На пороки развития могут указывать: высокое небо, асимметрия носа, дерматит носогубного треугольника (возникает из-за постоянного раздражения кожи носовым секретом). Показано оперативное лечение.
Чем раньше будет поставлен диагноз, тем больше вероятность полного выздоровления. Для этого ребенок с рождения должен находиться под постоянным врачебным наблюдением.
Почему у грудничка закладывает нос?
Насморк без соплей у грудничка возникает по нескольким причинам. Вот некоторые из них.
Слишком сухой воздух в помещении. При недостаточной влажности воздуха на слизистой носоглотки появляются микротрещины, поэтому она уже не может в полной мере выполнять барьерную функцию и защищать растущий организм от микробов. Проблема чаще возникает в осенне-зимний период, когда работают приборы центрального отопления.
Аллергическая реакция. При введении прикорма заложенностью носа может проявляться пищевая аллергия, а также реакции на домашнюю пыль.
Попадание инородного тела в носовую полость
Малыш способен случайно вдохнуть кусочек пищи или любой мелкий предмет, поэтому во время игр и кормления маме важно быть особенно внимательной.
Деформация носовой перегородки. Врожденная патология, при которой один из носовых ходов становится более узким
В нем быстрее развивается отек, поэтому грудничок страдает от насморка без соплей.
Полипы. Представляют собой новообразования в виде разрастаний слизистой оболочки. Чаще всего возникают в области решетчатого лабиринта, средних носовых раковин и отверстий верхнечелюстных пазух.
Но самой распространенной причиной заложенности носа у детей грудного возраста является вирусная инфекция. Самолечение в таких случаях недопустимо, поэтому необходимо как можно скорее вызвать врача на дом и строго выполнять назначения специалиста.
Возможности лечения храпа у детей в ЛОР клинике номер 1
В ЛОР клинике номер 1 кроме широких диагностических возможностей, есть большой арсенал аппаратного и физиотерапевтического лечения (УЗОЛ — терапия, фотохромотерапия, лазеротерапия и т.д.), направленного на максимально эффективное снятие воспаления с аденоидной ткани и ткани миндалин, уменьшение этих лимфоидных образований в диаметре, облегчения носового дыхания уже после первых процедур.
Для Вашего удобства ЛОР врачами ЛОР клиники номер 1 разработаны различные программы лечения аденоидитов и тонзиллитов, позволяющие не только эффективно и максимально быстро справиться с проблемой, но и сделать это за минимальную стоимость (на проведение программ предусмотрена скидка 20-25% от общей стоимости курса).
Помните, чем раньше Вы обратитесь при появлении симптома храпа у Вашего ребенка в ЛОР клинику, тем больше вероятность безоперационного восстановления носового дыхания.
Не теряйте время, обратитесь к специалисту оториноларингологу и сон Вашего малыша будет здоровым и безмятежным!
Использование браслета от храпа во время беременности
Перегревание организма у детей.
Склонность детей в отличие от взрослых к перегреванию, особенно новорожденных и детей до 1 года жизни, объясняется особенностью их теплообмена и терморегуляции. На протяжении всего детского возраста наблюдается эволюция процессов теплообмена, к-рая заключается не только в изменении теплообразования и теплоотдачи, но и в постепенном развитии центральных механизмов терморегуляции. У новорожденных детей реакции химической терморегуляции достаточно развиты; реакции физической терморегуляции представлены слабо, лихорадка мало выражена (атипична) и подъемы температуры чаще связаны с П. о. С возрастом регуляция теплообмена становится более экономичной и целенаправленной.
Перегреванию организма у грудных детей способствует повышение температуры воздуха и чрезмерное укутывание, у старших — длительное пребывание в жарком, душном помещении, на солнцепеке (условия, затрудняющие теплоотдачу), длительное физическое напряжение, напр, туристские походы, с.-х. работы без соответствующей экипировки, и другие условия, влияющие на повышение теплообразования.
Пребывание детей в возрасте 6—7 лет в помещении с температурой воздуха 29—31° и стен 27—28° в течение 6—8 час. вызывает повышение температуры их тела до 37,1 — 37,6°. Солнечное перегревание протекает с преобладанием первичных нарушений со стороны ц. н
с., причем повышение температуры тела имеет важное, хотя и не первостепенное значение.
У грудных детей Перегревание организма проявляется вялостью, резкой адинамией, нарушением сна, снижением аппетита, срыгиванием, в ряде случаев расстройством жел.-киш. тракта; при осмотре отмечается гиперемия кожных покровов, потливость, учащение дыхания и частоты пульса, приглушение тонов сердца и снижение АД. У детей более старшего возраста наблюдается головная боль, головокружение, общая слабость, сонливость, усталость, заторможенность, возможны тошнота, рвота, судороги, кратковременная потеря сознания, может быть повышение температуры тела до 40—41°.
Дифференциальную диагностику П. о. проводят с лихорадочной гипертермией (см. Гипертермический синдром), при к-рой обычно выявляются признаки острой инфекции, а повышение температуры тела связано с ознобом и первичным ограничением теплоотдачи. При перегревании наряду с увеличенной теплопродукцией наблюдается увеличение теплоотдачи, потоотделения и др.
Профилактические мероприятия
Чтобы не переживать о том, почему новорожденный хрюкает носом, нужно соблюдать следующие рекомендации, состоящие из:
Ежедневной влажной уборки детской;
Поддержания оптимальной влажности воздуха;
Регулярного проветривания;
Ежедневных прогулок на свежем воздухе не меньше одного часа в день;
Ежедневной гигиены носа;
Массажа;
Нормализации микрофлоры в кишечнике при наличии дисбактериоза;
Осторожного введения новых продуктов в рацион мамочки при гв и внимательного наблюдения за состоянием крохи после их употребления;
Исключения контакта ребенка с респираторными аллергенами;
Предотвращения случайных контактов карапуза с мелкими предметами, которые могут попасть в носовые ходы.
Соблюдение этих простых советов позволит избежать проблем с носовых дыханием и свести к минимуму образование слизи и корочек в носу.
Какие препараты запрещены
Категорически запрещены:
- Сосудосуживающие средства, которые не подходят по возрасту. На лекарстве для новорожденных обязательна должна стоять пометка о допустимом возрасте применения.
- Непроверенные препараты по совету знакомых или работников аптеки, не согласованные с лечащим врачом.
- Капли на основе масел. Это может вызвать воспаление из-за склеивания ресничек внутреннего эпителия.
- Закапывания простой водой.
- Препараты со стрептомицином.
- Народные средства для закапывания носа – отвары трав, соки овощей (алоэ, прополис, сок моркови и свеклы). Они проявляются болезненной реакцией слизистой или вызывают аллергию.
- Спреи и промывания носовых ходов под давлением.
6 Возможных Причин Слюноотделения во Сне
Вполне нормально, если с явлением повышенного слюноотделения во сне вы не сталкивались никогда или в очень редких случаях. Это значит, что в вашем организме нет никаких нарушений. Но если они текут постоянно, то это повод задуматься.
К повышенному слюноотделению по ночам могут привести различные заболевания. Это своеобразный сигнал, что в организме есть нарушения, и его не стоит игнорировать. Так что же это за заболевания?
Насморк
Это заболевание не редко выступает причиной обильного слюновыделения. Ночью обычно закладывает нос, затрудняется дыхание. Чтобы получить порцию воздуха человек вынужден открыть рот, из которого начинает течь слюна.
Вывод один: решением проблемы служит лечение насморка.
Инфицирование ротовой полости
Это также является одной из причин чрезмерного выделения слюны.
Среди заболеваний следует выделить:
- воспаление слизистой оболочки;
- проблемы с деснами, которые носят воспалительный характер;
- явление пародонтоза;
- кариес.
Бактерии, которые размножаются во рту, приводит к обильному выделению слюны. В этом случае нужно более тщательно проводить санацию рта и следить за здоровьем зубов.
Проблемы, связанные с желудочно-кишечным трактом
К повышенному слюноотделению по ночам могут привести:
- воспалительные процессы в ЖКТ;
- повышенная кислотность желудка;
- метеоризм.
Слюноотделение в этом случае выполняет роль защиты (при разведении желудочного сока слюной понижается кислотность). В дальнейшем это может привести к развитию таких заболеваний, как панкреатит или холецистит, поэтому на все изменения в организме нужно срочно реагировать.
Гельминтозная инвазия
Кому-то покажется странным, но текущая слюна — это один из признаков глистной инвазии. Это, конечно, не 100% утверждение, но давно известно, что глисты способны изменять уровень кислотности в желудке. Организм в качестве защиты начинает выделять слюну. Чтобы исключить причину, нужно сдать анализ, либо провести профилактические мероприятия против гельминтоза.
Проблемы с нервной системой
Если у человека наблюдается болезнь Паркинсона, сирингобульбия, невралгия троичного нерва, сосудистые патологии, полиомиелит или онкологические заболевания, то повышенное выделение слюны по причине нарушения кровообращения в головном мозге является типичным явлением для них.
Заболевания эндокринного характера
Раздражителем для организма может выступать стресс или какое-то эндокринное заболевание, связанное с щитовидной железой, гипофизом, гипоталамусом, и, как ответ на этот раздражитель, начинает выделяться слюна. При сахарном диабете эта реакция очень редко бывает.
Не только при заболеваниях наблюдается усиление выделения слюны. Для людей с вредными привычками (курильщики, употребляющие наркотики) это вполне нормальное явление. В этом случае нужно избавиться от вредной и пагубной зависимости.
Биопсия
Если пожилому животному планируется проводить рентгенографию перед наркозом, одновременно следует планировать биопсию. По рентгеновским снимкам можно определить наиболее подходящее место отбора пробы.
Можно использовать различные инструменты, однако во всех случаях нужно соблюдать осторожность, чтобы не повредить решетчатую пластинку. Риноскопия с непосредственной биопсией измененных тканей – наиболее точный метод
Чтобы отобрать пробу для гистологического исследования, введите длинную биопсийную иглу «tru-cut», пластиковую канюлю или биопсийные щипцы через ноздри в носовую полость и погрузите в предполагаемые измененные ткани, чтобы отобрать пробу для анализа.
В целях безопасности всегда измеряйте расстояние между кончиком носа и областью непосредственно перед продырявленной пластинкой. Она располагается перед внутренним углом глаза. Пометьте инструмент для биопсии клейкой лентой или маркером.
В случае деформации носовых костей или выбухания тканей над придаточной пазухой можно ввести иглу для биопсии прямо через кожу и размягченную кость в пораженный участок и отобрать образец для цитологического исследования.
Кроме того, можно ввести инструмент «tru-cut» через выбухающий дефект в пазуху для получения образца для гистологического исследования.
В большинстве случаев полученный материал гелеобразный, и его сложно отличить от слизи. При отборе пробы возможно кровотечение; при необходимости введите в ноздри ватный тампон, смоченный эпинефрином.
Иногда до остановки кровотечения животное требуется держать под наркозом или седацией, если кровотечение не останавливается, прибегают к лигированию сонной артерии.
Профилактика
Если причины хрюканья носом являются чисто физиологическими, справиться с подобным явлением сможет мама, соблюдая простые правила, облегчающие носовое дыхание малыша.
- Поддержание в комнате оптимальной температуры воздуха – 18-20 градусов.
- Ежедневное проветривание комнаты перед сном.
- Увлажнение воздуха в помещении с помощью увлажнителей или путем развешивания мокрых полотенец на батарее.
- Проведение ежедневной влажной уборки в комнате младенца.
- Ежедневные прогулки на свежем воздухе.
- Поддержание правильного режима сна и бодрствования.
- Выполнение гимнастики и массажа.
- Принятие воздушных процедур.
- Влажные обтирания ребенка.
- Промывание и очищение носика специальными солевыми растворами или тонкими марлевыми жгутиками, смоченными в физрастворе или простой кипяченой воде.
- Во время купания малыша увлажняется слизистая носа, что препятствует появлению на ней сухих корочек.
uhonos.ru
Все, что нужно знать о влиянии антибиотиков на микробиоту кишечника, и как ее восстановить, если вы недавно прошли курс лечения.
До открытия пенициллина в 1928 году люди часто становились жертвами бактериальных инфекций — иногда даже случайная царапина могла привести к смерти. Открытие и применение антибиотиков помогло спасти много жизней. Но со временем научное и медицинское сообщества поняли, что использование этих препаратов — метод, к которому следует прибегать в крайнем случае.
Все дело в принципе действия антибиотиков — уничтожая вредоносные бактерии, они лишают организм и хороших. Кроме того со временем бактерии становятся устойчивыми к препаратам. Разберемся, что делать, если вы прошли курс лечения антибиотиками.
Аллергия, я не простуда
Воспитатели часто не принимают кашляющих или чихающих детей, хотя такое состояние может быть обусловлено не простудой, а аллергией, и совершенно безопасно для остальных детей, поскольку никому, кроме самого ребенка, неудобств не причиняет.
Как же отличить простуду от аллергии?
На самом деле родителям, не имеющим медицинского образования, это сделать невозможно. Нужно помнить, что из 10 часто и длительно болеющих детей, 3 могут иметь аллергические заболевания.
Родители я обращаю ваше внимание! ⠀ Если Ваш ребенок пошел в детский сад и стал:
- часто и длительно болеть;
- храпит, хрюкает, сопит носом, дышит открытым ртом не только во время болезни, но и когда он здоров;
- на фоне ОРВИ на 3-4 день болезни присоединяется сухой приступообразный кашель, который переходит в свистящее затрудненное дыхание, дистанционные хрипы;
И все эти симптомы рецидивируют (повторяются вновь и вновь).
Такого ребенка нужно обязательно показать врачу аллергологу-иммунологу для исключения аллергического заболевания. И для этого необязательно ждать несколько лет.
Чем раньше врач установит правильный диагноз, чем быстрее назначит базисную терапию вашему ребенку, тем меньше проблем со здоровьем у него будет в будущем.
И самое главное аллергия лечится.
Медикоментозная коррекция
Для лечения ЧБД нередко предлагают использовать так называемые адаптогены, биогенные стимуляторы, общеукрепляющие средства, которым приписывается способность повышать общую сопротивляемость организма, оказывать стимулирующее или общеукрепляющее действие и т. д., — понятия, не несущие конкретного содержания.
К таким средствам относят:
- апилак;
- прополис;
- экстракты родиолы розовой;
- левзеи;
- элеутерококка;
- заманихи;
- лимонника китайского;
- пантокрин;
- тинростим и др.
Они имеют противопоказания, такие как повышенная возбудимость, эпилепсия, артериальная гипертония.
В качестве одного из основных компонентов патогенетического лечения и профилактики рецидивирующих респираторных инфекций используются методы, которые принято называть иммунокоррекцией.
Но при этом нельзя забывать, что иммунокоррекция должна проводиться на фоне обязательного соблюдения общих принципов оздоровления. Для ее успешного проведения при частых ОРЗ в первую очередь должно быть максимально уменьшено влияние эндогенных и экзогенных (неблагоприятные социально-бытовые и экологические условия, пассивное курение и др.) факторов.
Выбор оптимального препарата из большого числа иммунотропных средств, действующих на разные уровни повреждения в иммунной системе —фагоцитарный, клеточный, гуморальный, — сложная задача даже для иммунолога.
Опубликовано много работ о применении у детей из группы ЧБД различных иммунокорректоров, однако их результаты противоречивы и не всегда могут достоверно свидетельствовать об их эффективности.
Поскольку подавляющее большинство иммунокорректоров, обладают невысокой избирательностью воздействия, то их применение возможно только после выявления конкретных выраженных иммунологических сдвигов.
Назначение неспецифической иммуностимулирующей терапии (особенно родителями) без учета «точек приложения» препаратов и патогенетических основ заболевания может привести к еще большим нарушениям в иммунной системе.
Частые ОРВИ и ОРЗ не являются признаком иммунодефицита!
Оздоровительные мероприятия
Одной из причин, способствующих высокой респираторной заболеваемости, нередко является дисфункция и/или незрелость и детренированность системы терморегуляции с пониженной устойчивостью к изменяющимся климатическим и гелиогеографическим факторам.
В связи с этим большое значение приобретает закаливание, снижающее уровень заболеваемости.
Закаливающие процедуры необходимо сочетать с проведением гимнастики и массажа грудной клетки. Двухнедельные курсы массажа проводятся 2-4 раза в год.
У большинства часто болеющих детей из-за дисфункции вегетативной нервной системы наблюдается повышенная потливость. Им рекомендуется частая (2-3 раза в сутки) смена белья, особенно у детей раннего возраста.
Хороший результат дает систематическое проведение так называемой стопотерапии, представляющей собой массаж стоп ладонью, подушечками пальцев или пальцами, сложенными в кулак (поглаживание, растирание и снова поглаживание подошв обнаженных стоп).
В оздоровлении часто болеющих детей имеет значение систематическое проведение специальных комплексов лечебной физкультуры, направленных на обеспечение хорошего дренажа бронхов и повышение тонуса дыхательной мускулатуры (особенно диафрагмы).
Вакцинация
Помимо обязательных прививок перед детсадом и школой необходимо провести дополнительную иммунизацию.
Носителями гемофильной палочки и пневмококка является 90% детей детсада и школы.
Эти инфекции — причина ОРЗ, отита, пневмонии и бронхита и в тяжёлой форме гнойного менингита.
Хиб-инфекция и пневмококк передаются не только при разговоре и чихании, но и через игрушки.
Восприимчивы к заболеванию именно дети до 5 лет.
Грипп — ОРВИ, передающееся воздушно-капельным путем.
Основные симптомы:
- сильная головная;
- мышечная боль;
- боль в горле;
- кашель;
- озноб;
- высокая температура.
Обычно грипп проходит за несколько дней, но иногда заболевание может продолжаться намного дольше и стать причиной осложнений. Вакцинацию детей проводят с 6 мес.
Ветрянка — это не всегда легкое заболевание. Течение ветрянки бывает разным. Иногда пузырьков немного, температура не поднимается, ребенок чувствует себя хорошо. В других случаях высыпаний очень много, постоянно появляются новые, температура повышается до 39-40 град. Ребенок становится вялым, плаксивым, ухудшается аппетит.
При пустулезной форме на коже возникают гнойнички, болезнь протекает дольше, тяжелее. На месте гнойничков остаются заметные рубцы.
Иногда появляются большие пузыри, заполненные мутной жидкостью. Когда они лопаются, то оставляют мокнущую поверхность — идеальные ворота для инфекции.
Ветрянка может вызвать:
- ларингит с удушьем,
- пневмонию,
- энцефалит,
- менингит.
Тяжелое течение обычно бывает у детей со сниженным иммунитетом, ослабленных.
Менингококковая инфекция вызывает менингит и сепсис, и представляет опасность для детей дошкольного возраста. Прививку от инфекции делают с 9 мес.
Гепатит A считается болезнью грязных рук. В детском саду дети очень тесно общаются друг с другом и могут легко заразиться желтухой.
Клещевой энцефалит опасен развитием параличей, вследствие чего можно остаться инвалидом на всю жизнь. Дети в детском саду выходят на прогулку в парки, где имеется риск укуса клещом. Прививку от клещевого энцефалита делают малышам с 1 года.
Проблемы связаны с частыми респираторными заболеваниями
1. Частые и, особенно тяжело протекающие ОРЗ, приводят к нарушению развития функ-ционирования различных органов и систем:
- органов дыхания с формированием хро-нических воспалительных процессов в бронхолегочной системе;
- сердечно-сосудистой системы;
- желудочно-кишечного тракта;
- вегетативной нервной системы, способствуют срыву компенсаторно-адаптационных механизмов.
2. Многократно переносимые вирусные заболевания приводят к значительно выраженному снижению иммунологической резистентности, т.е. эти дети являются иммунологически скомпроментированными.
3. В связи с частой заболеваемостью изменяется режим двигательной активности, дети реже находятся на свежем воздухе, что способствует развитию фоновых заболеваний (рахит, дистрофия, анемия и др.) и отставанию в физическом и психомоторном развитии.
4. У ЧБД широко и чаще неоправданно используется большое количество медикаментов, т.е. имеет место полипрагмазия, при этом многие препараты (антибиотики, жаропонижающие и др.) сами обладают иммуносупрессивным действием и усиливают нарушения иммунологической резистентности, способствуют развитию аллергии.
5. У ЧБД нарушается социальная адаптация, обусловленная частой потерей контактов со сверстниками.
6. Высокая заболеваемость приводит к большим экономическим затратам родителей и государства, ограничивает детей и подростков в выборе профессии, влияет в будущем на репродуктивные возможности.










