Проба манту детям
Содержание:
Солевой раствор можно использовать
Физиологический раствор можно использовать не только в виде компрессов. С его помощью хорошо промыть рану, особенно если на нее наклеена повязка. Манипуляции лучше проводить шприцем, так как струя раствора сможет проникнуть в более глубокие слои и ускорить процесс пропитывания ткани.
Не рекомендуется использовать физиологический раствор, приготовленный за 3-5 часов до использования. Максимальная эффективность лечения достигается при использовании средства сразу после его приготовления.
С лечениемПри ожогах после ожогов используются минимальные концентрации соли, которых достаточно.В глубокие раны необходимо ввести небольшой тампон из стерильной повязки, пропитанной раствором.Также препарат можно вводить в рану под давлением, используя обычный шприц без иглы.Эффективность использования раствора для наложения послеоперационных швов незначительна.Отсутствие открытой раны позволяет использовать для дезинфекции зелень и йод, а также спиртовые настойки.Наибольший эффект получается при лечении открытых ран, которые долго промокают и не заживают.
При неправильном приготовлении физиологического раствора или слишком частом применении могут возникнуть побочные эффекты в виде давления на рану, кожного зуда, увеличения отека и заложенности. В этом случае обратитесь к врачу для получения соответствующего лечения.
Противопоказания
Существует ряд противопоказаний для проведения пробы Манту:
- кожные болезни;
- острые или хронические заболевания в стадии обострения – проба может быть проведена не ранее, чем через 30 дней после исчезновения симптоматики;
- эпилепсия;
- аллергические состояния в стадии обострения или непереносимость компонентов пробы;
- простудные недуги;
- вакцинация профилактическими прививками менее 4 недель назад.
Иммунитет в течение месяца после прививки или заболевания может неправдиво среагировать на туберкулин. В связи с этим и возник период в 30 дней, который рекомендовано выдержать до проведения ревакцинации. Лучше прививать малыша после пробы Манту, разрешается сразу же после замера реакции.
Правильный уход
Для получения достоверной реакции важно соблюдать ряд правил по уходу за папулой в период трех суток до снятия ее замеров. Рекомендации по уходу:
Рекомендации по уходу:
- нельзя смачивать пуговку водой;
- не тереть место укола;
- не мазать зеленкой, перекисью, йодом;
- не наносить крем;
- исключить употребление аллергенных продуктов до замера папулы;
- не заклеивать укол пластырем, бинтом.
Что может негативно повлиять на реакцию?
Факторы, которые могут негативно повлиять на результат пробы Манту:
- чувствительность кожи;
- аллергическая реакция как на туберкулин, так и на пищу, медикаменты и прочее;
- неблагоприятные экологические факторы;
- несбалансированное питание малыша;
- нарушения в хранении туберкулина или проведении процедуры его ввода ребенку.
Классификация
Средостенная форма — один из атипичных видов рака легких. Для него характерно быстрое увеличение метастазов в узлах средостения, при этом первичная опухоль может развиваться очень медленно.
Гистологическая классификация основана на клеточной структуре опухоли.
Выделяют следующие виды рака легких:
- плоские (эпидермоидные) клетки;
- маленькая ячейка;
- аденокарцинома;
- большая ячейка;
- смешанный.
В зависимости от степени дифференцировки тканей различают:
- высокодифференцированные опухоли;
- умеренно разнообразный;
- слабо дифференцированный.
В клинической практике также используется классификация, учитывающая стадии патологического процесса.
Краткий экскурс в историю пробы на Манту
Сам по себе туберкулин был открыт в конце 19-го века немцем, доктором Кохом, чья фамилия стала обозначать возбудитель туберкулеза.
Однако только через 17 лет педиатр из Австрии, Клеменс Пирке, опытным путем выявил возможность применения изобретенного туберкулина для практической диагностики. На слегка поврежденный участок кожи попадал туберкулин для отслеживания реакции (как раз это место по методу Пирке долгие десятилетия и нельзя было мочить).
Его коллега Шарль Манту выявил, что подкожное введение является более показательным. На территории СССР последний способ начали активно использовать аж в 1965 году.
Для чего нужна Манту в 1 год
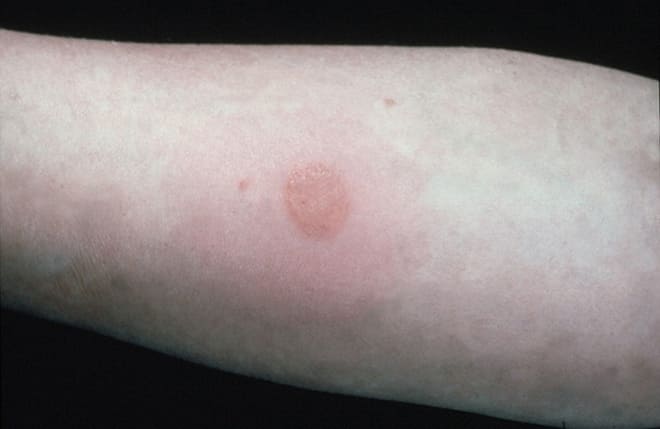
 Норма Манту в 1 год
Норма Манту в 1 год
Не все родители понимают, зачем крохе такого возраста делают укол и заставляют страдать. Многие также всерьез считают, что туберкулиновые пробы – это та же вакцинация, а значит, ребенок может заразиться опасной болезнью.
На самом деле туберкулин содержит только умерщвленные бактерии человеческого и бычьего туберкулезного штамма, потому риск заразиться сведен практически к нулю. Но до года выполнять туберкулиновые пробы бессмысленно. Как показала многолетняя медицинская практика, в этом возрасте результаты реакции Манту у детей в этом возрасте часто оказываются ложными. Обусловлено это интенсивным формированием иммунитета, в том числе и к туберкулезу после прививки БЦЖ, сделанной в первые дни после рождения малыша. Вот почему необходимо сделать первую прививку Манту в 1 год.
Иногда тесты переносят, если по каким-либо причинам вакцинация БЦЖ в роддоме была отложена и выполнена на 1-2 месяца позднее. В этом случае делают Манту примерно в полтора года – сроки зависят от того, насколько была отложена и по каким причинам противотуберкулезная вакцинация. Этот метод считается безопасным и ничем не угрожающим детской жизни. Манту в 1 год нужна чаще, если кроха контактировал с инфицированными туберкулезом людьми или есть подозрения, что угрожающий здоровью контакт был.
Лечение
Стратегия лечения подбирается индивидуально в каждом случае. Это зависит от гистологического строения опухоли, ее размера и степени метастазирования. Чаще всего терапия комплексная. Это позволяет уменьшить объем хирургического вмешательства и добиться стойкой ремиссии.
Хирургическим методом удаляется часть паренхимы легкого, в которой находится опухоль. В этом случае вместе с пораженной тканью удаляется не менее 2 см здорового легкого по периметру. Также удаляются ближайшие лимфатические узлы. Особенно это касается рака средостения.
В этом случае первичная опухоль имеет очень скромные размеры, а метастатические узлы занимают почти все средостение.
Лучевая терапия используется в сочетании с хирургическим вмешательством или как самостоятельное лечение. Облучают область опухоли и регионарные метастазы. Как самостоятельный метод лечения лучевая терапия применяется при неоперабельных опухолях.
Химиотерапия классифицируется как адъювантное лечение.
Может быть использован
- Перед операцией (для уменьшения объема хирургического вмешательства);
- после операции (для уничтожения остатков раковых клеток);
- в сочетании с лучевой терапией (при неоперабельных формах).
В последние годы стала популярной таргетная терапия. Его суть заключается в преднамеренном уничтожении клонов опухоли. В настоящее время это одно из основных средств лечения плоскоклеточного рака. Активная разработка и тестирование лекарств продолжаются. Эта терапия улучшила пятилетнюю выживаемость у пациентов с немелкоклеточными опухолями.
Когда следует обратиться за помощью?
Важно обратить внимание на другие симптомы и на то, насколько плохо ваш ребенок. Некоторые легкие заболевания вызывают очень высокую температуру, а тяжелые заболевания могут вызвать легкий жар
Если ваш ребенок уже обращался к врачу, но его состояние ухудшается, вернитесь к врачу. Вам следует вызвать скорую помощь, если ваш ребенок:
- У него синие губы и язык;
- имеет серьезные проблемы с дыханием;
- есть эпизоды нерегулярного дыхания;
- появляется неприятная сыпь, особенно та, которая не проходит при надавливании;
- находится без сознания или не может быть разбужен должным образом.
Обратитесь к врачу, если у вашего ребенка жар:
- младше 3 месяцев;
- плохо выглядит, и вы обеспокоены;
- он очень бледный или холодный на ощупь;
- Он становится все менее и менее отзывчивым;
- имеет необычный пронзительный крик;
- проблемы с дыханием; Громкое или учащенное дыхание
- жалуется на ригидность шеи или небольшое повреждение глаз;
- сильная головная боль;
- отказывается пить — даже маленькими глотками;
- испытывает стойкую рвоту;
- рвет кровью — она может быть красной или коричневой или выглядеть как кофейная гуща, если кровь не свежая
- чувствует сильную боль;
- не интересуется окружающей средой (вялость);
- болит горло или суставы;
- выпивает менее половины своей обычной дозы грудного молока или других жидкостей;
- Замачивает подгузники менее 4 раз за 24 часа;
- У него частый и водянистый стул (диарея);
- Жалуется или плачет;
- Мне хуже;
- Через 2 дня она не чувствует себя лучше;
- Температура держится более 5 дней.
Сообщите врачу, если ваш ребенок:
- В пределахпоследние несколько недель он был за границей;
- Он был рядом с кем-то, кто нездоров.
Когда можно не обращаться к врачу?
Ухаживать за малышом с высокой температурой дома можно, если:
- хорошо пьет и ест;
- любит общаться с вами;
- не выглядит больным.
Что вызывает лихорадку у детей?
Лихорадка — это естественная реакция организма на инфекцию. Некоторые типы инфекций, которые могут привести к повышению температуры, включают:
- Инфекции, вызванные вирусами. Большинство детей (9 из 10) с лихорадкой страдают вирусными заболеваниями, такими как простуда, грипп или гастроэнтерит;
- инфекции, вызванные бактериями, например, некоторые инфекции уха, грудной клетки или мочевыводящих путей.
Иногда вакцинация может вызвать умеренный жар. Обертывание ребенка слишком большим количеством теплых слоев одежды или постельного белья также может вызвать жар.
Как ухаживать за ребенком с высокой температурой?
Если у вашего ребенка высокая температура, но он ест, пьет и играет, вам не нужно ничего делать. Помните, что высокая температура помогает вашему ребенку бороться с инфекцией.
Если вашему ребенку неудобно, вы можете предпринять следующие шаги.
- побудить его отдохнуть;
- если они голодны, предложите им небольшую здоровую пищу;
- Убедитесь, что температура в помещении комфортная и стабильная (не слишком высокая или слишком низкая);
- Протрите лицо, руки и шею прохладной тряпкой;
- не используйте методы быстрого охлаждения, вызывающие дрожь у малыша;
- надеть на ребенка легкую одежду и постельное белье;
- Осмотрите ребенка ночью;
- отведите ребенка к врачу, если его состояние не улучшается или вы очень переживаете за него.
Нужно ли давать ребенку лекарство от лихорадки?
Люди часто хотят давать ребенку лекарства, такие как парацетамол или ибупрофен, чтобы снизить температуру. В этом нет необходимости, если ребенок не нервничает.
Лихорадка может помочь замедлить рост и распространение бактерий. Повышенная температура является признаком того, что иммунная система вашего ребенка выполняет свою работу — не нужно пытаться снизить температуру. Если ваш ребенок испытывает боль или переживает трудные времена, ему могут помочь обезболивающие, такие как парацетамол или ибупрофен.
Однако, если у вашего ребенка высокая температура, но он играет и счастлив, нет необходимости давать ему обезболивающие. Важные точки:
Парацетамол: можно применять детям старше 1 месяца для облегчения симптомов заболевания.
Ибупрофен: можно применять детям старше 3 месяцев, но только если у ребенка жар и он недоволен
Ибупрофен может быть эффективным для снижения температуры, но он может повредить почки, особенно если ваш ребенок обезвожен, поэтому используйте его с осторожностью.
Парацетамол и ибупрофен: нельзя применять одновременно.
Лекарства от простуды и гриппа: не рекомендуются для младенцев и детей.
Аспирин: никогда не давайте аспирин детям или молодым людям, так как это может увеличить риск синдрома Рея, который считается редким и серьезным заболеванием.
Антибиотики: они действуют только на уничтожение бактерий. У большинства детей с высокой температурой нет бактериальной инфекции, поэтому антибиотики им не помогут.
Солевая повязка
Для максимального эффекта на рану в качестве повязки накладывают физиологический раствор. Процедура выполняется в следующей последовательности:
Готовится сам раствор — соль заливается теплой водой и тщательно перемешивается до полного растворения.
Приготовление куска повязки — повязку или марлю (в зависимости от размера раны) складывают в 8-9 слоев, а затем погружают в физиологический раствор до полного насыщения.
Подготовка раны — пока соляная повязка пропитывается раствором, осторожно снимите старую повязку с раны. Если повязка подсохла, ее следует смочить теплой водой или тем же солевым раствором, обильно смочив всю склеиваемую поверхность.. Солевая заправка
Солевая заправка
Солевые повязки можно комбинировать
На открытую рану накладывают повязку, смоченную физиологическим раствором. Его края тщательно расправляются и сглаживаются, чтобы контакт с поверхностью раны был максимальным. В таком положении нужно дать раствору хорошо стечь, а затем наложить на него повязку.
Место раны может некоторое время оставаться влажным, а затем высохнуть. В это время желательно оставить рану в покое и меньше двигаться.
Продолжительность процедуры подбирается индивидуально и в среднем составляет 5-6 часов. Этого достаточно, чтобы удалить из раны все болезнетворные микроорганизмы, мертвые клетки и гной.
Солевые повязки могутсочетаться с препаратами, способствующими заживлению ран. Таким образом, эффект от лечения будет в несколько раз больше. Выбор того или иного препарата зависит от типа раны, глубины и индивидуальных особенностей организма.
Для удобства перевязку должен наложить медицинский работник или член семьи, так как это не всегда удобно, когда раны находятся в труднодоступных местах.
Другие группы лекарств
При присоединении инфекции назначают антибиотики.
Симптомы острой пневмонии.
- Обострение хронического бронхита.
- Обнаружение патогенной, гнойной микрофлоры в мокроте.
- Воспалительные изменения в анализах крови (повышение СОЭ, лейкоцитоз).
- Активная инфекция в ЛОР-органах.
- Наиболее эффективные группы антибиотиков:
Макролиды (Азитромицин, Кларитромицин, Спирамицин);
- Фторхинолоны (Ципрофлоксацин, Офлоксацин);
- цефалоспорины (цефалексин, цефтриаксон).
- Антибиотик под названием Амоксициллин используется для лечения бронхита у астматиков. Принимают в таблетках по 500 мг 3 раза в сутки или внутримышечно.
Муколитические препараты используются в качестве симптоматических препаратов для лечения астмы.снизить вязкость мокроты;
улучшение оттока бронхов;
- облегчить дыхание.
- Абсолютное противопоказание — индивидуальная непереносимость, нарушение дыхания, эмфизема легких.
- Часто используются отхаркивающие средства:
Ацетилцистеин (АЦК) — назначают в дозе 200 мг трижды в сутки, курс 10 дней. Таблетки или порошок растворяют в стакане теплой воды.
Бромгексин — 8-16 мг до 4 раз в сутки.
- Амброксол — 30 мг 3 раза в сутки.
- В комплексной терапии аллергической астмы используются антигистаминные препараты.
- Показаниями для их назначения являются:
Поллиноз (аллергический конъюнктивит, ринит);
Атопический дерматит — крапивница, экзема;
- аллергический отек.
- Самые эффективные таблетки от аллергии имеют список побочных эффектов:
- изменения состава крови;
сонливость, вялость, судороги, головокружение;
- нарушения зрения, глаукома;
- пониженное артериальное давление, нарушения сердечного ритма;
- боль в животе, тошнота, сухость во рту;
- затрудненное мочеиспускание.
- Самые сильные антигистаминные препараты делятся на 3 поколения:
- Димедрол, Пипольфен, Супрастин, Тавегил.
Астемизол, Терфенадин, Диметидин.
- Лоратадин, Цетиризин, Эбастин и другие.
- Лучшие противоаллергические препараты в таблетках относятся к 3-му поколению антигистаминных средств. Их используют один раз в сутки.
- При тяжелых приступах астмы вводят адреналин 0,3-0,7 мл подкожно.
Противовоспалительные и обезболивающие НПВП можно с осторожностью применять при БА. Лучше всего пациенты переносят нимесулид
Аспирин и другие салицилаты противопоказаны.
Проба Манту: законодательная база
Сегодня профилактические мероприятие проходит в соответствии с нормами:
· Санитарно-эпидемиологических правил СП 3.1.2.3114-13 «Профилактики туберкулеза»;
· Приказа Минздрава РФ от 21 марта 2003 г. №109, Приложение №4 «Инструкция по применению туберкулиновых проб».
Документы содержат следующую информацию:
· Вакцинирование детей происходит с 12 месяцев и до 18 лет. Подкожная проба делается не чаще одного раза в год, несмотря на результаты предшествующих проб.
· Некоторые дети должны проходить туберкулинодиагностику дважды в год. К ним относятся: непривитые дети (по медицинским показаниям или отказу родителей), дети с хроническими заболеваниями (сахарный диабет, патологии ЖКТ и дыхательных органов, ВИЧ), дети, прошедшие кортикостероидную, лучевую и цитостатическую терапию.
· Запрещены: домашняя диагностика на туберкулез, а также нельзя проводить во время карантина. Проба должна быть проведена до плановой вакцинации не позже, чем за месяц.
· В течение недели при наличии показаний могут направить на консультацию в тубдиспансер. Поводом может послужить индивидуальная положительная реакция и увеличение папулы.
· Если на протяжении календарного месяца после выдачи направления на консультацию не предоставлено постановление о том, что ребенок здоров, ему запрещено появляться в образовательных учреждениях и прочих детских организациях.
Как проводят пробу Манту в 1 год
Раствор вводится подкожно в правое или левое предплечье в нижней его части. Сразу же после введения раствора образуется небольшая папула, так называемая «пуговка». Это нормальная реакция, в зависимости от того, как организм будет воспринимать введенный туберкулин «пуговка» будет расти или уменьшаться. Оценка результатов пробы проводится через 72 часа. Чтобы результаты были достоверными, потребуется соблюдать в этот период определенный режим. Об этом родителей подробно инструктируют медицинские работники, но поскольку зачастую они все равно нарушаются, стоит повторить несложные правила еще раз. Все они направлены на то, чтобы случайно не расцарапать папулу и не занести в нее инфекцию.
Почему Манту проверяют через 72 часа
Если проверять реакцию детского организма раньше, папула не до конца сформировалась. В первые часы место укола напоминает укус комара, а вокруг имеется покраснение. Именно на 4 день время припухлость спадает, и папула приобретает достоверные черты.
А через 5 дней после укола туберкулина, папула уменьшается в размере, что также исказит результаты. Поэтому нужно и можно проверить манту на 4 день – через 72 часа после введения препарата. А вот на 5 сутки реакцию на введение препарата проверять уже нельзя.
Чаще всего детсадовцам и школьникам туберкулиновую пробу ставят в пятницу, чтобы в понедельник можно было проверять реакцию. Если манту сделали в понедельник, когда проверять? Врачи назначают осмотр на четверг, примерно в это же время. Если пробу поставили во вторник, проверяют в пятницу.
Кто проверяет Манту в поликлинике? Как правило, это та же медсестра, которая и ставила «прививку». Также это может быть педиатр или фтизиатр – врач, занимающийся выявлением, лечением и профилактикой туберкулеза.
Отправляя ребенка на туберкулиновую пробу, подсчитайте, на какие сутки проверяют Манту врачи. Если в этот день не будет возможности показать ребенка специалисту, лучше перенести пробу на более удобное время. Лучше временно отложить «прививку», чем мучить себя тревожными сомнениями, а ребенка – необходимостью повторной процедуры.
Что такое Т-SPОТ?
От пробы Манту или диаскинтеста для своих детей многие родители отказываются в силу двух причин: это противопоказания и личные убеждения. Существует некая подмена понятий, когда безопасная во всех отношениях проба Манту воспринимается как прививка, а не как проверка состояния иммунитета.
В 2004 году в Оксфордском университете открыли альтернативный способ выявления туберкулёзной инфекции в организме в лабораторных условиях с помощью анализа крови, который называется Т-SPОТ.TB. В первую очередь он нужен для тех людей, кому противопоказаны внутрикожные пробы. Т — это Т-лимфоциты, SPOT в переводе с английского — это «пятно». TB — это международное название туберкулёза. Исследование покажет, есть ли микобактерии туберкулёза и в каком состоянии они находятся. Иммуноферментный количественный тест определяет число Т-лимфоцитов, которые вырабатываются для борьбы с микобактериями туберкулёза. Такой тест можно сдать и в Сочи: в лабораториях и клиниках. Для этого у человека берётся анализ крови из вены.
Папула Манту: что это такое и какой размер считается нормой
Манту делают детям от года до 14 лет. Это не прививка в полном смысле слова, а способ обследования на заболевание.
По результатам процедуры медики судят о возможном присутствии в организме возбудителей тяжелого недуга. Вакцинируют против туберкулеза БЦЖ новорожденных еще в роддоме.
К возрасту 7 лет действие препарата прекращается. Проба помогает узнать, есть ли еще в организме иммунитет против инфекции.
Манту делается для следующих целей:
- Выявление тех детей, у которых реакция сильно выражена. Требуется дополнительное обследование, так как есть подозрение, что они больны.
- Наблюдение за динамикой на протяжении нескольких лет. По ней судят о том, что в организме возможно есть болезнетворные бактерии и началось развитие туберкулеза.
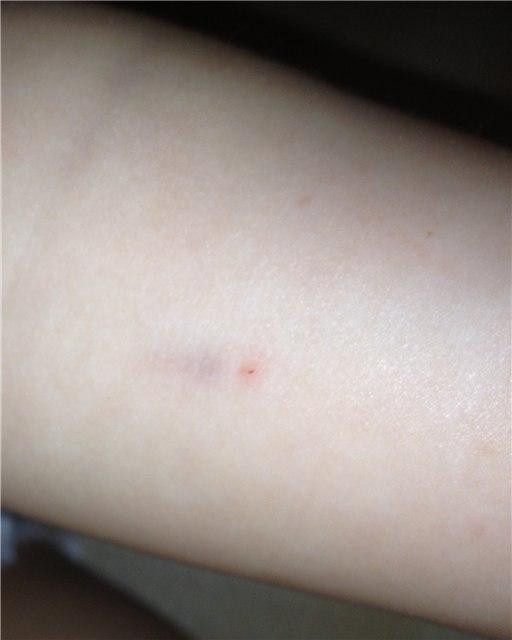
- Определение лиц, у которых нет иммунного ответа на Манту (отсутствует бугорок и покраснение, остается только след от укола в виде точки), таких детей необходимо прививать от недуга заново.
Узнать информацию о профилактике туберкулеза вы можете на видео от канала Profilaktika Tomsk.
Шприцем под кожу ниже локтя на внутренней стороне руки вводят специальное вещество — туберкулин. Заразиться данным заболеванием от него невозможно. Ведь препарат производится из частичек болезнетворных микобактерий, которые обезврежены нагреванием. Это вакцина считается неживой. Со стороны пациента никакой подготовки к процедуре не требуется.
Противопоказания
Нельзя делать пробу Манту в следующих случаях:
- когда ребенок страдает эпилепсией;
- есть инфекционное или вирусное заболевание, грипп, карантин в школе или детском саду;
- имеются болезни кожных покровов;
- при аллергии любого происхождения;
- есть хронические недуги, особенно в острой форме.
Мнение детского врача о пробе Манту вы узнаете на видео от канала Доктор Комаровский.
Прививка проводится ребенку в первый раз в 1 год при условии, что в течение 7 дней после рождения была введена вакцина БЦЖ. Она способствует выработке иммунитета к возбудителю заболевания. При отсутствии вакцинации рекомендуется делать прививку раз в полгода.
Проба Манту обычно не проводится грудничку, так как доктора отмечают на нее нестабильную реакцию организма. В течение первого года жизни у малыша активно формируется иммунная система, и результат прививки является неинформативным.
Прививку делают специальным туберкулиновым шприцем подкожно. Вводится две туберкулезные единицы, вокруг которых возникает набухание в виде пуговки (папула).
В месте укола скапливаются лимфоциты, обеспечивающие ответ иммунной системы на введение антигена туберкулеза. За счет взаимодействия лимфоцитов и туберкулина происходит реакция в виде уплотнения с покраснением кожи.
Результат реакции Манту зависит от того, встречался ли организм малыша до прививки с палочкой туберкулеза.
Варианты реакции:
- формируется пуговичка – организм сталкивался с палочкой;
- место укола имеет вид точки – не было контакта.
Видео снято Здоровьесберегающим каналом.
Большинство детей сталкиваются с туберкулезной палочкой путем введения вакцины БЦЖ в роддоме. В своем составе она содержит ослабленный живой возбудитель заболевания, за счет чего формируются антитела. Поэтому в норме реакция Манту у детей 1 года составляет 10 мм.
В дальнейшем с каждым годом размер пуговки уменьшается до 4-6 мм. При реакции в виде точки в возрасте до 7 лет, отрицательный результат взаимодействия с возбудителем, должна проводиться ревакцинация БЦЖ. Иммунная система повторно активизируется для борьбы с палочкой Коха.
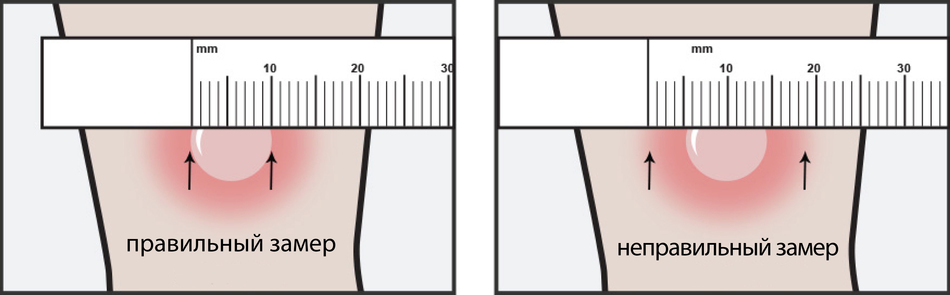
Замеры папулы проводятся через 72 часа после пробы
Важно измерять только уплотнение, не учитывая покраснение кожи вокруг
Существует ряд противопоказаний для проведения пробы Манту:
- кожные болезни;
- острые или хронические заболевания в стадии обострения – проба может быть проведена не ранее, чем через 30 дней после исчезновения симптоматики;
- эпилепсия;
- аллергические состояния в стадии обострения или непереносимость компонентов пробы;
- простудные недуги;
- вакцинация профилактическими прививками менее 4 недель назад.
Иммунитет в течение месяца после прививки или заболевания может неправдиво среагировать на туберкулин. В связи с этим и возник период в 30 дней, который рекомендовано выдержать до проведения ревакцинации. Лучше прививать малыша после пробы Манту, разрешается сразу же после замера реакции.
Размер Манту у детей 1 года колеблется в диапазоне 9-11 мм. Что является положительным результатом в пределах нормы, если ребенку делали БЦЖ в первую неделю жизни. Такая реакция подтвержает, что организм ранее контактировал с палочкой Коха и боролся с ней.
Все показатели были подтверждены врачами как норма. Зачастую такой же результат повторяется и в два года, а с 3 лет начинается уменьшаться.
Размер папулы резко увеличился. Что дальше?
Вираж туберкулиновой пробы неизбежно привлекает внимание врача. Его задача – узнать, где ребенок заразился, и развивается ли болезнь. Во-первых, с вашей помощью врач выяснит, не появились ли в вашей жизни какие-то новые обстоятельства
Во-первых, с вашей помощью врач выяснит, не появились ли в вашей жизни какие-то новые обстоятельства
Может, сменились соседи по дому? Или у вас гостит родственник, вернувшийся «из мест не столь отдаленных»? Важно узнать, был ли контакт ребенка с носителем инфекции случайным
Во-вторых, врач в обязательном порядке назначит дополнительные обследования. Они могут различаться в зависимости от ситуации. Например, это может быть рентгенологическое исследование, если доктор заподозрит, что инфицирование вызвало болезнь и требуются срочные меры. Но чаще всего врачи предлагают повторить пробу Манту.
Наконец, в качестве дополнительного анализа используется диаскин-тест, который позволяет выяснить, есть ли в организме ребенка активно размножающиеся туберкулезные бактерии.
О чем может рассказать
Общий анализ мочи нужен, чтобы оценить ее внешний вид, состав и концентрацию химических веществ. Чтобы понять, зачем это нужно, придется быстро вспомнить, как работает выделительная система.
Главный «фильтровальный цех» нашего организма — почки. Они забирают из крови все химические вещества, которые еще могут пригодиться, а все ненужное и ядовитое концентрируют и сливают по специальным трубкам — мочеточникам — в мочевой пузырь. Там моча накапливается и покидает организм через еще одну трубку — уретру. Процессу очищения организма придумали маркетинговый термин «детокс» и с его помощью обычно вытягивают деньги из доверчивых людей. Подробно об этом мы уже писали.
От того, какие химические вещества попали (или не попали) в мочу из почек, зависит ее цвет и химический состав. Все это позволяет выяснить, как идут дела у внутреннего органа, отвечающего за обезвреживание «промышленных отходов» нашего организма — у печени.
Среди отходов, от которых нас избавляет печень, есть билирубин — ядовитое вещество желтого цвета, которое образуется после разрушения красных кровяных клеток — эритроцитов. В норме печень обезвреживает билирубин и выводит его из организма вместе с желчью. Но если печень не справляется, концентрация билирубина в моче увеличивается, так что моча становится более темной — и анализ об этом расскажет.
Кроме того, анализ мочи часто используют, чтобы контролировать диабет II типа. В норме глюкозы в моче быть не должно, ведь это ценный источник энергии. Однако при диабете II типа усвоение глюкозы нарушается, так что она задерживается в крови. Из крови сахар попадает в почки, а из почек — в мочу. Если в моче появилась глюкоза, значит, лечение диабета пора корректировать.
Но самое важное, о чем может рассказать общий анализ мочи — состояние и качество работы нашей выделительной системы. Например, если в почках начнется воспаление, в моче в большом количестве появятся иммунные клетки-лейкоциты, которые отвечают за воспалительную реакцию
А если что-то — например, почечный камень — повредит почку или мочеточник, в моче появятся эритроциты. Именно поэтому общий анализ мочи — любимый рабочий инструмент нефрологов, врачей, которые лечат болезни почек и мочевыводящих путей.
В анализе мочи нет неважных пунктов, поэтому мы обращаем внимание абсолютно на все параметры. Они помогают диагностировать в том числе трудноизлечимые и опасные заболевания, которые протекают без симптомов, и сразу подобрать подходящее лечение».