Лишай у человека: симптомы с фото и лечение
Содержание:
- Лечение опоясывающего герпеса у взрослых
- Диета при лишае
- Что такое стригущий лишай?
- Виды лишая
- Причины красного плоского лишая
- Симптоматика
- Разноцветный (отрубевидный) лишай
- Что может спровоцировать развитие розового лишая
- Симптомы и признаки стригущего лишая
- Профилактика розового лишая
- Гигиена при терапие стригущего лишая
- Опоясывающий лишай
- Лечение Разноцветного лишая:
- Лечение лишаев
- Розовый лишай
Лечение опоясывающего герпеса у взрослых
Выбор методики лечения каждого конкретного пациента определяется выраженностью проявлений и тяжестью поражений. Большие проблемы вызывает герпес на теле, лечение местными средствами затруднено, а прикосновение одежды усугубляет болевые ощущения, высока вероятность вторичного бактериального инфицирования язвочек.
Лечение опоясывающего герпеса определяется не только симптомами, но и требует коррекции иммунных нарушений, на фоне обязательного применения высоких доз специфических препаратов. Это комплексная терапия с учётом настоящего и исходного состояния пациента. После излечения клинических проявлений инфекции необходима дифференцированная иммунотерапия, возможно, не один курс.
Инфекционист клиники Медицина 24/7 специализируется на диагностике и лечении герпетической инфекции. Запишитесь по телефону+7 (495) 230-00-01
Диета при лишае
Питание во время лечения лишая зависит от вида заболевания, но существуют продукты, одинаково полезные при поражении кожных покровов любым видом грибка:
- зеленые овощи, зелень;
- молочные продукты;
- зерновые завтраки;
- минеральная вода;
- натуральный мед;
- продукты с повышенным содержанием железа.
Розовый лишай требует соблюдения молочно-растительной диеты.
При опоясывающем, стригущем, красном плоском и разноцветном лишаях необходимо обогатить рацион:
- продуктами, богатыми витамином Е (арахис, облепиха, шиповник, угорь, грецкий орех, калина, щавель, кальмар, фундук, чернослив, лосось, овсяная/ячневая крупа, семечки, растительные масла);
- продуктами, являющимися источниками антиоксидантов и биофлавоноидов (яблоки, виноград, абрикосы, черника, черешня, чернослив, голубика, морковь, киви, вишня, сладкий красный перец, ячневая крупа, изюм и др.).
В список запрещенных продуктов при лечении любого вида лишая входят:
- пряности (горчица, перец, хрен);
- острые блюда, соления;
- алкоголь;
- мандарины.
Необходимо ограничить потребление:
- субпродуктов;
- копченостей, грибных и мясных бульонов;
- жирных сортов рыбы;
- консервов;
- соленых и острых сыров;
- кремовых тортов;
- бобовых;
- продуктов с консервантами.
Кофе, крепкий черный чай и какао пить в небольших количествах.
Что такое стригущий лишай?
Стригущий лишай – это инфекционное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans, он входит в группу лишаев, которые поражают преимущественно кожу, волосы и ногти. Это инфекционная дерматологическая патология, вызываемая грибками-дерматофитами. Её также называют дерматомикозом, паршой, микро- и дерматофитозом.
Врачи выделяют несколько видов стригущего лишая, в зависимости от локализации, характера течения и возбудителя.
Основными типами заболевания являются:
- хронический или стригущий лишай гладкой кожи;
- поверхностный;
- стригущий лишай ногтевой пластины;
- инфильтративно-нагноительный.
Поскольку стригущий лишай вызывается двумя видами грибков, в медицине он диагностируется как микроспория и трихофития. Данные грибы обладают стойкой патогенностью, ярко выраженной вирулентностью и нередко вызывают острые по течению и разнообразные по клиническим проявлениям заболевания.
Заболевание, вызываемое грибами рода Microsporum canis – это микроспория. В зависимости от локализации, бывает микроспория гладкой кожи и микроспория волосистой части головы.
Трихофития обусловлена активностью дерматофита Trichophyton tonsurans, который при антропонозном пути заражения вызывает воспаление волосистой части головы и гладкой кожи, а при зоотропонозном – воспаление в глубоких слоях дермы, сопровождающееся нагноением.
Не всегда наличие спор грибка провоцирует поражение кожи и её придатков. Переходу гриба из неактивного состояния в патогенное способствуют обменные и эндокринные нарушения, иммунные заболевания, гиповитаминоз или вегетососудистая дистония. Данное усиление патогенности дерматофитов провоцирует обострение воспалительных процессов, распространение гриба с током крови и лимфы.
Заболевание слабо выражено при развитии скрытой инфекции и при локализации на ранее пораженных участках, а высокая вирулентность грибка формируется во время рецидива, постепенно уменьшаясь в процессе течения инфекции.
Симптомы стригущего лишая: По завершению инкубационного периода, на коже появляются зудящие кольцевидные пятна красно-розового цвета, на поверхности которых появляются пузырьки, после которых остается корка и шелушение. Волосы в месте поражения ломаются и выпадают.
В норме иммунная система способна справиться с возбудителем патологии и предотвратить его активность, но существует ряд факторов, повышающих риск возникновения стригущего лишая, а именно:
- микротравмы кожи;
- недостаток витаминов и микроэлементов;
- длительный контакт с источником заражения;
- высокие влажность и температура воздуха;
- обострение хронических заболеваний и др.
В ситуации, когда дома находится взрослый или ребенок с лишаем необходимо соблюдать меры профилактики, уменьшающие вероятность её распространения, а именно:
- пользоваться отдельными полотенцами и постельным бельем;
- тщательно мыть руки с мылом, особенно, если прикасались к вещам больного;
- использовать перчатки, касаясь очагов заболевания;
- проходить осмотр и сдавать анализы на выявление патогенов и др.
Основным методом диагностики стригущего лишая является применение лампы Вуда, под светом которой пораженные участки приобретают характерное зеленоватое свечение. Для подтверждения диагноза эффективны микроскопическое исследование и посев чешуек кожи и волос.
Своевременная диагностика и правильно подобранная схема терапии позволяют результативно устранить стригущий лишай у детей и взрослых, предупреждая его распространение. Патология склонна к рецидиву, так как наличие спор жизнеспособных грибов может вызвать повторное поражение
Крайне важно довести до конца курс лечения и выполнять все рекомендации врача
Виды лишая
Для того, чтобы вылечить лишай, мало поставить общий диагноз
Не менее важно своевременно определить вид лишая, поскольку каждый характеризуется своей симптоматикой и требует своего лечения
Дерматологи различают следующие виды лишая:
- стригущий;
- опоясывающий;
- отрубевидный;
- розовый;
- красный плоский;
- трубчатый;
- солнечный;
- чешуйчатый.
Провести между ними грань и правильно назначить комплекс терапевтических мероприятий способен лишь грамотный дерматолог. Поэтому ни в коем случае нельзя заниматься самолечением. Верный способ – при первых же признаках лишая обратиться в клинику.
Теперь о том, какие изменения на коже должны насторожить человека.
Причины красного плоского лишая
Наиболее распространенные теории возникновения
- Неврогенная Основана на том, что дерматоз внезапно развивается или происходит его рецидив (период ухудшения) после психической травмы. К тому же большинство больных этим дерматозом страдают от того или иного расстройства нервной системы (неврастения, вегетоневроз и другие). Кроме того, нередко высыпания располагаются по ходу нервных ветвей при наличии невритов. У некоторых больных имеются нарушения иннервации кожи и её питания, которые обусловлены поражением узла спинного мозга по совершенно иной причиной. Например, травма, наличие грыжи межпозвоночного диска или радикулит.
- Вирусная или инфекционная Согласно ей, вирус или болезнетворный микроорганизм находится в неактивном состоянии в нижних рядах клеток эпидермиса (наружный слой кожи). Однако под воздействием определенных факторов активируется и стимулирует деление клеток верхнего слоя кожи. В ответ иммунная система начинает вырабатывать антитела, которые попросту «съедают» собственные клетки. В данном случае — это клетки эпидермиса.
- Наследственная Считается, что существует ген — носитель болезни, который передается по наследству. Однако до определенного момента он «спит» (находится в неактивном состоянии), но под воздействием некоторых провоцирующих факторов «просыпается». В пользу этой теории свидетельствует тот факт, что в семье у 0,8 -1,2% больных с красным плоским лишаем страдали от этого недуга несколько поколений. В этих случаях отмечается ранее начало заболевания (иногда даже в детском возрасте), большая продолжительность обострений, а также частые рецидивы (ухудшение общего состояния и возврат симптомов недуга).
- Интоксикационная В её основе лежит токсическое воздействие целого ряда веществ на организм:
- Лекарственных препаратов (по типу аллергической реакции) Известно около 27 лекарственных средств, способных вызвать развитие дерматоза:
- препараты золота (лечение ревматоидного артрита), сурьмы, йода, алюминия, мышьяка.
- антибиотики: тетрациклины, Стрептомицин.
- противотуберкулезные препараты: Фтивазид, пара-аминосалициловая кислота.
- хинин и его производные.
- и другие.
Однако парадокс заключается в том, что некоторые из этих препаратов применяются для лечения красного плоского лишая. Например, препараты мышьяка наружно (мышьяковистая кислота), антибиотики. По-видимому, в отдельных случаях эти лекарственные средства действительно могут вызвать дерматоз. Либо они приводят к токсическому поражению кожи по типу красного плоского лишая.
- Аутоинтоксикации Возникают за счет накопления в организме токсинов при нарушении функции печени (цирроз, гепатит), заболеваниях желудка и кишечника (гастрит, язвенная болезнь), сахарный диабет, артериальная гипертензия. Предположительно на клетки печени, желудочно-кишечного тракта, поджелудочной железы, сердца и сосудов повреждающее воздействуют те же факторы, что и на клетки кожи. Согласно проведенным исследованиям у части больных с красным плоским лишаем имеются изменения в функциональных пробах печени (биохимический анализ крови). У остальных нарушен углеводный обмен, поэтому нередко дерматоз сочетается с сахарным диабетом. Причем в этом случае заболевание протекает особенно тяжело.
- Лекарственных препаратов (по типу аллергической реакции) Известно около 27 лекарственных средств, способных вызвать развитие дерматоза:
- Иммуноаллергическая Считается ведущей. По сути, она объединяет все теории, поскольку в основе каждой их них лежат нарушения в работе иммунной системы. Согласно исследованиям у больных в крови и на месте высыпаний нарушается соотношение Т-супрессоров (клетки, понижающие иммунный ответ) и Т-хелперов (клетки, отвечающие за активный иммунный ответ), за счет увеличения последних. В тоже время в крови обнаруживаются циркулирующие иммунные комплексы, состоящие из антител (белки, вырабатываемые иммунной системой) и части стенки «чужака» (в данном случае клетки кожи). То есть, иммунная система «не узнает» собственные ткани. Поэтому вырабатывает и направляет против них своих «солдат» (антитела, лимфоциты, лейкоциты, иммуноглобулины и так далее), которые повреждают клетки кожи и слизистых оболочек. Поэтому в пораженном участке кожи начинают вырабатываться вещества вызывающие воспаление: простагландины, интерлейкины. В результате развивается иммунное воспаление (аллергическая реакция замедленного типа). Оно ведет к гибели клеток верхнего слоя кожи и слизистых оболочек или их неспособности выполнять свои функции в области поражения.
Классификация
- острым — до одного месяца
- подострым — до шести месяцев
- хроническим — от шести месяцев до нескольких лет
Симптоматика
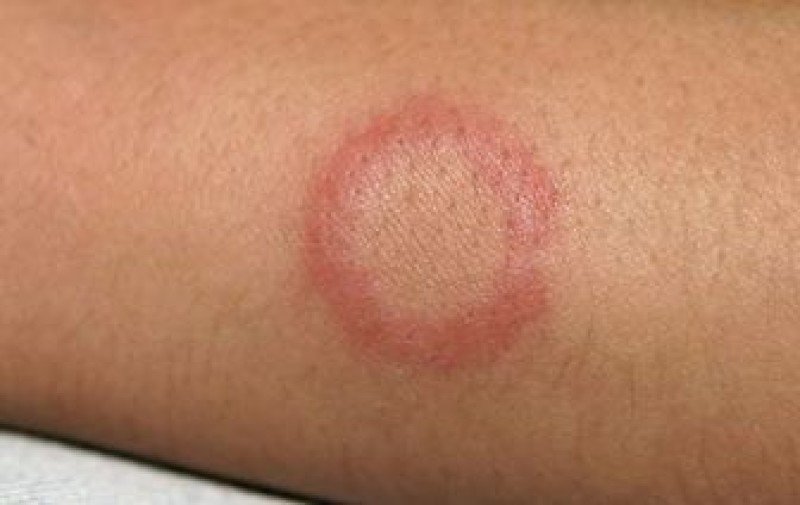
Основным проявлением заболевания служит появление на коже характерных высыпаний в форме неправильных колец с яркой каймой, приподнятой над поверхностью кожи. При центробежной эритеме Дардье они появляются, как правило, на участках кожи, обычно прикрытых одеждой, – на спине, животе и груди, предплечьях. Кольцевидная эритема после укуса мошки представляет собой единичное пятно, распространяющееся от места проникновения инфекции, причем в окончательном виде оно может достигать 20-25 см в диаметре. Пятна могут сопровождаться зудом или жжением. При ревматической форме патологии неприятные ощущения отсутствуют.
У вас появились симптомы кольцевидной эритемы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Разноцветный (отрубевидный) лишай
Разноцветный лишай — распространенная доброкачественная кожная грибковая инфекция, обычно характеризующаяся пятнами на груди и спине. У пациентов заболевание может рецидивировать.
Причины
Большинство случаев разноцветного лишая встречаются у здоровых людей без иммунологических нарушений. Тем не менее, несколько факторов предрасполагают к развитию этого состояния:
- наследственность;
- влажная среда;
- иммуносупрессия;
- недоедание;
- нанесение масляных препаратов;
- использование кортикостероидов;
- болезнь Кушинга.
Само заболевание вызывается одним из видов дрожжевых грибов. Однако причина, по которой этот микроорганизм вызывает заболевание у одних людей, а у других остается нормальной флорой, до конца не изучена.
Формы 1 и 2
Чаще всего болезнь проявляется в виде многочисленных, хорошо очерченных, мелкочешуйчатых пятен от овальной до круглой, разбросанных по верхней части туловища, с редкими распространениями на шею и проксимальные отделы конечностей.
Пораженные области имеют тенденцию сливаться, образуя пятна неправильной формы с пигментными изменениями. Это состояние более заметно в летние месяцы и характеризуется одним из следующих течений:
- мелкие, порошкообразные налеты;
- гиперпигментированные пятна, сливающиеся в одно;
- гипопигментирования области.
Как следует из названия, для болезни характерны различные оттенки: розовый, белый, «лососевый», коричневый, желтый.
Также существует обратная форма разноцветного лишая, при которой состояние имеет совершенно иное распространение, затрагивая изгибные области, лицо или изолированные части конечностей. В редких случаях поражает подмышечные, шейные, подколенные и паховые складки. Вид пятен идентичен предыдущей форме. К тому же этот тип чаще встречается у больных с ослабленным иммунитетом.
Формы 3 и 4
Третья форма инфекции кожи затрагивает волосяной фолликул. Это состояние обычно локализуется на спине, груди и конечностях. Пятна могут быть как гиперпигментированные, так и обесцвеченными. Их клинически трудно отличить от бактериального фолликулита. К редким симптомам относятся:
- усиленная потливость;
- зуд;
- шелушение.
Кроме того, предрасполагающими факторами являются сахарный диабет, высокая влажность кожного покрова и терапия стероидами или антибиотиками.
Другая клиническая картина — множественные твердые мономорфные красно-коричневые воспалительные папулы размером 2-3 мм. Поражения обычно обнаруживаются на туловище и протекают бессимптомно.
Атрофирующий разноцветный лишай
Атрофирующий лишай — редкая вид, который проявляется в виде поражений цвета слоновой кости. Они характеризуются:
- овальной или круглой формой;
- морщинистой поверхностью;
- атрофией участков кожного покрова;
- расширением кровеносных сосудов.
Эти поражения часто наблюдаются у пациентов, которым неправильно поставлен диагноз или имеется сопутствующее заболевание, требующее длительного применения местных кортикостероидов.
Что может спровоцировать развитие розового лишая
Розовый лишай Жибера — это инфекционно-аллергическая экзантема, происхождение которой остается до конца не ясной, как и нет единого мнения о вероятных способах заражения. Есть предположение, что виновником заболевания является вирус герпеса 6-го и 7-го типов, который в латентной форме присутствует у человека. По данным некоторых исследований, назначение высоких доз ацикловира ускоряет излечение заболевания. Специалисты говорят о том, что риску заболеть подвержены прежде всего те, у кого снижен иммунитет. Например, кто недавно перенес вирусные инфекции или простуды.
Снижение защитных сил организма может быть также вызвано:
- в случае переохлаждения;
- после травм, операций или инфекций;
- в результате переутомления или стресса;
- из-за злоупотребления алкогольными напитками;
- в результате хронических заболеваний (сахарного диабета, сердечной недостаточности);
- в результате гормональных изменений, например, во время беременности;
- резкой сменой климата;
- курением;
- неправильным питанием.
Юлия Баранова: «Чаще всего розовый лишай активируется в сезон ОРВИ и гриппа, хотя четкой сезонности учеными не выявлено. Способствовать развитию болезни Жибера может гиповитаминоз (нехватка витаминов), бесконтрольный прием лекарственных средств, в частности, антибиотиков. У женщин и детей риск возникновения незначительно выше, чем у мужчин. Соотношение 1,5 к 1. Инфекцией практически не заражаются люди старше 65 лет и младенцы. Рецидивирующий лишай Жибера также встречается редко».
Розовый лишай Жибера — незаразное заболевание. Как правило, протекает оно в течение от 4 недель до 2−3-х месяцев.
Симптомы и признаки стригущего лишая
- Микроспорию гладкой кожи (не затронуты жесткие и пушковые волосы)
- Микроспорию волосистой части головы
- Абортивная форма – бледные участки лишая без четких границ. Симптомы выражены слабо.
- Эритематозно-отечная форма – возникает у детей и молодых женщин. Отличается сильными воспалениями на месте пятен лишая и аллергическими реакциями. Поверхность лишая слабо шелушится.
- Папулезно-сквамозная форма – бывает на груди и лице. Лишай сильно возвышается над поверхностью кожи, кожа становится бугристой. Лишай густо покрыт чешуйками кожи, сильно зудит.
- Глубокая форма – подкожные узлы диаметром до 3 см. Возникает на голенях у женщин.
- Поражение подошв и ладоней – лишай образует сухие бляшки, покрытые толстым слоем ороговевших клеток. Имеет вид мозолей.
- Нагноительно-инфильтративная – самая тяжелая. Бляшка лишая сильно отекает, становится плотной, из пор кожи выделяется гной.
- Микроспорийный онихомикоз (лишай ногтя) – с краю ногтя появляется тусклое пятно. Ногтевая пластинка становится мягкой, хрупкой и постепенно разрушается.
Профилактика розового лишая
Предотвратить развитие заболевания позволяют несложные профилактические меры. Чтобы защитить свой организм от розового лишая, нужно:
Соблюдать правила личной гигиены;
Отказаться от синтетической и шерстяной одежды;
Тщательно подбирать косметические средства, обращая внимание на их состав, качество, сроки годности;
Скорректировать питание таким образом, чтобы в рационе присутствовали все необходимые вещества;
Исключить продукты с искусственными красителями, добавками;
Забыть о вредных привычках;
Закаляться;
Принимать витамины по назначению врача.
Желательно не увлекаться крепким чаем и кофе, жирной и жареной пищей. При первых проявлениях розового лишая нужно защитить участки кожи с высыпаниями от прямых лучей солнца и обратиться к врачу.
Гигиена при терапие стригущего лишая
Ускорить излечение заболевания и предотвратить его рецидивы поможет соблюдение нескольких рекомендаций. Таблетки гризеофульвина желательно употреблять вместе с продуктами, которые богаты жирами. Делать это необходимо для хорошего усвоения медикамента. По этой же причине гризеофульвин рекомендуется запивать молоком или заедать мороженым. Если глубокий стригущий лишай поразил волосы, в таком случае после их удаления голову следует мыть ежедневно с дегтярным либо любым другим антигрибковым мылом. Также голову можно мыть лосьонами и шампунями с содержанием сернистого селена. Селен способен эффективно уничтожать споры грибков, тем самым способствуя быстрому выздоровлению. Но стоит помнить, что препараты с селеном можно применять только, если на коже отсутствуют корки и нагноения.
Если у пациента диагностирована тяжелая форма заболевания, в таком случае он должен мыть голову шампунем с селеном ежедневно. При легкой форме лишая достаточно будет обработки кожи головы два-три раза в неделю. Все члены семьи, которые проживают в доме с больным стригущим лишаем, должны также обязательно мыть волосы шампунем с содержанием селена, чтобы предотвратить возможное заражение грибковой инфекцией. Желательно, чтобы все личные вещи пациента со стригущим лишаем (расчески, шапки, гребешки, полотенца, постельное белье) хранились отдельно. Особенно внимательно нужно следить за тем, чтобы потенциально заразные вещи не схватили дети.
Также нельзя позволять другим здоровым членам семьи играть и находиться в тесном контакте с пациентом. Больным лишаем рекомендуют не расчесывать места воспаления, даже если этого сильно хочется. Для этого можно постараться отвлекаться на выполнение дел, требующих повышенной концентрации внимания. Ребенка, например, можно отвлекать играми. Однако стоит учесть, что во время сна избежать расчесывания воспаленной кожи будет невыносимо сложно. Именно поэтому во время сна рекомендовано надевать на руки защитные рукавицы, чтобы предотвратить повреждение кожи ногтями при чесании.
Если стригущий лишай обнаружен у одного из членов семьи, обследование желательно пройти всем родственникам, которые проживают с ним в одном доме. При терапии глубокого лишая на гладкой коже можно дополнительно пользоваться мазями, содержащими клотримазол или миконазол (микатин, лотримин). Эти мази значительно облегчают субъективное состояние пациента. Желательно не использовать для терапии болезни мази с гормональными компонентами (например, кортизон). Дело в том, что гормоны не ускоряют лечение, а напротив могут усугубить течение болезни. Гормональные препараты снимают воспаление на коже, поэтому после их применения на коже пропадает покраснение, что многие пациенты считают критерием успешного выздоровления и исчезновения признаков инфекции. Но терапию следует продолжать дальше, поскольку если остановиться, то спустя некоторое время случится рецидив стригущего лишая.
Терапию глубокой формы лишая необходимо проводить до полного отсутствия грибка в соскобе и устранения симптомов инфекции. Основными признаками выздоровления считаются подсыхание нарывов и уплощение. При этом кожа нередко полностью покрывается чешуйками и затем начинает сильно шелушиться. Наступление полного выздоровления пациента можно определить следующим образом — закрыть глаза, после чего провести пальцем по тому месту, где был локализован очаг поражения. Если на ощупь кожа покажется плоской и такой же по текстуре, как окружающие ткани, в таком случае можно констатировать полное излечение.
Во время курса терапии больной стригущим лишаем может посещать школу или ходить на работу. Также нужно тщательно соблюдать все правила личной гигиены и не позволять прикасаться к воспаленным участкам кожи коллегам и одноклассникам. Категорически не рекомендуется давать здоровым людям одежду, расческу, обувь и другие предметы личного пользования, так как они могут быть заразными.
Опоясывающий лишай
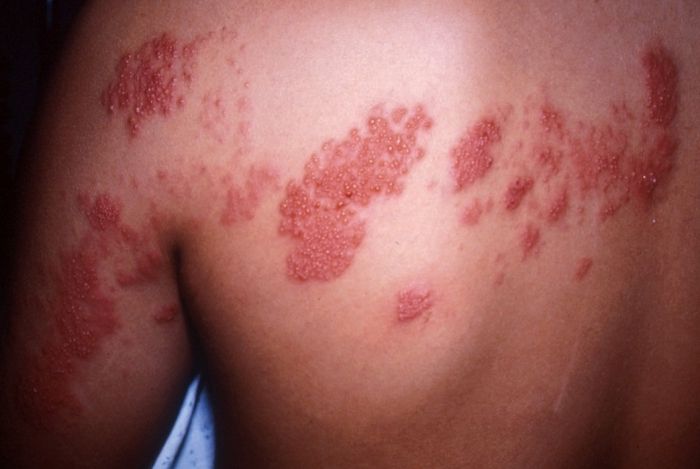
Опоясывающий герпес – острая вирусная инфекция, характеризующаяся лихорадкой, синдромом интоксикации, поражением ганглиев спинного мозга и появлением герпетиформных высыпаний по ходу чувствительных волокон пораженного нерва.
Этиология
Возбудитель опоясывающего герпеса – varicella zoster, нейродерматотропный вирус, способный вызывать повреждения нервной системы и кожи. Передается вирус воздушно-капельным и контактно-бытовым путями. Болеет взрослое население, у детей как правило вирус вызывает развитие ветряной оспы (эта инфекция имеет совершенно другую клиническую картину). Попав в организм, инфекция проникает в спинальные ганглии, где может длительное время находиться в дремлющем состоянии. Активирует инфекцию ослабление иммунитета на фоне других инфекций, онкологических заболеваний, травм, прием гормональных препаратов, цитостатиков.
Клиническая картина
Начальная стадия заболевания проявляется жгучей интенсивной болю по ходу пораженного нерва. Боль обычно усиливается в ночное время. Появляются нарушения чувствительности (повышенная, пониженная либо ее полное отсутствие). Через 5-12 дней по ходу иннервируемого метамера кожа отекает, краснеет, а через 2-3 дня на ней появляются характерные высыпания в виде пузырьков. Со временем содержимое пузырьков темнеет, на их месте образуются коричневого цвета корочки. Через 3 недели они отпадают, оставляя временную пигментацию. Болевой синдром беспокоит дольше.
Диагностика
- Наличие характерной клинической картины инфекции, этапности герпетических проявлений.
- Серологические методы исследований (ПЦР – диагностика, иммуноферментный анализ).
- Выделение вируса на клеточных культурах (инфекцию выращивают на тканях куриного эмбриона).
Лечение
- Противовирусная терапия. Используют такие препараты как зовиракс, фамцикловир, валацикловир. Если противовирусная терапия начата в течение первых 3 суток от начала высыпаний, значительно уменьшается интенсивность болей. Кроме того, сокращается длительность заболевания и лечение в целом оказывает быстрый эффект.
- Иммуностимулирующая терапия. При иммунодепрессивных состояниях показано введение иммуноглобулинов. Отменяются препараты, подавляющие иммунитет.
- Симптоматическая терапия. Антибактериальные препараты назначают в случае присоединения вторичной бактериальной инфекции. Для обезболивания применяют ненаркотические анальгетики, нестероидные противовоспалительные препараты.
Народные средства

Существует специфическая профилактика герпетической инфекции – живая вакцина Zostavax. Побочные эффекты вакцина вызывает редко, однако противопоказана больным с иммунодефицитным состоянием.
Лечение Разноцветного лишая:
Безусловно, прежде чем приниматься за лечение, необходимо правильно установить диагноз, что не возможно без визита к специалисту (дерматолог). При самолечении и бессистемном симптоматическом лечении нередкими будут рецидивы заболевания. В то же время, в каждом конкретном случае доктор подберет необходимые именно вам препараты и процедуры. А сейчас, в рамках данной статьи, предлагаем вам ознакомиться с основными направлениями лечения данной патологии, которые существовали ранее и существуют теперь.
Лечение разноцветного лишая проводилось разнообразными препаратам. Многочисленные схемы предлагают использование жидкости Андриасяна, 2-5% салицилово-резорцинового спирта, мази Вилькинсона,10% серной мази, микозолона, обработки по методу Демьяновича и другими противогрибковыми средствами в течение 3-7 дней, после чего назначают общую гигиеническую ванну с мылом, мочалкой. Основной принцип этих лечебных схем — вызвать ускоренное отшелушивание рогового слоя эпидермиса. Для предотвращения рецидива заболевания рекомендуют обработка всего кожного покрова. В косметических целях для ликвидации псевдолейкодермы после противогрибкового лечения рекомендуют ультрафиолетовое облучение.
В последнее время внедряются новые, более эффективные схемы терапии разноцветного лишая, которые позволяют обеспечить более надежный эффект с низкой вероятностью рецидива. Единственным эффективным подходом к лечению разноцветного лишая является этиотропная терапия – терапия, направленная на возбудителя заболевания. Из арсенала препаратов с различной химической структурой и механизмом действия вполне возможно подобрать эффективный препарат, который способен накапливаться именно в роговом слое кожи (в котором развивается грибковый процесс), не проникает в более глубоки слои кожи и проявляет противогрибковую активность, не влияя на пролиферацию (процесс обновления) эпидермиса (рогового слоя). Но не забывайте, лечение всегда должен назначать врач (дерматолог)!
Лечение лишаев
Лечение розового лишая
Обычно розовый лишай не требует проведения медикаментозного лечения, так как проходит самостоятельно. Во время болезни нужно:
- соблюдать гипоаллергенную диету;
- ограничить водные процедуры;
- не пользоваться косметическими средствами;
- носить белье из натуральных тканей.
Если пациент жалуется на кожный зуд, ему назначают:
- антигистаминные препараты;
- гормональные кремы и мази, содержащие борную кислоту/цинк;
- гипосенсибилизирующие препараты.
К эффективным методам немедикаментозной терапии относится воздействие на кожные покровы УФ-излучением с длиной волны 280-320 нм.
Лечение опоясывающего лишая
Лечение опоясывающеголишая у детей и взрослых предусматривает использование Виролекса, Ацикловира, Зовиракса. Данные препараты эффективны в самом начале болезни. Дополнительно назначается Курантил, Фуросемид. Неплохих результатов помогает добиться внутривенное введение иммуноглобулина, активирующего иммуногенез.
В зависимости от тяжести заболевания больному может быть рекомендована симптоматическая терапия, заключающаяся в приеме:
- общеукрепляющих лекарств (витамины группы В);
- анальгетиков;
- жаропонижающих таблеток.
При расстройствах сна помогают седативные препараты. В некоторых случаях показан прием антидепрессантов. При ярко выраженной интоксикации организма проводятся дезинтоксикационные мероприятия с форсированным диурезом.
Местно очаги опоясывающего лишая можно обрабатывать раствором бриллиантовой зелени, пятипроцентной дерматоловой мазью. При вялотекущей форме заболевания используются метациловая мазь, Солкосерил. На участки кожи с высыпаниями локально можно воздействовать с помощью кварца, УФО, лазера.
Лечение отрубевидного лишая
Лечение отрубевидного лишая проводится в амбулаторных условиях. На возбудителя эффективно воздействуют противогрибковые средства:
- салициловый спирт (3-5%);
- салициловая мазь (5%);
- серная мазь (5-10%);
- резорциновый спирт (3-5%);
- Бифазол;
- Миконазол;
- Циклоперокс;
- Нафтифин;
- Ламизил и др.
Если очаги распространены по всему телу, предпочтителен прием внутрь Орунгала, Итраконазола, Кетоназола.
Лечение стригущего лишая
По возможности при лечении стригущего лишая следует ограничиться использованием местных препаратов. Если в патологический процесс вовлечена только гладкая кожа (волосяные луковицы не затронуты), можно поочередно обрабатывать очаги йодсодержащим раствором и противогрибковой мазью (Микроспор, Ламизил, Экзодерил).
При сильном воспалении кожипоказан прием антигрибковых препаратов внутрь. Оптимальны производные триазола — Итразил, Ирунин. Волосы в области стригущего лишая лучше сбривать или состригать.
Если на поверхности очага образуется нагноение, его нужно снимать, предварительно размягчая струпы салициловой мазью либо раствором перманганата калия. На стадии инфильтрата могут использоваться ихтиоловая мазь, Линимент по Вишневскому.
К дополнительным методам лечения стригущего лишая относятся витаминотерапия, а также прием препаратов, направленных на укрепление иммунитета.
Лечение красного плоского лишая
Лечение красного плоского лишая направлено на устранение зуда и жжения. Пациенту могут назначаться:
- Тавегил;
- Супрастин;
- Зиртек.
Хороших результатов помогает добиться селективная фототерапия либо ПУВА-терапия с использованием фотосенсибилизаторов. Также возможен комбинированный прием противомалярийных средств (Плаквенил, Делагил) и кортикостероидов (Дипроспан, Преднизолон).
Местная терапия при красном плоском лишае обычно не проводится. Если в патологический процесс вовлечены слизистые оболочки, их следует обрабатывать Ротоканом, Солкосерилом, кортикостероидными мазями и растительными маслами. В случае присоединения вторичной инфекции назначаются антибиотики.
Розовый лишай
Розовый лишай — это заболевание, имеющее инфекционно-аллергическую природу. Оно встречается среди пациентов всех возрастов и половой принадлежности. Характерным симптомом заболевания является появление на кожном покрове круглых пятен розового цвета, их поверхность может шелушиться.
Чаще всего пятна появляются на коже спины, но могут быть распространены и по всему телу. Заболевание не отличается высокой заразностью, поэтому вспышки заболевания даже внутри семьи — довольно редкое явление. Заразиться розовым лишаем можно через пользование общими предметами и принадлежностями для ванны или бани. Спровоцировать заражение могут ослабленный иммунитет или респираторные инфекции, вызванные вирусом.
Для розового лишая характерна сезонность: особенно он активен весной и осенью. Судя по тому, что развивается стойкость к повторному заражению, можно уверенно сказать, что организм больного вырабатывает иммунитет к заболеванию.
Розовый лишай начинается с появления круглого пятна, размер которого не превышает трех сантиметров в диаметре. Это единичное образование еще называется материнским, его центральная часть желтеет, морщинится и шелушится на второй или третий день после появления, а через неделю на теле пациента возникает множество других высыпаний, меньших по размеру и располагающихся по линиям максимальной эластичности кожи (линии Лангера). В центре каждого лишая с течением времени образуется шелушение, а контур будет очерчивать красная кайма. Сыпь не склонна к слиянию и не сопровождается зудом или ощущением покалывания.
Длительность протекания розового лишая может быть увеличена из-за назначения неправильного лечения, постоянных контактов с водой, интенсивного потоотделения. Само по себе заболевание может излечиваться самостоятельно, без применения терапии. При адекватном лечении розовый лишай полностью уходит в среднем за два месяца. Во время лечения пациентам рекомендуется защищать кожу от солнечного излучения, не носить синтетических тканей. Рекомендуется также использование мазей антибактериального и противогрибкового действия, помогающих купировать симптомы лишая. Применяются растворы — бактерицидные и травяные, положительно влияющие на процесс лечения розового лишая и часто оказывающиеся достаточными для полного исцеления пациента.







