Как понять, что пора к врачу? рассказываем в карточках о геморрое
Содержание:
Бывает ли геморрой в детском возрасте?
Итак, считается, что геморрой – проктологическое заболевание, чаще всего диагностируемое в возрасте 25-65 лет. Однако первые неприятные признаки могут возникнуть уже в младенчестве, а более яркая клиническая симптоматика разовьётся у подростков.
У малышей младше 5 лет воспаление геморроидальных узлов вообще может проходить бессимптомно. Лишь изредка шишки могут набухать после длительного сидения на горшке либо унитазе. Иногда увеличиваются венозные сплетенья около ануса.
Поскольку маленький ребёнок не в состоянии озвучить жалобы, а признаки недуга немного смазанные, определить геморрой и сделать окончательное заключение достаточно непросто. Тем более что фото наружного геморроя у детей несколько отличается от внешних симптомов этого заболевания у людей старшего возраста.
Отсюда и некоторая путаница:
- воспаление скоплений вен не отличают от выпадения прямой кишки;
- увеличенный узел принимают за кисту в прианальной области.
В любом случае необходимо при любом подозрении на геморрой у ребёнка записаться на приём к доктору, чтобы подтвердить или развеять сомнения и получить должное лечение.
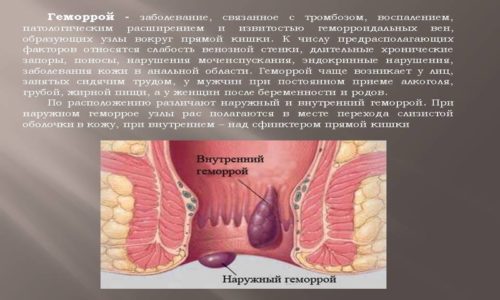
Геморрой – проктологическое заболевание, чаще всего диагностируемое в возрасте 25-65 лет. Однако неприятные признаки могут возникнуть уже в младенчестве.
Симптомы непереносимости пищи
ПН может представлять широкий спектр симптомов:
- ожирение;
- дискомфорт в верхней области живота;
- диспепсия;
- вздутие живота;
- необоснованное чувство усталости;
- головные боли, мигрень;
- проблемы кожи;
- расстройства опорно-двигательного аппарата и т. д.
Словом, это состояние можно назвать общим дискомфортом организма после употребления того или иного продукта. Часто ПН проявляется не одним, а несколькими неприятными симптомами, причину которых сложно определить. Некоторые пациенты могут страдать только от одного тяжелого недуга, например, от постоянной головной боли. У других появляются несколько симптомов, включая мигрень, проблемы с кожей или дыханием, а также раздражение кишечника. Эти симптомы часто совпадают с симптомами синдрома раздраженного кишечника и фибромиалгии.
Симптомы непереносимости пищи
Почему развивается геморрой у ребенка в 1-2 года?
Из-за каких причин может развиваться геморрой у ребенка в 1-2 года?
- При врожденном варикозном расширении сосудов прямой кишки (как правило, диагноз ставится еще в период младенчества);
- Под влиянием энтероколита, воспалительного процесса с нарушением функции тонкого и толстого кишечника;
- Из-за регулярных запоров. Это самая частая причина образования геморроидальных трещин и узлов у детей 2-5 лет. Твердые каловые массы травмируют слизистую, из-за натуживания усиливается кровоток в прианальной области;
- Раннее и насильственное приучение к горшку также может стать причиной патологий прямой кишки;
- Несбалансированный рацион питания у детей с низким количеством клетчатки и высоким – углеводов – способствует воспалению геморроидальных узлов.
В более старшем возрасте геморрой у ребенка может возникать из-за малоподвижного образа жизни, однако это более характерно для подросткового периода.
У грудничков провокатором травм прямой кишки становятся клизмы и газоотводные трубочки как средства борьбы с коликами и запорами.
Как лечить геморрой
Лечением может заниматься только проктолог в сертифицированной клинике. Самолечение опасно и приводит к серьезным осложнениям!
Медикаментозная терапия
Лечение геморроя дома подразумевает прием различных лекарственных средств. Чаще всего врачи назначают следующие группы препаратов:
- Нестероидные противовоспалительные. Помогают снизить отек, избавиться от сильной боли в заднем проходе. Выпускаются в форме таблеток.
- Венотонизирующие. Сужают вены, помогают избежать дальнейшего расширения. Используются в форме геля.
- Гемостатики. Используются при сильном кровотечении. Помогают остановить кровь. Вводятся внутривенно.
- Слабительные и клизмы. Помогают нормализовать стул, снять физиологическую и психическую блокировку дефекации.
- Свечи. Местная терапия. Помогают снять боль, воспаление, избавиться от симптомов заболевания.
Народные средства
Использовать народные средства при геморрое можно только после консультации с врачом. Различные методики позволяют временно снять боль или воспаление. Но заменить ими медикаменты невозможно!
В домашних условиях можно приготовить свечи. Для этого измельчите засушенную ромашку, тысячелистник, кору дуба. Залейте смесь кипятком и оставьте настаиваться в холодном месте. После этого заморозьте лечебный состав и используйте в качестве альтернативы аптечным свечам.
Мазь делается из растопленного пчелиного воска. В состав также можно добавить свиной жир и растительное масло.
Малоинвазивные методики лечения геморроя
Такие способы лечения используются на 2 или 3 стадии развития заболевания. Они помогают избавиться от причин развития геморроя, снизить воспаление и боль. Менее травматичны, чем традиционные операции.
Среди таких способов лечения выделяют:
- Лазерная и радиоволновая терапия. Проктолог воздействует на воспаленные геморроидальные узлы при помощи лазера или радиоволн.
- Склеротерапия. Для лечения в узел вводится специальный препарат. Он склеивает между собой стенки сосудов, устраняя узлы.
- Лигирование латексными кольцами. Узлы аккуратно стягиваются латексным кольцом. Приток крови к ткани блокируется. В результате узлы постепенно отмирают и отпадают, выходя с каловыми массами.
- Криотерапия. Проводится под местным обезболиванием. Воспаленные участки отмирают под воздействием низких температур.
Хирургическое вмешательство
Проводится только при геморрое 4-й стадии. Во время операции геморроидальные узлы иссекаются, края полученной раны перевязываются и сшиваются. На этом месте со временем нарастает новая соединительная ткань.
Операция помогает в дальнейшем избежать рецидивов. Однако во время восстановления пациент страдает от сильной боли. Возможно появление рубцов в заднем проходе, воспаления послеоперационных ран, кровотечения.
Как выглядит геморрой в начальной стадии?
С точки зрения легкости и эффективности лечения «подловить» болезнь на этом этапе является наиболее выгодным. Сложность с самостоятельной диагностикой тут определяется тем, что геморрой в начальной стадии очень слабо себя проявляет, т.к. небольшие узлы располагаются только внутри кишки
Прежде всего стоит обратить внимание на наличие крови в каловых массах или на туалетной бумаге, особенно если это случается регулярно. Во-вторых, иногда можно прощупать небольшую припухлость ануса, так же может отмечаться слабое ощущение постороннего предмета в прямой кишке, особенно после дефекации
Возможно слабое покалывание или чувство жжения после туалета. Все эти симптомы появляются из-за травмирования внутренних геморроидальных узлов каловыми массами.
В заключении можно сказать, что в любом случае, гораздо лучше обратиться за помощью и лечением геморроя на I стадии геморроя, чем ждать IV-й и проходить через неприятное хирургическое лечение.
Запишитесь на прием
Запишитесь на прием, позвонив по телефону
8 (862) 266-00-72
или заполнив форму online.
Закажите звонок ← Наши специалисты могут перезвонить Вам в удобное для Вас время. Звонок бесплатный!
Применение
Свечи с облепиховым составом находят применение в проктологии, гинекологии. Они снимают болезненные, воспалительные симптомы, снижают ощущение боли, способствуют быстрому заживлению благодаря восстанавливающим свойствам. Суппозитории используют с целью:
- профилактики, лечения геморроя;
- восстановления после родов, гинекологических операций;
- устранения болей при дефекации;
- лечения воспалений;
- противодействия инфекциям;
- устранения эрозии слизистой оболочки;
- заживления трещин;
- лечения язв прямой кишки.
В гинекологии
Вагинальные суппозитории с облепихой оказывают эффективное действие при лечении гинекологических патологий. Их применение дает положительные результаты в послеоперационный период и при заболеваниях женских органов. Курс лечения помогает в случае:
- эрозии шейки матки;
- герпеса;
- болезненных симптомов, сопровождающих молочницу;
- воспалений мочеполовой системы.
Свечи с облепиховым маслом в гинекологии способствуют, заживлению рубцов после операций. Суппозитории рекомендуется применять:
- для устранения болезнетворной микрофлоры при инфекциях;
- после прижиганий эрозии;
- с целью нейтрализации негативного действия антибиотиков;
- для лечения патологий, передающихся половым путем;
- после родов для ускорения заживления разрывов;
- для лечения заболеваний прямой кишки у беременных.
При геморрое
Активные вещества, которые содержат суппозитории, оказывают эффективное лечебное действие на слизистую оболочку кишечника, прямой кишки. Свечи с облепихой от геморроя обладают противовоспалительными, регенерирующими, обезболивающими свойствами. Лекарственное средство применяют с целью:
- снятия отека;
- заживления анальных трещин;
- устранения боли;
- подсушивания тканей;
- местного иммуностимулирования.
Свечи от геморроя с облепиховым маслом являются отличным антисептиком, способствуют регенерации тканей на пораженном участке слизистой. В результате использования суппозиториев, содержащих полезные компоненты:
- нормализуется кровообращение в области узлов;
- улучшается тонус слизистой оболочки;
- быстро затягиваются рубцы;
- проходят болезненные ощущения;
- укрепляются стенки сосудов;
- останавливается кровоточивость.
Профилактические мероприятия
Геморрой у подростков, детей проще предупредить, чем потом долго и упорно бороться с этим неприятным заболеванием. Предупреждение недуга состоит из налаживания дефекации, соблюдение оптимального режима питания.
Профилактика запора. Для этого родителям необходимо наладить питание, включив в рацион блюда, обогащённые клетчаткой и грубыми волокнами
Ребёнку важно кушать больше цельнозернового хлеба, плоды, отруби. Эти продукты активизируют работу ЖКТ, предотвращая скопление кала и его затвердевание.
Дробность питания
Второй совет – малыш должен кушать часто и маленькими порциями. Кроме того, подростков и школьников необходимо отучать от сухих перекусов и фаст-фуда.
Оптимальный объём жидкости. Нужно следить, чтобы ребёнок употреблял достаточный объём воды. Именно воды, а не газировки и прочих сладких напитков. Также следует приучать детей пить после сна натощак 100 мл чистой воды для «запуска» работы кишечника.
Правильная дефекация. Крайне важно приучить ребёнка опорожнять кишечник правильно. Не нужно тужиться во всю мочь, напрягая геморроидальные узлы. Дети должны испражняться быстро, без долгих потуг и продолжительного высиживания в уборной.
Удобный горшок. Полуторагодовалому малышу (да и в три года совет актуален) необходимо приобретать удобные ночные вазы, чтобы обеспечить комфорт при дефекации.
Обмывание ануса. Это гигиеническое мероприятие понижает сосудистый тонус, способствует оттоку венозной крови. После каждого испражнения ребёнка необходимо учить подмываться водой комнатной температуры.
Подвижность. Родительская задача – объяснить детям важность физических упражнений, большей активности, подвижных игр, катания на роликах, например. Можно записать ребёнка в спортивную секцию, только не в ту, где необходимо поднимать тяжести.
Отслеживание детского веса. Важно понимать, что у полного ребёнка риск заполучить увеличение и воспаление геморроидальных узелков значительно выше, чем у подростка с нормальными весовыми показателями.
Если у ребёнка обнаружено врождённое расширение венозных сплетений, расположенных в прямой кишке, необходимо регулярно наблюдаться у доктора с самого рождения либо со времени установления диагноза.
Невзирая на редкость заболевания в юном возрасте, каждому родителю следует знать, как лечить геморрой у детей. Кроме того, если взрослые будут выполнять все рекомендации по профилактике недуга, малыша можно уберечь от развития этого патологического процесса. При появлении тревожных признаков нужно проконсультироваться с проктологом, который точно установит диагноз и назначит необходимый терапевтический курс.
Факторы риска
Следующие факторы значительно увеличивают возможность заболеть геморроем:
- сидячий образ жизни ведет к застою крови в области таза и образованию геморроидальных узлов;
- частое поднятие тяжестей;
- регулярные запоры;
- злоупотребление алкогольной продукцией и острой пищей;
- ожирение;
- инфекционные и опухолевые процессы, локализованные в кишечнике;
- беременность, когда идет гормональная перестройка в организме и нарушается отток крови, сами вены при этом расширяются и истончаются.
Считается так же, что среди причин, которые вызывают геморрой есть и передающаяся по наследству слабость соединительных тканей кишечника. Именно благодаря им, вены и удерживаются в стенках кишки.
Геморрой — как лечить?
Геморрой считается заболеванием, от которого можно избавиться полностью. Современная медицина применяет целый ряд технологий, позволяющих излечить геморрой безболезненно и эффективно. Выбор метода лечения зависит от стадии заболевания и выраженности симптомов Пациентам с первой стадией можно проводить консервативное лечение флеботропными препаратами (например, детралексом) в сочетании со свечами и мазями. Эти препараты помогают бороться с такими симптомами геморроя как боль и зуд, снимают отеки и воспаления, улучшают кровоснабжение, что, в свою очередь, сопутствует общему улучшению состояния больного. Однако полного излечения от геморроя медикаментозными методами достигнуть не удается. Более действенными являются малоинвазивные процедуры: инфракрасная фотокоагуляция и склеротерапия.
Методом выбора лечения больных второй стадией являются малоинвазивные процедуры. Прежде всего, это лигирование геморроидальных узлов латексными кольцами. В некоторых случаях можно проводить инфракрасную фотокоагуляцию и склеротерапию. Лечение перечисленными способами характеризуется небольшой травматичностью и малой болезненностью для пациента, что делает их весьма привлекательными.
Лечение на ранних стадиях требует меньше времени и средств.
Узнайте, в какое время врач сможет принять вас.
Для этого нажмите «запись online» и выберите клинику.
Запись online
На сегодняшний день лигирование латексными кольцами получает все большую популярность, являясь одним из самых эффективных методов лечения геморроя. Принцип действия метода заключается в том, что колопроктолог с помощью аноскопа получает доступ к геморроидальному узлу, после чего специальным инструментом – лигатором набрасывает на узел латексное кольцо. Латексное кольцо, напоминающее по своим свойствам резиновое, сдавливает ножку узла, нарушая этим его кровоснабжение, из-за чего узел отмирает и через 6 дней отпадает при дефекации.
Лигирование латексными кольцами не производится, если между внутренними и наружными геморроидальными узлами невозможно обозначить четкую границу, что встречается при комбинированном геморрое.
При третьей, если наблюдаются боли при геморрое, лучше проводить лечение, сочетающее несколько малоинвазивных процедур. Иногда приходится прибегать к хирургическому лечению — геморроидэктомии.
В четвертой стадии методом выбора является хирургическое лечение. При противопоказаниях к геморроидэктомии следует проводить склеротерапию в сочетании с лигированием геморроидальных узлов латексными кольцами и консервативную терапию, как поддерживающее лечение.
Любой геморрой лечит врач-проктолог, который при осмотре определяет, какой формы и размеров ваш геморрой, какую он имеет стадию, назначая по результатам анализов метод терапии.
Профилактика геморроя
Профилактика геморроя заключается главным образом в исключении факторов, способствующих его развитию, и включает:
- рациональный режим питания (избегать возникновения поносов и запоров, не увлекаться вредной – жирной, острой, пряной – пищей);
- привитие, начиная с детского возраста, определенных гигиенических навыков (тщательный туалет области заднего прохода после дефекации);
- спортивные нагрузки и гимнастика, что способствует нормализации моторно-эвакуаторной функции толстой кишки и предупреждению застоя крови в органах малого таза.
Специальные условия до 30 апреля
Прием проктолога + аноскопия + ректороманоскопия
со скидкой от 1000 руб.
Чтобы узнать цену, выберите клинику
Запись online
Возможные осложнения и восстановительный период
Особенности и длительность послеоперационного периода во многом зависят от выбранной методики. Инновационные решения позволяют удалить анальную бахромку быстро и безболезненно, сводят время восстановления к минимуму и дают возможность быстро вернуться к привычному ритму жизни. При хирургическом вмешательстве основной период реабилитации пациент проводит в стационаре.
Среди возможных осложнений следует выделить:
- кровотечения – особенно вероятны при хирургическом вмешательстве в первую неделю после операции;
- психологический запор – из-за страха повредить рубцовую ткань;
- выпадение прямой кишки – при повреждении запирающего клапана;
- нагноение швов и образование свищей – при инфицировании раны;
- повышенная болезненность.
Чтобы свести к минимуму риски осложнений, в восстановительный период следует следовать всем правилам реабилитации:
- Физическая активность – практикуйте умеренные нагрузки, чтобы предотвратить застойные явления в органах малого таза. Выполняйте элементарные движения с поворотом тела, потягиванием, неспешными прогулками. Старайтесь не задействовать область брюшины.
- Откорректируйте свой рацион питания в соответствии с рекомендациями врача – запоры, диарея, метеоризм в этот период недопустимы. При необходимости врач пропишет подходящие слабительные препараты.
- Тщательно соблюдайте правила гигиены – регулярный уход позволит избежать инфицирования рубцов. Откажитесь от использования туалетной бумаги, заменив ее влажными салфетками или подмыванием. Нижнее белье должно быть натуральным, без грубых швов.
- Обрабатывайте раневую поверхность бактерицидными гелями и мазями с обезболивающим эффектом. Используйте регенерирующие средства для скорейшего восстановления тканей.
- Своевременно реагируйте на любые проявления осложнений в виде кровотечений, повышенной болезненности
В дальнейшем, во избежание рецидива, занимайтесь профилактикой – ведите подвижный образ жизни, избегайте постоянных стрессов, регулируйте режим работы и отдыха, придерживайтесь диеты, которую посоветует вам врач. Это поможет укрепить сосудистую систему и предотвратить развитие связанных с ней патологий.
Свищи прямой кишки: классификация
По форме фистулы могут быть:
- Полными (имеют два отверстия, внутреннее и наружное).
- Неполными (только с внутренним отверстием).
По локализации внутреннего отверстия в прямой кишке или анальном канале свищи бывают:
- передними;
- задними;
- боковыми.
По характеру расположения свищевого хода относительно наружного анального сфинктера, свищ может быть:
- Интрасфинктерным (подкожно-слизистым) – не затрагивает внутренний и наружный сфинктеры прямой кишки, проходит через стенку прямой кишки (наиболее прямой и короткий свищевой ход, выявляется у 25-35% пациентов).
- Транссфинктерным – проходит через сфинктер и стенку прямой кишки, диагностируется у 40-45% людей, страдающих хроническим парапроктитом.
- Экстрасфинктерным – полностью огибает сфинктер, затем проходит вдоль стенки прямой кишки и выходит на слизистую оболочку прямой кишки, выявляется у 15-25% пациентов.
Выходы всех вышеперечисленных фистул располагаются следующим образом: один расположен на коже рядом с анальным отверстием, другой – в области морганиевых крипт.
Экстрасфинктерные свищи классифицируют по степени тяжести:
- 1 степень – нет гнойников, рубцов, инфильтратов, а внутреннее отверстие узкое.
- 2 степень – в клетчатке отсутствует воспалительный процесс, однако присутствуют рубцы на тканях в области внутреннего выхода.
- 3 степень – в клетчатке выявляется гнойный воспалительный процесс, внутренний выход узкий, рубцы рядом с ним отсутствуют.
- 4 степень – в клетчатке присутствуют гнойно-воспалительные процессы или инфильтраты, внутренний выход широкий, вокруг него наблюдаются крупные рубцы.
Методы удаления анальной бахромки
Если пациент решился избавиться от перианальных кожных складок, проктолог проводит обследование и предлагает наиболее подходящий способ операции. Проблему решают с помощью классической хирургии или с применением различных малоинвазивных методик. Доступные средства современной медицины:
- прямое хирургическое вмешательство;
- криодеструкция;
- лазерное воздействие;
- радиоволновой метод.
Каждый из них имеет свои преимущества и недостатки, а также специфические противопоказания. Кроме того, немалое значение при выборе метода удаления анальной бахромки имеет цена. Она определяется объемом работ и может различаться в несколько раз.
Внимание! Консервативных методик лечения анальных бахромок не существует, поэтому все попытки самостоятельно избавиться от неприятного дефекта бессмысленны и принесут больше вреда, чем пользы
Хирургическое вмешательство
Проходит под местным обезболиванием с помощью скальпельного надреза. В современной медицине метод отошел на второй план из-за высокой инвазивности и длительного восстановительного периода, но до сих пор остается актуальным, благодаря своей доступности и надежности. Он гарантирует полное удаление бахромок без непредвиденных осложнений, но имеет свои недостатки:
- после удаления наростов в месте наложения шва остается шрам;
- требуется длительная реабилитация в стационаре, на протяжении которой наблюдаются сложности с дефекацией.
Криодеструкция
Суть метода заключается в воздействии на кожные наросты жидким азотом. Сверхнизкие температуры разрушают ткани в области применения за 2–3 минуты, мгновенное замораживают не только дермальную ткань, но и сосуды с нервными клетками, поэтому этот способ совершенно бескровный и безболезненный. Процедура не требует дополнительной анестезии, кроме того, низкие температуры оказывают дополнительный оздоравливающий эффект на прилегающие ткани, усиливая местный иммунитет, запуская процессы регенерации и микроциркуляции.
Криодеструкция имеет минимальный риск осложнений и не требует пребывания в стационаре, но недостатки процедуры во многом сходны с классической хирургией – шрамы и длительный период реабилитации (10–14 дней).
Лазерное удаление
Методика использует действие направленного инфракрасного луча. Концентрируя пучок лазера на основании кожных складок, делают точный надрез и отсекают инфракрасным лучом лишнюю ткань. Сосуды при этом автоматически прижигаются, поэтому кровотечение отсутствует. На месте воздействия формируется небольшой рубец, который со временем становится незаметным.
Операция проходит под местной анестезией и занимает считанные минуты. Спустя 1–1,5 часа после процедуры пациент может вернуться домой и вести привычный образ жизни с минимальными ограничениями в питании и повседневной гигиене. Для полноценного заживления потребуется несколько дней.
Радиоволновой метод
На данный момент считается наиболее прогрессивным. Основной инструмент – специальный радионож с высокой частотностью волны (3,8–4,0 МГц). Он действует бескровно, рассекая ткани с одновременной вапоризацией сосудов, а высокая точность и избирательность воздействия, предупреждает ожоговое повреждение соседних клеток. Кроме того, радиоволны оказывают бактерицидное воздействие, устраняя малейший риск воспаления. Все манипуляции выполняются в амбулаторных условиях, после чего пациент может сразу же идти домой.
Радиоволновой метод пациенты ценят за высокую эстетику конечного результата – он не только с максимальной аккуратностью убирает все следы неприглядных складок вокруг ануса, но и не оставляет никаких рубцов. При этом для окончательного заживления тканей требуется всего 2–3 суток.
При всей эффективности и безопасности метод имеет ряд противопоказаний:
- беременность;
- раковые заболевания;
- эпилепсия;
- наличие кардиостимулятора – радиоволны способны нарушить работу искусственного водителя ритма и вызвать остановку сердца;
- глаукома;
- серьезные эндокринные патологии;
- инфекционные процессы в острой стадии.
Как лечат геморрой в детском возрасте?
Лечение геморроя у детей назначает врач. В первую очередь ребенку необходима коррекция рациона питания с введением достаточного количества жидкости и клетчатки для устранения запоров и тщательная гигиена (обмывание) области заднего прохода. При начальной стадии этого часто бывает вполне достаточно.
Дискомфорт – боль, зуд – уменьшается при применении сидячих теплых ванночек 2-3 раза в день, симптоматических местных препаратов, по назначению врача возможны свечи с гепарином, облепиховым маслом, суппозитории или пероральные средства от запора (свечи с глицерином, микроклизмы, сиропы с лактулозой, препараты клетчатки и т. д.).
При воспалительно-гнойном процессе может потребоваться лечение в стационаре. Категорически запрещено самостоятельное вправление геморроидальных узлов и самолечение, в том числе и от запоров.
Использованы фотоматериалы Shutterstock
Нужно ли удалять складки?
Врачи не настаивают на удалении бахромок. Проблема считается косметической, поэтому пациент сам решает – избавляться от них или нет. Однако без устранения основной причины, вызвавшей их появление, удалять бахромки бессмысленно. Со временем они появятся вновь. Самое верное решение – это пройти диагностику, выявить причину патологии, устранить ее и только потом приступать к удалению.
Внимание! Анальная бахромка часто является следствие неоперативного лечения геморроя, когда опавшие геморроидальные узлы формируют излишки кожных складок по периметру ануса. Поэтому, если наличие бахромок проносит физический дискомфорт, следует незамедлительно обратиться к врачу во избежание дальнейших осложнений
Группы риска по развитию осложненных анальных бахромок:
- беременные женщины, особенно при повторной беременности при уже сформированных анальных складках;
- спортсмены-тяжелоатлеты;
- люди с дисфункцией толстого кишечника (частые запоры, диареи);
- люди, ведущие неподвижный образ жизни с сидячей или стоячей работой;
- все, кто по роду деятельности занимается переносом тяжелых грузов.
Как выглядит геморрой у детей?
Следует понимать, что новорождённые или грудничок не сможет поделиться с родителями теми неприятными ощущениями, которые сопровождают увеличение и воспаление геморроидальных узлов. В большинстве случае симптомы недуга смазаны, а внешние признаки могут вообще отсутствовать.

При нестерпимой боли , родители обязательны обратится к проктолога. Это необходимо для избавления от серьёзных патологий.
Лишь примерно с 4 лет малыш в состоянии рассказать взрослому, что его тревожат:
- болезненность при дефекации;
- зудящие ощущения;
- «помеха» в заднем проходе.
Геморрой у детей сопровождают симптомы выхода геморроидальных узелков во время потуг и втягивания обратно после акта дефекации. Если при недуге образовались анальные трещинки, то в кале либо на туалетной бумаге появляется кровь.
У ребенка 2 лет и старше могут проявляться тромбозы геморроидальных узелков – серьёзнейшие осложнения заболевания. К счастью, возникают они крайне редко, однако причиняют малышу нестерпимую боль.
Образование таких признаков должно стимулировать родителей к обязательному посещению проктолога. Это необходимо не только для избавления от негативной симптоматики, но и для дифференцирования геморроя от прочих серьёзных патологий – выпадения прямой кишки либо опухоли.