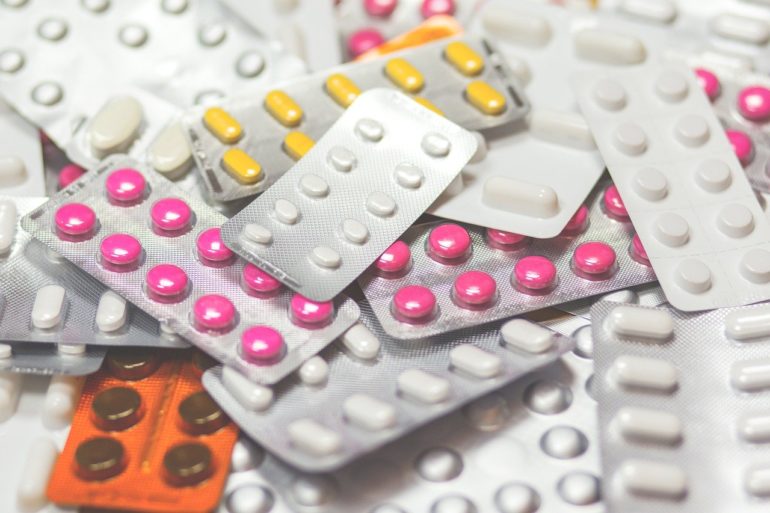
От боли в горле: леденцы, таблетки и пастилки (в таблицах и цифрах)
Содержание:
Плод во втором триместре беременности
Второй триместр начинается с 14-й недели беременности и длится по 28-ю неделю. В это время заканчивается формирование внутренних органов ребенка. У малыша уже есть все органы и системы, как у взрослого человека: головной мозг, позвоночник, конечности, подкожная жировая ткань и даже папиллярный узор на кончиках пальцев — будущие отпечатки. Ребенок растет и развивается ежедневно, а вместе с ним развиваются его внутренние органы.
На 14-й неделе печень впервые вырабатывает желчь, а поджелудочная железа начинает продуцировать гормон инсулин. Активность желез внутренней секреции возрастает. Если до этого времени в организме женщины присутствовали только ее гормоны, то во втором триместре они «дополняются» гормонами ребенка. Их вырабатывают созревающая щитовидная железа малыша, поджелудочная железа, кора надпочечников. По этой причине врачи внимательно следят за гормональным фоном будущей мамы.
pixabay.com  / 
Для чего нужно генетическое исследование ворсин хориона
С какой целью проводится исследование кариотипа при неразвивающейся беременности:
- подтверждение/исключение генетической причины прекращения развития плода;
- разработка тактики по планированию и ведению будущих беременностей у данных супругов;
- назначение супругам (в зависимости от результов анализа) тех или иных исследований, позволяющих избежать в будущем повторения замершей беременности.
Генетическая диагностика ворсин хориона позволяет выявить различные хромосомные аномалии, которые несовместимы с жизнью уже на этапе внутриутробного развития плода. Среди них:
- трисомии по аутосомам и половым хромосомам;
- моносомии по аутосомам и половым хромосомам;
- случаи полисомии по половым хромосомам;
- полиплоидии;
- структурные хромосомные аномалии (транслокации);
- наличие маркерных хромосом;
- сочетанные варианты хромосомной патологии
Описание
Внимание! Для данного исследования необходимо наличие результатов УЗИ, выполненного в 1 триместре.
Исследование выполняется для скринингового обследования беременных женщин с целью оценки риска хромосомных аномалий плода — трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса), наличие дефекта нервной трубки (ДНТ).
Биохимический скрининг I триместра беременности «двойной тест» состоит из следующих исследований:
- свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ, free b-hCG);
- РАРР-А (pregnancy associated protein A, белок А плазмы ассоциированный с беременностью).
Исследование проводится между 10 и 13 неделями беременности.
Показания:
- возраст женщины старше 35 лет;
- наличие в семье ребёнка (или в анамнезе — плода прерванной беременности) с генетически подтвержденной болезнью Дауна, другими хромосомными болезнями, врождёнными пороками развития;
- наследственные заболевания у ближайших родственников;
- радиационное облучение или другое вредное воздействие на одного из супругов до зачатия.
Подготовка
При направлении на исследование должен быть заполнен специальный направительный бланк, в котором указываются индивидуальные данные беременной женщины. К ним относится возраст, вес, результаты УЗИ для точного расчёта срока беременности с обязательным указанием даты УЗИ и ФИО врача УЗИ (КТР, БПР, количество плодов, срок беременности по УЗИ, если имеются, данные о величине шейной складки — NT nuchal translucency), наличие дополнительных факторов риска (курение, диабет, ЭКО), этническая принадлежность. Необходимо указать также ФИО направляющего врача.
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак или спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
Результаты обследования выдаются в виде бланка-отчёта. В нем указываются данные, использовавшиеся при расчётах, приводятся результаты проведённых исследований, скорректированные значения МоМ. В заключении указываются количественные показатели степени риска по трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса) и дефекту нервной трубки (ДНТ).
Результаты расчёта риска хромосомных аномалий плода на основании скрининговых биохимических исследований это статистические вероятностные показатели, которые не являются основанием для постановки диагноза, а служат показанием для дальнейших специальных методов исследования.
Количественная оценка результатов, полученных при проведении этих профильных исследований, будет производиться с помощью автоматизированной программы PRISCA (разработка фирмы DPC, США).
При использовании программы PRISCA производится коррекция медиан референсных значений с учётом индивидуальных данных. Для анализа результатов применяется расчёт МоМ (отношение полученного при исследовании результата к индивидуально скорректированной медиане референсных значений). Использование комплексного подхода повышает ценность скрининга и, по данным ряда исследований, позволяет выявлять синдром Дауна у плода в первом триместре беременности в 85–90% случаев с 5% ложноположительных результатов.
Таблетки от ангины для рассасывания для детей
Лечение ангины у детей является очень важным процессом, так как это заболевание может привести к развитию достаточно серьезных осложнений. Когда начинаются боли в горле, врачи рекомендуют применять специальные таблетки для рассасывания, которые подходят для маленьких пациентов. Во-первых, они являются более приятными на вкус, поэтому ребенка не нужно будет заставлять принимать такие средства. Во-вторых, они действуют очень быстро и эффективно.
Самыми популярными пастилками при боле в горле во время ангины для детей являются следующие:
- Стрепсилс.
- Колдрекс Лари Плюс.
- Фарингосепт.
- Септефрил.
- Нео-Ангин.
Стрепсилс для детей
Стрепсилс считается одними из самых популярных пастилок, которые помогают справиться с болью в горле. В составе почти всех форм данного препарата находятся два основных активных компонента: дихлорбезиловый спирт (2,4%) и амилметакрезол.
Для лечения ангины у детей используется специальная форма Стрепсилс. В аптеках можно найти два препарата: со вкусом клубники и со вкусом лимона. В составе этих лекарств нет сахара, так как длительное рассасывание сладких пастилок может вызывать у детей кариес
Обратите внимание, что таблетки для рассасывания Стрепсилс подходят для пациентов с шести лет
Колдрекс Лари Плюс
Средство с обезболивающим эффектом, которое активно применяется для лечения ангины у детей. Лекарство на основе активного компонента диклонина. Леденцы могут иметь разные вкусы: вишня, лимон, апельсин.
Может использоваться для лечения детей от двенадцати лет. Дозировка таблеток Колдрекс Лари Плюс является следующей: один леденец принимается через каждые два часа. Не стоит принимать больше восьми пастилок в 24 часа.
При терапии таблетки Колдрекс Лари Плюс могут вызывать следующие побочные эффекты: онемение рта, раздражение слизистой оболочки ротовой полости, тошнота, вкусовые изменения.
Фарингосепт
Фарингосепт является эффективными таблетками для рассасывания, которые очень часто используются для лечения ангины у маленьких детей. Они не имеют противопоказаний и побочных действий, не могут вызвать дисбактериоз. Последний пункт считается очень важным при терапии детей, так как из-за ослабленного иммунитета у них часто бывают с этим проблемы.
К сожалению, дети всегда болеют на ангины чаще, чем взрослые. Виной тому плохой иммунитет, который приводит к заболеваниям, особенно тогда, когда ребенок находится в коллективе. Прием Фаригносепта помогает подавить жизнедеятельность бактерий, поэтому стоит начинать лечение с первых же дней ангины.
Использовать пастилки можно с трехлетнего возраста, когда ребенок уже может рассосать леденец. Для терапии самых маленьких пациентов (3-7 лет) дозировка составляет одну пастилку три раза в 24 часа. После семи лет можно рассасывать до семи пастилок за день. Помните, что после приема таблеток нельзя пить или есть в течение двух часов.
Септефрил
Лекарство на основе активного компонента декаментоксина. Отличается эффективным антибактериальным действием, помогает усилить эффект от противомикробных препаратов, имеет фунгицидные свойства.
Для лечения ангины у детей применяется с пятилетнего возраста. Дозировка в таком случае составляет: одна пастилка три раза в 24 часа. Терапия длится не больше четырех дней. После рассасывания леденца может усиливаться выделение слюны на некоторое время.
Нео-Ангин
Лекарство на основе активных компонентов: левоментола, амилметакрезола, 2,4-дихлорбензилового спирта. Отличается антисептическими свойствами, снимает воспаление, болевые ощущения в горле при ангине.
Для лечения ангины у детей может использоваться с шести лет. Стандартная дозировка составляет: одна пастилка каждые два-три часа
Но стоит обратить внимание, что максимальная доза не может превышать шесть таблеток в 24 часа. Терапия длится не больше четырех дней
Стоматологические болезни, которые нужно обязательно лечить при беременности
От стоматологических проблем не застрахован никто, а в период вынашивания ребенка, когда и без того измотанный женский организм начинает перестраиваться и готовиться к родам – риск осложнений зуба гораздо выше. Время, когда врачи советовали перетерпеть, давно в прошлом, и теперь гинекологи настоятельно рекомендуют лечить зубы во 2 триместре.
Заболевания, которые ни в коем случае нельзя игнорировать:
Кариес – даже в стадии пятна кариозное поражение может причинить немало хлопот. Главная задача пациентки – не допустить воспаления пульпы, и вовремя запломбировать «дырку». Ограничений в пломбировочном материале нет, главное – не пользоваться мышьяком и другими токсичными соединениями, чтобы не навредить будущему ребенку.
Кариес
Пульпит – прямое последствие поздно диагностированного кариеса. Вылечить его просто так не удастся, потому что потребуется серьезное обследование с рентгеном и многократные визиты в кабинет врача с обезболиванием, бормашиной и установкой временных пломб.
Пульпит
Периодонтит – здесь опасность подстерегает тех женщин, у кого обнаружилась хроническая форма. В зависимости от типа заболевания, его придется лечить долго, до нескольких месяцев, и не всегда просто. Самый большой «подводный камень» – частые рецидивы, из-за которых может осложняться течение беременности.
Периодонтит
Гингивит – воспаление десен, хоть и протекает практически безболезненно по сравнению с пульпитом и даже кариесом, но оно может принести куда больше неприятных последствий. На фоне общей интоксикации и ослабления иммунитета начинаются сильнейшие отеки мягких тканей, вплоть до дефектов речи и затрудненного глотания.
Гингивит
Пародонтит – как и в случае с пульпитом, он является осложнением. Первые несколько дней болезнь проявляет себя как небольшое кровотечение, но позже начинает разрушаться ткань пародонта, и поражение происходит в несколько раз быстрее, чем вне беременности. Генерализованная форма особенно опасна – помимо риска потерять все зубы, она сопровождается аритмией, обмороками и общим ухудшением самочувствия.
Пародонтит
Стоматит – на фоне других заболеваний афтозные язвочки не вызывают такого беспокойства, но и здесь есть свои проблемы. Даже во втором триместре у большинства пациенток фиксируется повышенная чувствительность, потому маленькая язва может вызывать сильнейшую боль, сравнимую с поражением пульпы
Тут нужно быть осторожной и тщательно подбирать обезболивающие гели – в них не должно быть лидокаина
Стоматит
Также в период вынашивания ребенка пациентки часто жалуются на обострение налета и камня – зубы могут почернеть буквально в течение недели, и нужно срочно принимать меры. Здесь стоматологи смотрят по ситуации – как правило, используется только ручной инструмент с повторным прохождением ультразвуковой насадкой.
Беременным пациенткам на период лечения зубов категорически запрещено пользоваться ароматизированными зубными пастами и ополаскивателями. В их состав входят отдушки, которые практически гарантировано вызывают рвоту с последующим токсикозом. Чтобы укрепить зубы во время терапии, рекомендуются фтористые пасты и реминерализующий гель.
Зубная боль
Устранять боль в зубах в период беременности, конечно же, можно, но стоит понимать, она является одним из признаков инфекции, а любое инфицирование ротовой полости требует неотложного вмешательства стоматолога. Какие-либо воспалительные процессы в ротовой полости несут опасность во время вынашивания малыша и способны плохо сказаться на здоровье мамы и самого малыша. Это именно та причина, по которой прибегать к помощи анальгетиков для устранения болезненных ощущений можно лишь тогда, когда вы не имеете возможности в тот же миг обратиться к врачу.
В дырку или в надлом на зубе кладут небольшой ватный шарик, смоченный зубными каплями, гвоздичным или мятным маслом. При использовании обезболивающих таблеток с целью унять зубную боль, беременная обязательно должна соблюдать дозировку, которая указана в инструкции. Если дозировка лекарства будет превышена, это может негативно сказаться на здоровье и матери, и ребёнка.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Наши преимущества
- Специалисты. Опытные специалисты высокой квалификации, с учёными степенями помогают докторам решать сложнейшие репродуктивные проблемы пациентов.
- Индивидуальный подход, комплексные решения. Индивидуальные эффективные комплексные программы для решения проблем деторождения семейной пары с использованием всех ресурсов нашего ЦМРТ и многопрофильного госпиталя.
- Генетическая лаборатория. Современная лаборатория молекулярной генетики создана по лучшим мировым стандартам качества — от специального покрытия стен и 5-уровневой системы вентиляции, предупреждающей контаминацию (смешение биопрепаратов на молекулярном уровне), до новейшего оборудования и технологий инновационных генетических исследований.
- Международные связи. Генетическая лаборатория нашего госпиталя активно сотрудничает с лабораторией Лондонского университета, генетическими лабораториями BGI Europe и Ingenomix (Испания), международной сетью клиник IVIIVF.
Классификация
Оценка степени тяжести гестоза в баллах (Goeeke, модификация Г. М. Савельевой). До 7 баллов — легкая степень; 8-11 баллов — средняя степень; 12 баллов и более — тяжелая степень.
Классификация МКБ-10
Согласно Международной классификации болезней 10-го пересмотра (МКБ-10, 1995) гестоз классифицируется следующим образом:
- Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовый период.
- Существовавшая ранее гипертензия с присоединившейся протеинурией.
- Вызванные беременностью отеки и протеинурия без гипертензии.
- Вызванная беременностью гипертензия без значительной протеинурии.
- Вызванная беременностью гипертензия со значительной протеинурией — преэклампсия средней тяжести.
- Эклампсия во время беременности, в родах, в послеродовом периоде.
Российская классификация
В России классификация гестоза включает 4 формы, которые могут переходить друг в друга под влиянием различных причин. Эти четыре формы можно рассматривать как стадии единого патологического процесса:
- Водянка.
- Нефропатия (легкая, средняя и тяжелая степень).
- Преэклампсия.
- Эклампсия.
Также выделяют чистый гестоз (развившийся при полном здоровье) и сочетанный (на фоне различных заболеваний).
Классификация американского общества акушеров-гинекологов (ACOG)
I. Гипертензия, обусловленная беременностью.
1. Преэклампсия.
- А. Легкая степень. Диагноз легкой преэклампсии ставят, если отсутствуют признаки тяжелой преэклампсии.
- Б. Тяжелая степень. Диагноз тяжелой преэклампсии ставят при наличии одного или более критериев:
-
- повышение систолического АД более 160 мм рт.ст. либо диастолического АД более 110 мм рт.ст., зарегистрированных дважды с интервалом более 6 ч,
- потеря белка с мочой более 5 г/сут;
- олигурия (количество мочи менее 400 мл за сутки);
- неврологические и/или зрительные нарушения (головная боль, нарушения сознания, ухудшение зрения и т. д.);
- признаки отека легких и цианоз.
-
2. Эклампсия.
II. Хроническая гипертензия любой этиологии, не связанная с беременностью.
III. Преэклампсия или эклампсия, наслоившаяся на хроническую гипертензию.
IV. Транзиторная гипертензия.
V. Неклассифицируемые гипертензионные расстройства.
Классификация NHBPEP
Классификация разработана рабочей группой Национальной образовательной программы по артериальному давлению (National High Blood Pressure Education Program) в 2000 году.
1. Гестационная гипертензия (ранее обозначалась как гипертензия, индуцированная беременностью, и включала транзиторную гипертензию).
2. Преэклампсия.
- Минимальные критерии:
- АД >140/90 мм рт. ст. после 20 нед беременности.
- Протеинурия >300 мг/24 ч.
- Увеличение вероятности эклампсии.
- АД >160/110 мм рт. ст.
- Протеинурия 2,0 г/24 ч.
- Креатинин сыворотки >1,2 мг/дл.
- Тромбоциты <100 000/мм3.
- Микроангиопатический гемолиз (повышение ЛДГ). Повышение АЛТ или АСТ.
- Сохраняющаяся головная боль или другие мозговые или зрительные нарушения.
- Сохраняющаяся боль в эпигастральной области.
3. Эклампсия.
4. Преэклампсия на фоне хронической гипертензии.
5. Хроническая гипертензия.
Исправление прикуса у беременных пациенток
Тема, породившая множество споров, особенно у тех стоматологов, которые утверждают, что ношение брекетов при беременности – не только норма, но и необходимость, потому что увеличивающаяся подвижность зубов позволяет быстрее исправить их положение. На самом деле все не так просто, и существует ряд аргументов против такой терапии:
Даже второй триместр сопровождается дефицитом кальция в организме. Отсюда – повышенная хрупкость зубов и риск серьезных травм из-за корректирующей дуги. Исправление прикуса – всегда болезненный и долгий процесс. Терпеть дискомфорт решается далеко не каждая женщина
Требуется повышенное внимание к полости рта и еженедельные визиты в кабинет врача. Это всегда – лишний стресс и ухудшение психологического состояния будущей мамы
Усложняется ежедневная гигиена полости рта. Необходимо использовать специальные ершики, ополаскиватели и зубные нити.
Брекет-система
Тем не менее, беременность никак нельзя назвать абсолютным противопоказанием для лечения прикуса. Окончательное решение по установке любого аппарата принимает только врач. Для этого понадобится не только комплексное обследование, но и регулярный прием поливитаминных и минеральных комплексов, чтобы компенсировать нехватку кальция и других микроэлементов.