Отсутствие семяизвержения
Содержание:
- Наиболее частые причины появления крови в семенной жидкости
- Способы улучшения качеств спермы
- Что такое сперма
- Менингококковая инфекция, признаки и симптомы
- Сперматозоид и его строение
- Причины:
- Какие обследования проводятся при гематоспермии
- Патологии яичек
- Общие сведения о крови в сперме (гемоспермии)
- Патологии семенных пузырьков и их лечение
- Возможные причины нарушения репродуктивной функции у мужчин
- Подготовка спермы к эксплуатации
- Как вычисляют срок родов в гинекологии
- Как оценить качество спермы
- Вопрос 10. Влияет ли частота половых отношений на качество мужской спермы?
- Отклонения от нормы объема спермы
Наиболее частые причины появления крови в семенной жидкости
Гематоспермия может вызываться самыми разными причинами:
- Уретритом – воспалением мочеиспускательного канала, вызванного различными инфекциями, в том числе половыми.
- Мочекаменной болезнью, при которой слизистая уретры повреждается проходящими через нее мелкими камешками, что вызывает незначительные кровотечения.
- Различные формы простатита. Особенно часто гематоспермия появляется при калькулезной форме болезни, сопровождающейся образованием мелких камней в железистой ткани.
- Повреждением уздечки и крайней плоти. В этом случае кровянистые выделения могут наблюдаться и некоторое время после семяизвержения.
- Воспалением семявыводящих путей – протоков семенного пузырька. Гематоспермия может появиться при воспалительных процессах в яичках и их придатках.
- Кровоточащими наростами – кондиломами (генитальными бородавками), полипами, расположенными в уретре и возле отверстия мочеиспускательного канала, кистами нижней части мочевыводящих путей.
- Болезнью Виллебранда – наследственным заболеванием, сопровождающимся кровотечениями, вызванными нарушением свертываемости.
- Туберкулезным поражением мочеполовой системы.
Существуют достаточно редкие причины гемоспермии – болезни кроветворения, поражения сосудов, авитаминозы, прием препаратов, влияющих на кровяную свертываемость (антикоагулянтов).
Иногда появление кровянистых примесей в семенной жидкости бывает вызвано несколькими факторами. Поэтому точно выявить причину этого явления можно, только обратившись к врачу-урологу.
Способы улучшения качеств спермы
Не смотря на сложность процессов, происходящих в мужской репродуктивной системе, улучшить качественные и количественные показатели сперматозоидов можно с помощью внесения простых корректировок в стиль жизни и диету.
- откажитесь от вредных привычек – курение, алкоголь, наркотики;
- пейте достаточное количество чистой воды;
- сведите к минимуму возможные перегревы – нахождение в бане, сауне, подогрев сидений в автомобиле;
- делайте выбор в пользу более свободного белья и одежды;
- старайтесь избегать стрессовых ситуаций;
- ежедневная зарядка должна войти в привычку: выполняйте упражнения на укрепление лобково-копчиковой мышцы, но старайтесь избегать упражнений, которые могут нанести вред яичками;
- принимайте полезные для здоровья витамины Е и С, а также микроэлементы селен и цинк;
- для повышения подвижности сперматозоидов принимайте аминокислоты L-карнитин и L-аргинин;
- в ежедневный рацион необходимо включать достаточное количество протеинов, а также фруктов, овощей, злаков, бобовых и орехов.
Что такое сперма
Это биологическая жидкость, вырабатывающаяся в организме мужчины. Продуцируется в семенниках под действием гормонов. Химический состав спермы можно назвать весьма непростым, поскольку он насчитывает более 20 компонентов. Важными веществами считают:
- Фруктозу (входит в состав аминокислот).
- Лимонную кислоту.
- Калий и цинк в высокой концентрации.
- Медь, сера и кальций.
- А также витамин: C, B, E и A.

По характеристикам эякулят – это щелочь, если верить химии. Условно органическую жидкость можно разделить на 2 части:
- первичные половые клетки;
- плазма семени (секрет мошонки и семенников).
Половой орган мужчины под действием гормонов вырабатывает жидкость, в ее состав входят: белки, жиры, витамины, простые углеводы, ферменты и даже гормоны. Еще одно вещество, считающееся составляющим плазмы – это минералы, они также находятся в эякуляте и отвечают за уникальность состава.
Менингококковая инфекция, признаки и симптомы
Как уже говорилось, наиболее часто встречающейся формой менингококковой инфекции является назофарингит. При попадании менингококка в верхние дыхательные пути, на слизистую оболочку носоглотки развивается местный воспалительный процесс. Инкубационный период составляет 2 – 3 дня, за ним следует продромальный или начальный период заболевания, во время которого больной менингококковой инфекцией наиболее заразен. Острый назофарингит развивается в течение 1 – 3х дней и характеризуется подъемом температуры до 38,0 С, яркой гиперемией (покраснением) и зернистостью задней стенки глотки, которая покрывается слизисто-гнойным отделяемым. Также отмечается покраснение миндалин, кашель, насморк со слизистым отделяемым с примесью зелени и гноя. Заболевание может длиться 3 – 5 дней и закончиться выздоровлением, а может перейти в генерализованную форму. В этом случае проникновение возбудителя в кровоток сопровождается появлением озноба, головной болью, подъемом температуры до 40 С. Генерализованная менингококковая инфекция может приводить к развитию гнойных очагов в различных внутренних органах: легких, сердце, суставах. Но самое страшное осложнение – это менингококцемия (менингококковый сепсис). Причем у маленьких детей менингококцемия может возникнуть внезапно на фоне полного здоровья, с повышением температуры тела до 40 – 41 градусов С за несколько часов и сопровождается головной болью, неукротимой рвотой, болями в мышцах и конечностях. Характерным признаком менингококцемии является появление звездчатой геморрагической сыпи (мелкие точечные кровоизлияния на коже, которые напоминают звездное небо).
И наконец, еще одной тяжелой формой менингококковой инфекции является менингит, который также развивается на фоне острого назофарингита. Менингококковый менингит начинается остро, с подъема температуры тела до высоких цифр, резкой мучительной головной боли, неукротимой рвоты, не связанной с приемом пищи.
Все формы генерализованной менингококковой инфекции требуют немедленной госпитализации в специализированное инфекционное отделение и проведения антибактериальной, а также интенсивной дезинтоксикационной терапии.
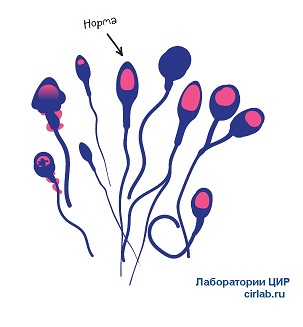
Сперматозоид и его строение
Сперматозоиды, или спермии — это очень мелкие удлиненные подвижные мужские клетки. Строение типичного сперматозоида можно подразделить на четыре участка: головка, шейка, промежуточный отдел (тело) и жгутик (хвост).
Если смотреть на головку человеческого спермия сверху, то она кажется округлой, а при взгляде сбоку — уплощенной. В головке сперматозоида находится гаплоидное ядро, прикрытое акросомой. Акросома – это особая структура, которая содержит ферменты, необходимые для проникновения сперматозоида в яйцеклетку.
В короткой шейке спермия расположена пара центриолей, лежащих под прямым углом друг к другу. Микротрубочки одной из них удлиняются, образуя осевую нить жгутика, которая проходит вдоль всей остальной части сперматозоида.
Промежуточный отдел (тело сперматозоида) расширен за счет содержащихся в нем многочисленных митохондрий, собранных в спираль вокруг жгутика. Эти митохондрии доставляют энергию для сократительных механизмов, и обеспечивают движение жгутика, а, следовательно, и всего сперматозоида.
Подвижность является наиболее характерным свойством сперматозоида и осуществляется с помощью равномерных ударов хвоста путём вращения вокруг собственной оси по направлению часовой стрелки. В норме сперматозоид движется всегда против тока жидкости, что и позволяет ему передвигаться вверх по женскому половому тракту до встречи с яйцеклеткой со скоростью 2-3 мм/мин.
Известно, что в определении пола ведущую роль играют 2 половые хромосомы — Х и Y. Сперматозоиды, содержащие Y-хромосому, называются андроспермиями, Х-хромосому — гиноспермиями. Яйцеклетку может оплодотворить, как правило, только один спермий, причём, с равной вероятностью им может быть андро- или гиноспермий, в связи с чем предварительные предсказания пола ребёнка практически невозможны. Предполагают, что мальчики чаще рождаются от мужчин, в сперме которых преобладают андроспермии.
Причины:
Семенная жидкость (или сперма) – клеточно-биохимический комплекс, состоящий из сперматозоидов и секрета предстательной и других желез, собранный в конечную композицию, называемую эякулятом, во время прохождения через ряд структур мошонки и малого таза к уретре для последующей эякуляции вовне. Некоторые патологические состояния могут нарушать целостность кровеносных сосудов и стабильность гемодинамики вдоль этого маршрута на всём пути к уретре. Повреждённые сосуды начинают пропускать кровь в сперму и/или мочу.
Одной из самых очевидных причин этого феномена можно признать проведённые незадолго до этого инструментальные вмешательства на простате (биопсия или операция), так как после подобных процедур кровь в сперме может обнаруживаться в течение нескольких недель.
Но очень часто, причина появления крови в семенной жидкости и вовсе может быть не найдена.
Среди мужчин в возрасте до 40 лет в качество основного патологического фактора преобладает инфекция мочеполовых путей. Она обычно сопровождается и другими признаками и симптомами, такими как болезненное мочеиспускание (дизурия).
Сильно выраженная или рецидивирующая гематоспермия у мужчин в возрасте 40 лет и старше может быть первым признаком онкологических состояний. В результате может потребоваться более тщательная проверка. Но риск невелик: по статистике, у мужчин старше 40 лет, у которых в сперме была кровь, рак предстательной железы развивался лишь в 4 — 6% случаев.
Какие обследования проводятся при гематоспермии
Сбор данных о заболевании. Врач спрашивает больного о времени появления кровяных следов в семенной жидкости, их частоте и периодичности. Уточняется наличие других жалоб:
Болей при семяизвержении, мочеиспускании и эрекции.
Кровавой мочи.
Боли в пояснице.
Повышения температуры.
Слабости, снижения работоспособности, повышенной потливости.
Проводится осмотр, при котором врач обращает внимание на общее состояние репродуктивного аппарата мужчины – наличие припухлостей, воспаления, язвочек, высыпаний. Обязательно проверяется крайняя плоть и уздечка, на которой могут быть надрывы.
При ощупывании (пальпации) половой зоны выявляются опухоли, воспаление, узлы
Проводится пальцевое обследование простаты через задний проход. Во время процедуры врач оценивает состояние железы – рыхлость тканей указывает на ее воспаление, а уплотнение и увеличение часто являются признаками опухолей. При выраженных воспалительных процессах можно прощупать увеличенные семявыводящие пузырьки.
Пациенту назначаются исследования:
- Общий анализ крови, при расшифровке которого выявляются признаки малокровия (анемии) и воспаления.
- Общий анализ мочи, показывающий состояние мочеполовой системы. При ложной гематоспермии проводится трехстаканный мочевой тест. Пациент мочится с утра в три емкости, а затем проводится анализ каждой порции мочи. Обнаружение красных телец (эритроцитов) в различных порциях урины позволяет определить место возникновения кровотечений – мочевой пузырь, мочеиспускательный канал, предстательная железа.
- Исследование на коагулограмму – показатели свертываемости крови. Эта процедура позволяет оценить систему свертываемости (гемостаза) у больного.
- Биохимия, показывающая состояние печени и других органов, болезни которых ухудшают гемостаз.
- Проводится анализ на простатический антиген (ПСА), показатели которого увеличиваются при заболеваниях простаты, в том числе при раке.
- Спермограмма – обследование, во время которого выясняется состав спермы. Метод обнаруживает даже микропримеси крови в эякуляте.
- Посев семенной жидкости и секрета простаты, позволяющий выявить патогенные микроорганизмы.
- ПЦР-анализы, диагностирующие половые инфекции. Можно пройти более современное исследование – Андрофлор, выявляющее разнообразную патогенную флору, даже переданную мужчине от партнерши.
- Цистоскопия – исследование мочевого пузыря и уретры. Во время него можно не только обнаружить источники кровотечения – полипы, доброкачественные опухоли, кондиломы, но и удалить их.
- УЗИ малого таза, выявляющее воспалительные и опухолевые процессы в мочевом пузыре и других тазовых органах.
- ТрУЗИ простаты – ультразвуковое исследование предстательной железы, обнаруживающее опухоли и воспаление, которые могут стать причиной гематоспермии.
С результатами диагностики нужно обратиться к урологу, который назначит лечение выявленных заболеваний.
Патологии яичек
Существуют различные внутриутробные и постнатальные патологии яичек, которые приводят нарушениям работы мужской репродуктивной системы. Причины большинства внутриутробных патологий установить доподлинно не удается. Постнатальные патологии могут возникать под действием неблагоприятных внешних факторов, заболеваний и патологий других органов и систем мужского организма. К ним можно отнести длительное воздействие токсичных веществ, истощение организма, травмы, эндокринные заболевания, болезни печени, патологии надпочечников и др.
Атрофия яичек – уменьшение массы и размера тестикул. Атрофия может быть односторонней или двусторонней. Если она вызвана нарушением, к примеру, функции гипофиза или щитовидной железы, то атрофия чаще бывает двусторонней. При травмах может быть односторонняя атрофия. В атрофированных семенниках сужаются семенные канальцы, нарушается или полностью прекращается выработка гормонов и сперматогенез.
При односторонней атрофии может наблюдаться гипертрофия второго семенника. В этом случае действует закон компенсации – здоровая гонада берет на себя функции атрофированной. То же самое происходит при удалении одного семенника по причине тяжелой патологии. Гипертрофия также может быть вызвана варикоцеле – варикозным расширением вен яичка. После операции нарушаются лимфатические сосуды и возникает лимфостаз – скопление жидкости из-за затрудненного оттока.
Известны также случаи некроза отдельных семенных канальцев или всех канальцев. Некроз может возникать при длительном воздействии токсинов или ионизирующего излучения на организм. Частичный или тотальный некроз может быть следствием перекрута яичка. Эта патология опасна гангреной и другими заболеваниями.
К патологиям также относят различные воспалительные процессы, нарушение лимфотока и кровообращения, которое может стать причиной малокровия, венозного полнокровия, тромбоза или инфаркта яичка.
Общие сведения о крови в сперме (гемоспермии)
Кровь в сперме (гемоспермия) — появление крови при эякуляции. Этот симптом вызывает сильную тревогу у мужчин, но далеко не всегда связан с серьезными заболеваниями.
В норме эякулят не должен содержать кровь. Однако у некоторых мужчин сперма приобретает красно-коричневый или розовый цвет или в ней становятся видны прожилки крови. Изменение цвета спермы может происходить периодически и постоянно.
Причиной появления крови в сперме могут быть самые неожиданные и безобидные ситуации. Например, незначительная травма кожи пениса после неудачного застегивания молнии на брюках. Но чаще, кровь в сперме становится сигналом различных заболеваний моче-половой системы. А насколько это опасно, можно узнать только посетив врача и пройдя полное обследование.
Чтобы вы до визита к врачу могли сориентироваться в наиболее вероятных причинах появления крови в сперме, предлагаем их краткий обзор.
Кровь в сперме: основные причины
Основные причины гемоспермии:
- Везикулит — воспаление семенных пузырьков (желез, вырабатывающих основную часть семенной жидкости). Характерные симптомы: боли в области таза и промежности, болезненная эрекция, постепенное нарушение половой функции, при остром процессе — температура.
- Камни семенных пузырьков — в семенных пузырьках могут образоваться небольшие камни, что выявляется при обследовании.
- Кисты семенных пузырьков — в семенных пузырьках могут образоваться небольшие мешочки с жидкостью. Заболевание может протекать бессимптомно, иногда бывают боли в низу живота.
- Простатит — воспаление предстательной железы (которая вырабатывает семенную жидкость).
- Доброкачественная гиперплазия предстательной железы (ДГПЖ) — распространенное заболевание у пожилых мужчин, при котором предстательная железа увеличивается в размерах.
- Последствия биопсии простаты — после забора кусочков ткани простаты на анализ в течение 3-4 недель может появляться кровь в сперме. Это нормально.
Все эти причины являются доброкачественными — то есть не опасны для здоровья и хорошо поддаются лечению, а в ряде случаев исчезают самостоятельно. Лечением этих заболеваний занимается уролог или уролог-андролог.
Кровь в сперме: редкие причины
Реже гемоспермия может появиться по следующим причинам:
- Половые инфекции — в том числе генитальный герпес, хламидиоз, гонорея и трихомониаз.
- Тяжелая гипертония (высокое артериальное давление).
- Нарушения свертываемости крови. Дополнительные признаки: легкая кровоточивость десен, носовые кровотечения, появление синяков на теле и др.
- Рак — в том числе рак предстательной железы, яичек и мочевого пузыря.
Эти заболевания более опасны и в их случае может потребоваться специализированное лечение. Например, при подозрении на заболевания крови необходима консультация гематолога, а если попасть к этому специалисту не удалось, можно обратиться к терапевту.
Осмотр уролога
Главная задача врача — выявить вероятные причины гемоспермии и их устранить.
Для этого ему потребуется информация о том, как часто появляется кровь в сперме, есть ли другие жалобы, каков возраст пациента, и с чего началось заболевание.
С помощью нашего сервиса вы можете найти хорошего уролога или уролога-андролога в вашем городе. Прочитайте подробнее, чем .
Осмотр у уролога обычно включает:
- осмотр половых органов и живота;
- ректальный осмотр (врач вводит палец в задний проход и ощупывает прямую кишку и предстательную железу);
- анализы мочи и крови.
Как правило, у мужчин моложе 40 лет с единичными эпизодами гемоспермии этого обследования оказывается достаточно.
Если же при осмотре или по результатам анализов уролог подозревает какое-либо заболевание, уролог может назначить ультразвуковое исследование органов малого таза или биопсию предстательной железы. Более широкое обследование может также потребоваться мужчинам старше 40 лет с постоянной или частой гемоспермией.
После осмотра или получения результатов анализов уролог может направить вас на консультацию к другим специалистам. Например, к онкологу — при обнаружении опухоли предстательной железы, гематологу — при подозрении на болезни крови, терапевту — если вы страдаете от повышенного давления. Перейдя по ссылкам, вы можете найти врачей данных специальностей с помощью нашего сервиса.
Кровь в сперме: лечение
Если кровь в сперме появлялась 1-2 раза, обследование не выявило нарушений и нет никаких дополнительных жалоб, лечение может не потребоваться.
Патологии семенных пузырьков и их лечение
- Семенной везикулит (также сперматоцистит) – воспаление семенных пузырьков, которое чаще всего причиняется бактериальной инфекцией. Симптомами сперматоцистита могут быть:
- боли неопределенного характера в области спины;
- болевые ощущения внизу живота;
- боли в половом члене, мошонке или в области промежности;
- болезненное семяизвержение;
- гемоспермия (примесь крови в сперме);
- проблемы с мочеиспусканием;
- эректильная дисфункция.
Семенной везикулит лечится, как правило, при помощи антибиотических средств.
- Гипофункция семенных пузырьков – состояние, характеризующееся снижением активности этих желез. Патология приводит к высокой вязкости семенной жидкости и пониженному содержанию фруктозы в ней . Сперматозоиды в такой сперме имеют очень низкую подвижность – т.н. астенозооспермия. Лечение гипофункции семенных пузырьков проводится с применением медикаментозной терапии (хорионический гонадотропин человека, тестостерон в низких дозировках или кломифен цитрат) либо путем хирургического вмешательства, которое используется в случае обструкции семявыводящих протоков.
- Другие болезни семенных пузырьков включают врожденные аномалии (например, агенезия, гипоплазия и кисты), приобретенные кисты, шистосомоз, опухоли и пр. Злокачественные опухолевидные поражения этих желез крайне редки, тем не менее, встречаются такие заболевания, как первичная аденокарцинома, саркома и плоскоклеточный рак.
Возможные причины нарушения репродуктивной функции у мужчин
Причин, вызывающих нарушения сперматогенеза у мужчин, очень много. Наиболее часто встречающиеся на практике – это инфекции, передаваемые половым путем (хламидийная, уреамикоплазменная и др. инфекции) и хронический простатит. Характерно то, что данные заболевания могут длительное время протекать абсолютно бессимптомно.
Следующая, наиболее частая причина – варикоцеле. Это нарушение оттока крови по вене, идущей от яичек, встречающееся в популяции у 10 – 15% мужчин, и могущее быть причиной угнетения сперматогенеза.
Реже встречаются врожденные или приобретенные гормональные и генетические нарушения. Следует отметить, что благодаря достижениям генетики стало возможным диагностировать ряд причин нарушения мужской репродуктивной функции, неизвестных ранее. В частности, это определение AZF — фактора — локуса в длинном плече Y хромосомы, ответственном за сперматогенез. При его выпадении в спермограмме выявляются грубые нарушения вплоть до азооспермии. Также ведутся работы по изучению влияния на оплодотворяющую способность сперматозоидов мутаций митохондриальной ДНК. Митохондриальные нарушения могут наследоваться или возникать de novo в зародышевых клетках. Как следствие, у пациента выявляется выраженная астено- или тератозооспермия, не поддающиеся лечению.
В ряде случаев, даже при самом детальном обследовании, установить причину не представляется возможным. В таком случае можно говорить об идиопатическом снижении фертильности.
14.06.05Ljovka
мужская репродуктивная система, медицинские обследования Другие статьи автора
Подготовка спермы к эксплуатации
При планировании ребенка мужчинам иногда требуется подготовиться не только морально — ряд несложных действий увеличат шансы зачать здорового ребенка.
Если до этого стандартным образом женщине не удалось забеременеть, то, возможно, дело в качестве мужской спермы. Для проверки этого утверждения рекомендуется сделать спермограмму. Необходимо лишь найти подходящий центр, в котором доступна такая процедура.
Следующий важный момент – пройти полное обследование: сделать анализ крови на вирусы ВИЧ, гепатита В и С, флюорографию, другие анализы для выявления возможных хронических заболеваний.
Сперматозоиды созревают за 72-74 дня, соответственно, именно такой срок — время подготовки к зачатию.
Чтобы повысить вероятность ещё больше, рекомендуется придерживаться следующих рекомендаций:
- вести максимально здоровый образ жизни: отказаться от курения и алкоголя, стрессов, придерживаться принципов правильного питания;
- не допускать переохлаждения или теплового удара, в том числе избегать посещения сауны, прогулок в холодное время в лёгкой одежде и т. д.;
- не носить узкое, неудобное белье, избегать синтетических материалов;
- рекомендуется воспользоваться витаминными препаратами, особенно сделать упор на цинк, селен, витамин Е, L-карнитин;
- избегать приема антибиотиков и стероидов, за исключением случаев, когда такие препараты назначает врач;
- минимизировать работу с распыляющимися или испаряющимися химическими веществами;
- избегать источников сильного электромагнитного, ионизирующего излучения.
Как вычисляют срок родов в гинекологии
Акушерский срок беременности берет начало от первого дня ваших последних месячных. Звучит немного странно, так как в это время ребенка еще нет, но врачам так удобнее. Кроме этого отсчитывать сроки беременности начинают и ото дня зачатия, которым стандартно считается день овуляции. В норме овуляция происходит через две недели от первого дня последней менструации.
Именно здесь и начинаются проблемы с подсчетами. Овуляции за месяц может быть две, может она сдвинуться и в обратную сторону. Сбой месячных и овуляции конкретно может произойти из-за классического стресса, приема некоторых лекарств, воспаления в репродуктивных органах и др. причин. У одних женщин, зачатие отодвигается и может случиться, прямо в «безопасный» день – перед самыми месячными. У других, менструации, напротив, могут идти и после наступившей беременности. В этих случае определить сроки будет сложнее.
Как оценить качество спермы
Нормальная сперма, как правило, белого или серого цвета. Тревогу должен вызывать эякулят розового или красного цвета, так как это говорит о том, что в сперме имеются примеси крови, причиной чего является заболевание. В таком случае необходимо незамедлительно обратиться к урологу и сдать анализы.
Еще одним показателем нормы является поведение спермы после эякуляции. Сначала она должна загустевать, превращаясь в желеобразную массу, а затем (через 5-40 минут) снова приобретать жидкую консистенцию. Поэтому желеобразные сгустки в сперме не являются нарушением, а вполне нормальны. Если сперма после эякуляции ведет себя не по описанному сценарию, это может быть свидетельством каких-то нарушений, препятствующих зачатию.
За одну эякуляцию у здорового мужчины должно выделиться от 2 до 5 мл спермы. Если объем выделений меньше 1,5 мл, речь идет о гипоспермии, а если выделяется более 5,5 мл, имеет место гиперспермия. Исключением являются случаи, когда пониженный объем спермы связан с частыми эякуляциями или, наоборот, при редких эякуляциях объем выделяющейся спермы возрастает.
Лучшим способом оценки качеств спермы является спермограмма – анализ спермы, который мужчина может сдать в любой независимой лаборатории или специализированной клинике. Согласно определению ВОЗ (Всемирной Организации Здравоохранения) нормальными считаются следующие показатели спермы:
1. Объем спермы более 2 мл.
2. Объем сперматозоидов за одну эякуляцию превышает 40 млн.
3. Концентрация сперматозоидов не менее 20 млн/мл.
4. В эякуляте содержится не менее 75% живых сперматозоидов.
5. В эякуляте содержится не менее 30% сперматозоидов нормальной формы.
6. В эякуляте содержится не менее 50% подвижных сперматозоидов.
7. В эякуляте содержится не менее 25% подвижных сперматозоидов, передвигающихся по правильной траектории.
Чтобы быть уверенным в точности полученных после исследования образца спермы результатов, мужчина должен сдать несколько анализов (2-3) с равными временными промежутками между ними, так как влияние на количество сперматозоидов оказывают множество факторов. На время обследований необходимо отказаться от ведения половой жизни. Но, даже имея на руках результаты нескольких анализов, не специалисту будет сложно комплексно оценить свою фертильность, лишь сопоставив цифры с приведенными нормами. Оценка должна быть комплексной, а это значит, что проводить ее должен профессионал. Опытный уролог или андролог учтет все аспекты и факторы, которые могут оказать влияние на репродуктивное здоровье мужчины и его способность к оплодотворению. Доктор даст полезные советы и рекомендации по восстановлению фертильности и поддержанию ее на оптимальном для зачатия уровне.
Вопрос 10. Влияет ли частота половых отношений на качество мужской спермы?
Многие мужчины спрашивают, что лучше для повышения качества спермы – половое воздержание или частые половые контакты? Как известно, и у того и другого есть свои плюсы и минусы.
Если вы часто вступаете в половые отношения, в эякуляте меньше сперматозоидов, но они более подвижны. Если вы имеете половые контакты реже, объем эякулята будет больше, но сперма будет менее подвижной.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Отклонения от нормы объема спермы
Количественные показатели спермы не менее важны, чем качественные. Объем эякулята должен быть достаточным, чтобы одна часть спермы пошла на нейтрализацию кислотной среды влагалища, а другая тем временем смогла преодолеть цервикальный канал и по маточным трубам добраться до яйцеклетки. Поэтому, чем большее количество спермы выделяется мужчиной при эякуляции (в пределах нормы), тем больше шанс забеременеть.
Если объем спермы окажется недостаточным, то большинство сперматозоидов погибнет при попытке нейтрализовать кислотную среду. А небольшого количества спермиев, достигнувших яйцеклетки, будет недостаточно, чтобы преодолеть ее защитный барьер. Не смотря на это, избыточный объем эякулята, как правило, свидетельствует о низкой концентрации сперматозоидов на 1 мл семенной жидкости, либо об их низких качественных характеристиках.
Определенные отклонения от нормы считаются серьезными патологиями, требующими специального лечения, которое позволит восстановить сперматогенез и фертильность мужчины. К ним относятся:
- Олигоспермия – критическое снижение объема эякулята, выделяемого мужчиной (не более 1-1,5 мл за одну эякуляцию).
- Полиспермия – объем спермы значительно превышает норму (8-10 мл). При этом отклонении оплодотворяющая способность сперматозоидов снижена, они менее подвижны. При оплодотворении яйцеклетки одним из таких спермиев возрастает риск выкидыша на раннем сроке беременности, могут возникнуть отклонения в развитии плода.