Болезнь кавасаки у детей
Содержание:
- Диагностика
- Механизм развития
- Факторы риска
- Симптомы
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Когда нужно срочно вызывать врача?
- Осложнения
- Лечение болезни
- Основная симптоматика и проявление
- К каким докторам следует обращаться если у Вас Болезнь Кавасаки (слизистокожножелезистыи синдром):
- Симптомы Болезни Кавасаки (слизистокожножелезистого синдрома):
- Етіологія хвороби Кавасакі
- Симптомы Болезни Кавасаки (слизистокожножелезистого синдрома):
- Симптомы, которые важно распознать вовремя
- Методы лечения
- Инфекция и гены
- Этиопатогенез
- Лечение COVID-19 у детей
- Диагностика Болезни Кавасаки (слизистокожножелезистого синдрома):
Диагностика
Так как при болезни Кавасаки могут возникать опасные для жизни осложнения, то врачи пришли к выводу о том, чтобы диагностика была наиболее простой и быстрой.
Выходом из ситуации послужила Американская классификация, позволяющая заподозрить заболевание на раннем этапе. Для этого совсем не нужны специальные тесты и анализы.

Лабораторные и инструментальные методы диагностики носят в этом случае вспомогательный характер. В основном они нужны для того, что вовремя обнаружить опасные осложнения.
Для того чтобы подтвердить диагноз болезни Кавасаки и выявить осложнения, доктора назначают:
Общий анализ крови. Многократное увеличение СОЭ свидетельствует о наличии аутоиммуного воспаления. Изменения в лейкоцитарной формуле могут показать присутствие вирусной или бактериальной инфекции в организме.
- Биохимическое исследование. Превышение С-реактивного белка свидетельствует о развитии системного иммунного воспаления. Во всем остром периоде болезни данный показатель значительно превышает норму. Также повышается уровень альфа1 — антитрипсина.
- Эхокардиография сердца. Проводится несколько раз: в момент первого установления диагноза, спустя 14 дней с начала болезни и по прошествии двух месяцев. Такая последовательность позволяет докторам не пропустить начало развития осложнений заболевания.
- ЭКГ. Выявляет скрытые нарушения сердечного ритма. При болезни Кавасаки могут развиваться различные аритмии или тахикардия. Обнаружить эти изменения очень легко, используя ЭКГ. Детям, которые перенесли данное заболевание, исследование сердца проводится регулярно.
- Рентгенография органов грудной клетки. Дает описание анатомического строения сердца и крупных сосудов. Позволяет выявить аневризмы, возникшие в крупных кровеносных сосудах. Данный метод также применяется для выявления скрытых и отдаленных последствий болезни.
Механизм развития
Нарушение было и остается довольно загадочным. Ученые не пришли к единому мнению об этиологии этого процесса, его происхождении. Однако кое-какие подвижки в плане исследований есть.
Существует группа теорий относительно патогенеза синдрома Кавасаки.
Наследственный фактор
Подавляющее большинство специалистов придерживается версии о том, что нарушение имеет генетически обусловленные черты. В пользу этого говорят, в том числе и расовые, точечные и очень избирательные предпочтения состояния. Страдают японцы, чаще прочих азиатов.
Почему так? По всей видимости, предрасположенность передается с какими-то определенными генами, с целой группой. Что и приводит к росту заболеваемости в популяции.
Точно сказать, насколько вероятна болезнь у человека с отягощенным анамнезом, пока тоже не удалось. Исследования продолжаются.
Инфекционный механизм
В основе этой теории лежит предположение о том, что всему виной вирусы (герпеса, в частности Эпштейна-Барр) или бактерии вроде стафилококков.
Здесь мнения специалистов разделяются:
- Некоторые предполагают, что нарушение имеет сугубо септическую природу. То есть начинается с поражения стенок артерий самими аномальными агентами.
- Другие же считают, что любой инфекционный очаг может стать триггером. Спусковым механизмом. И далеко не обязательно вирусу или бактерии поражать сосуды.
И здесь начинается последняя точка зрения на болезнь Кавасаки.
Аутоиммунный механизм
Сторонники этой теории считают, что септические агенты не провоцируют синдром непосредственно. Речь идет о повышении чувствительности организма.
Если бактерия или вирус воздействует достаточно долго, защитные силы дают сбой. Ослабляют позиции. Риск их неправильной работы повышается.
В конечном итоге, иммунная система атакует собственные клетки и ткани. Вызывает воспаление. В таком случае болезнь Кавасаки становится еще ближе к васкулиту.
Большая часть исследователей придерживается некоей синтетической теории. Все три механизма играют роль в этиологии. Наследственность и воздействие инфекции — вот основные виновники. Они в системе провоцируют расстройство.
Факторы риска
К факторам риска развития болезни Кавасаки можно отнести:
- Возраст: от 1 года до 5 лет
- Пол: мальчики болеют чаще, чем девочки
- Этническое происхождение: дети азиатского происхождения, особенно японцы или китайцы, и афроамериканцы более восприимчивы к болезни Кавасаки
- Генетика: если у родителей была болезнь Кавасаки, их дети более склонны к ней, что может быть связано с наследственным геном
- Окружающая среда: в северном полушарии с января по март этот показатель на 40% выше, чем в августе-октябре.
Некоторые предполагают, что это может быть реакцией на некоторые токсины или препараты, но клинические доказательства отсутствуют.
Симптомы
Болезнь Кавасаки имеет три фазы течения: острую, подострую и восстановление.
Острая стадия продолжается в среднем от 7 до 14 дней и характеризуется внезапным началом – высокой температурой до 39 °С, которая трудно сбивается даже жаропонижающими средствами. Температура держится более 3–4 дней, в некоторых случаях лихорадка не проходит в продолжение 3–4 недель.
Еще один характерный признак острой фазы заболевания – вирусный конъюнктивит без обильного слезотечения и гнойного отделяемого. Часто наблюдаются светобоязнь и повышенная возбудимость.
Среди других возможных симптомов: сыпь на теле, иногда на конечностях и в области паха, покраснение глотки, красные потрескавшиеся губы и ярко-малиновый язык, одностороннее увеличение шейных лимфоузлов. В течение первых 5–7 дней может наблюдаться бледность ногтей на руках или ногах (частичная лейконихия), позже возможны отек и покраснение тыльной стороны ладоней и стоп.
Со стороны сердечно-сосудистой системы ранние проявления синдрома Кавасаки включают острый миокардит с сердечной недостаточностью, аритмию, эндокардит и перикардит.
Патологические проявления со стороны сердца обычно начинаются примерно на 1–4-й неделе от начала заболевания, когда сыпь, лихорадка и другие ранние острые клинические симптомы начинают уменьшаться.
Подострая (вторая) стадия может длиться от 10 дней до 6–7 недель. Ее основные проявления: отслаивание кожи в околоногтевой, ладонной и подошвенной областях (на 2–3-й неделе), ребенок может жаловаться на боли в суставах и животе, иногда возникает диарея.
На подострой стадии высок риск формирования аневризм коронарных артерий. Именно на этом этапе возникает самый большой риск внезапной смерти.
Фаза восстановления продолжается 6–9 недель. Для этого этапа характерно постепенное угасание симптомов. Если удалось избежать осложнений, то к концу заболевания все физиологические показатели ребенка приходят к своим нормальным значениям, но для полного восстановления детского организма могут потребоваться еще несколько недель.
Иногда период выздоровления может занимать от нескольких месяцев до 1–2 лет.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Когда нужно срочно вызывать врача?
При подозрении на болезнь Кавасаки ребенок должен быть госпитализирован в самые короткие сроки.
Шесть симптомов, которые должны насторожить родителей:
- высокая температура, которая не снижается при приеме жаропонижающих;
- покраснение глаз;
- опухший язык ярко-малинового цвета, потрескавшиеся губы;
- покраснение и отек ладоней и стоп;
- сыпь;
- увеличение лимфоузлов на шее (одностороннее).
ВАЖНО! Не всегда болезнь Кавасаки протекает по классической схеме. В некоторых случаях заболевание имеет нетипичную картину и проявляется лишь некоторыми из вышеперечисленных симптомов, что часто усложняет диагностику
По данным медицинских источников:
- высокая температура наблюдается у 100% детей;
- конъюнктивит – у 86%;
- сыпь на коже – у 82%;
- покраснение и отек ног и рук – у 81%;
- увеличение лимфоузлов – у 71%.
По данным Американской кардиологической ассоциации (AHA), болезнь Кавасаки диагностируется при клинической картине, включающей высокую температуру (обязательно!) и 4–5 основных клинических симптомов.
Осложнения
Самыми тяжелыми осложнениями заболевания являются нарушения в работе сердечно-сосудистой системы.
Поражение сердца и сосудов при болезни Кавасаки может носить характер миокардита (50% от общего числа осложнений), проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. В редких случаях появляется перикардит (30% случаев), эндокардит (1%), аортальная или митральная недостаточность (7%).
Примерно в 20% случаев при неблагоприятном течении болезни Кавасаки и отсутствии адекватного лечения у детей формируются аневризмы коронарных артерий, которые несут в себе риск тромбообразования и разрыва артерии, что может привести к инфаркту миокарда и внутреннему кровотечению. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных и бедренных.
У детей с сопутствующими заболеваниями сердечно-сосудистой системы болезнь Кавасаки может протекать особенно тяжело и приводить к летальному исходу в процессе лечения или после него.
Также болезнь Кавасаки является основной причиной приобретенных пороков сердца у детей, но при успешном лечении такие осложнения встречаются редко.
Лечение болезни
Терапия направлена не предотвращение развития аневризмы. При лечении синдрома могут быть назначены:
- ацетилсалициловая кислота – назначают для устранения воспалительного процесса, предотвращения образования тромбов;
- антикоагулянты – Варфарин, Клопидогрел, назначают при выявлении аневризмы;
- иммуноглобулины – вводят внутривенно, желательно начинать лечение в первый 10 дней развития патологии.
Во время лечения постоянно контролируют работу сердца и состояние сосудов при помощи ангиографии и УЗИ. Если медикаментозная терапия не помогает, назначают оперативное вмешательство – стентирование, шунтирование. 
Основная симптоматика и проявление
В основную группу симптоматики входят:
- длительная ( более недели) лихорадка;
- раздражение и покраснение глаз, вызванное конъюнктивитом;
- проявление полиморфной кожной сыпи на любых участках тела;
- покраснение и уплотнение кожи в надколенной области и голени, на
- подошвах и ладонях ребенка, с последующим отшелушиванием через три недели;
- красный и отечный язык;
- активная гиперемия (кровенаполнение) губ;
- увеличение лимфатических узлов с одной стороны шеи.
В различной фазе течения болезни симптоматика отображает поражения различных органов.
Для получения более точной информации о стоимости лечения и специальных предложениях нажмите кнопку
Патологии нервной системы
Наблюдаются у детей-грудничков, на первом году жизни в виде синдрома Гийена – Барре и серозного менингита. Проявляются в первые дни, когда еще присутствует лихорадка. В острый период могут проявляться патологии с нарушением слуха, потерей сознания, паралича группы мышц (изолированного).
Энтеропатия
Проявляется в раннем, начальном периоде заболевания частым водянистым поносом с болевыми проявлениями в области живота в сопровождении рвотной интоксикации. Острая стадия характеризуется возможным развитием кишечной непроходимости и кишечной инвагинацией.
Поражение ЖП и ЖВП
Патологии выражены дисфункцией печени, с особой формой хронического холецистита (водянки), с печеночными коликами и развитием острого холецистита. Развивается в течение двух недель. Сопровождается болями, рвотой и поносом.
Сердечные патологии
Кардиологические нарушения появляются в виде воспалительных процессов сердечной мышцы, вызывающих расширение (аневризму) ее кровеносных сосудов (коронарных артерий-АКР). Аневризмы при синдроме Кавасаки появляются на шестой неделе болезни и приводят:
- к периферическим некрозам;
- ишемическому инсульту;
- тромбозам;
- ишемическому некрозу сердечной мышцы (инфаркту);
- нарушениям сердечного ритма, приводящим к синусовой тахикардии или
- различным вариантам предсердной экстрасистолии (аритмии).
Обычно, выздоровление при аневризмах наступает спустя месяц, но высокий риск летальности, обусловленный инфарктом или тромбозом, остается в первые три месяца.
В острой фазе синдрома возможен гнойный воспалительный процесс в сосудистых стенках перикарда, аневризматическая дилатация средних артерий во внутренних органах с развитием:
- Панкреатита;
- Суставного синдрома с проявлением артралгий (боли только в пораженных суставах), типичного артрита , с болью и отечностью. При прогрессировании заболевания в воспалительный процесс вовлекаются несколько суставов без особых изменений в них.
- Поражения мочевыводящей системы выражены буллезным циститом и уретритом на фоне вовремя не выявленного и нелеченного интерстициального нефрита.
В подострой форме при высокой активности синдрома Кавасаки развиваются нервно-мышечные заболевания – миопатия. Боли в мышцах – миалгии локализуются в мышцах ног и спины. В виде осложнений возможно проявление миозита. Развитие тяжелой формы дыхательной недостаточности происходит при поражении мышц диафрагмы.
У вас возникли вопросы? Обращайтесь к нам и получите ответ
по телефону: +972 2 560-97-99 (круглосуточно)
по электронной почте: ru-office@hadassah.org.il
или заполнив контактную форму
К каким докторам следует обращаться если у Вас Болезнь Кавасаки (слизистокожножелезистыи синдром):
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Болезни Кавасаки (слизистокожножелезистого синдрома), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы Болезни Кавасаки (слизистокожножелезистого синдрома):
БК, как и детские инфекции, протекает весьма динамично. В первую неделю болезни появляются лихорадка, покраснение ладоней и подошв, плотные отеки на ногах, папулез ные высыпания, исчезающие к концу 1й недели болезни. В это же время развиваются конъюнктивит, эритематозное покраснение губ и слизистой оболочки полости рта, шейный лимфаденит. На 2й неделе все клинические признаки болезни исчезают, нормализуется температура тела. Однако у ряда больных лихорадка может продолжаться несколько недель. Особенностью лихорадки является устойчивость к антибиотикам.
Уже в острой фазе болезни может развиться панкардит с поражением митрального и, реже, аортального клапанов. При тяжелом течении болезни наблюдаются сердечная недостаточность, аневризмы коронарных артерий, инфаркт миокарда. Из других клинических проявлений системного заболевания — диарея, суставной синдром, поражение ЦНС (асептический менингит, энцефалопатия) и др.
Етіологія хвороби Кавасакі
Розвиток хвороби Кавасакі у дітей включає інфекційний і генетичний фактори.
Інфекційний фактор
Точна етіологія захворювання невідома, є тільки припущення.
Основне з них пов’язує виникнення синдрому Кавасакі з дією стафілококових і стрептококових суперантигенів, що стимулюють популяцію Т-лімфоцитів, що, у свою чергу, призводить до розвитку імунних реакцій, при яких ушкоджуються ендотеліальні клітини.
Особливість епідемій хвороби – спалахи захворюваності в кінці зими та навесні. Інфекційні ознаки хвороби Кавасакі – характерні для інфекційних хвороб лихоманка, лімфаденопатія і проблеми з очима.
Симптомы Болезни Кавасаки (слизистокожножелезистого синдрома):
БК, как и детские инфекции, протекает весьма динамично. В первую неделю болезни появляются лихорадка, покраснение ладоней и подошв, плотные отеки на ногах, папулез ные высыпания, исчезающие к концу 1й недели болезни. В это же время развиваются конъюнктивит, эритематозное покраснение губ и слизистой оболочки полости рта, шейный лимфаденит. На 2й неделе все клинические признаки болезни исчезают, нормализуется температура тела. Однако у ряда больных лихорадка может продолжаться несколько недель. Особенностью лихорадки является устойчивость к антибиотикам.
Уже в острой фазе болезни может развиться панкардит с поражением митрального и, реже, аортального клапанов. При тяжелом течении болезни наблюдаются сердечная недостаточность, аневризмы коронарных артерий, инфаркт миокарда. Из других клинических проявлений системного заболевания — диарея, суставной синдром, поражение ЦНС (асептический менингит, энцефалопатия) и др.
Симптомы, которые важно распознать вовремя
Прежде всего, это температура выше 38 градусов Цельсия, которая длится дольше суток. Разумеется, она может быть признаком самых разных заболеваний, но если к ней присоединяется кожная сыпь – это уже повод срочно обращаться за медицинской помощью.
Воспаление глаз, отеки, эритемы (покраснения участков кожи), признаки воспаления слизистых – малиновый язык, яркие губы, – все это тоже может быть симптомами ПМВС.
Нередки и гастроэнтерологические проявления: диарея, рвота, боль в абдоминальной области.
Родителям непросто заметить симптомы, связанные с проблемами в работе сердца, особенно у маленького ребенка, и это уже задача врачей.
Всемирная организация здравоохранения и Американский центр контроля заболеваемости (CDC) выпустили рекомендации по диагностике, в соответствии с которыми ребенку, доставленному в больницу с вышеперечисленными симптомами, необходимо провести ряд обследований.
Это анализы крови на маркеры воспаления (повышение C‑реактивного белка, скорости оседания эритроцитов и другие) и показатели тромбообразования (уровни ферритина, D-димера и прочие).
Могут потребоваться эхокардиограмма и/или иные обследования сердца и других органов.
И, разумеется, ребенку должен быть сделан тест на COVID-19.
Возраст, в котором может проявиться новый синдром, ВОЗ определяет, как «от 0 до 19», а CDC – «менее 21 года». Примечательно то, что ПМВС встречается также у тех, кого мы привыкли называть, скорее, «молодые взрослые», чем «дети».
Важно подчеркнуть: в большинстве случаев при адекватном лечении больные поправляются в течение 4-7 дней. Случаи смерти остаются единичными, но каждый из них – невосполнимая потеря
Случаи смерти остаются единичными, но каждый из них – невосполнимая потеря.
По сведениям благотворительной организации Русфонд, в России от ПМВС погибли 5 детей, включая Марусю Паршикову.
«Мы хотим резонанса. Хотим, чтобы люди знали. Чтобы врачи знали. Чтобы изучали лучше, работали лучше, лечили лучше, относились лучше. Чтобы никто больше не столкнулся с тем, с чем столкнулись мы», – пишет Матвей Паршиков, отец Маруси на своей странице в социальной сети Фейсбук.
К его пожеланиям невозможно не присоединиться.
Методы лечения
Радикальных методов терапии заболевания не существует.
Болезнь не поддается лечению стероидами или антибиотиками.
Единственный эффективный способ – внутривенные инъекции иммуноглобулина и ацетилсалициловой кислоты одновременно.
Иммуноглобулин купирует происходящие в сосудах патологии и воспалительные процессы, тем самым препятствуя образованию аневризм.
Ацетилсалициловая кислота снижает риск появления тромбов и оказывает противовоспалительное действие. Кроме того, оба препарата снижают температуру тела, устраняют лихорадку и облегчают состояние больного.
Дополнительно могут назначаться антикоагулянты по показанию врача для профилактики образования тромбоза. Это обычно Варфарин и Клопидогрел.
Терапия кортикостероидами в данном случае опасна, так как повышается риск коронарного тромбоза сосудов.
Инфекция и гены
Фото ИТАР-ТАСС/ Артем Коротаев
Случаи ПМВС достаточно редки и чаще всего возникают в тех географических точках, где распространенность COVID-19 очень высока: в Бергамо, Лондоне, Нью-Йорке, Торонто, а теперь и в Москве.
Интересно отметить, что в 2005 году в журнале The Journal of Infectious Diseases было опубликовано исследование группы ученых Медицинской школы Йельского университета, которые установили, что триггером болезни Кавасаки у 8 (72%) из 11 обследованных ими детей был новый в то время коронавирус HCoV-NH.
Судя по всему, коронавирусы, даже сравнительно безопасные (каким был HCoV-NH), могут вызвать у ребенка системный васкулит, то есть иммунопатологическое воспаление кровеносных сосудов. Поскольку это происходит в очень редких случаях, ученые предполагают, что у таких детей существует генетическая предрасположенность к новому заболеванию.
Интересно, что из Китая и других азиатских стран не поступало сообщений о ПМВС в период пандемии, хотя синдром Кавасаки часто поражает детей азиатского происхождения. Неслучайно впервые он был описан японским педиатром Томисаку Кавасаки в 1967 году.
Большинство детей, пострадавших в Лондоне, – африканского или афро-карибского происхождения, хотя есть дети выходцев из Азии и европейцев.
«Совершенно очевидно, что предрасполагающий генетический компонент, который делает малое число детей уязвимыми для этой болезни, существует», – говорит доктор Том Манитас, исполнительный директор Центра изучения генома в Нью-Йорке. Он и его коллеги планируют секвенировать геномы 157 детей, пострадавших от ПМВС, и их родителей в поисках общих генетических особенностей.
А пока мы их не знаем, абсолютно для всех родителей актуальна информация о том, как проявляется заболевание и в каких случаях ребенку необходима срочная врачебная помощь.
Этиопатогенез
Этиология и патогенез синдрома в настоящее время до конца не изучены. Существует несколько теорий происхождения патологии — наследственная, аутоиммунная, инфекционная.
- В пользу наследственной природы болезни говорит тот факт, что люди, имеющие предков с синдромом Кавасаки, в 10% случаев тоже заболевают им. Доказано, что патология поражает близких родственников.
- Цикличность и сезонность — признаки, подтверждающие инфекционную этиологию недуга. Количество заболевших достигает максимума весной и зимой.
- Аутоиммунная теория: на воздействие токсинов организм реагирует выработкой антител к собственным клеткам эндотелия сосудов.
Современные ревматологи признают гипотезу, согласно которой недуг развивается у лиц, имеющих генетическую предрасположенность, под влиянием экзогенных факторов: бактерий и вирусов. Наиболее опасными в отношении синдрома являются стрептококковая, стафилококковая, риккетсиозная, цитомегаловирусная и герпесвирусная инфекции.
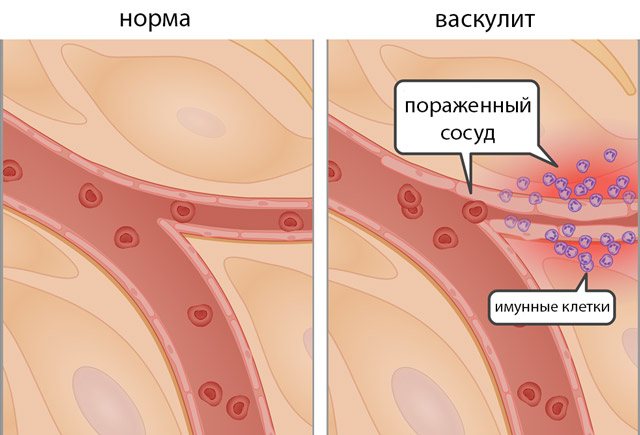
Патогенетические звенья синдрома:
- Воздействие на организм инфекционных биологических агентов,
- Активация Т-лимфоцитов,
- Выработка антител к микробам и эндотелиоцитам,
- Развитие иммунологических реакций против клеток эндотелия,
- Воспаление мышечного слоя артерий,
- Некроз гладкомышечных клеток,
- Разрушение эндотелия,
- Расщепление и расслоение эластических мембран сосудов,
- Патологическое расширение артерий и образование аневризмы,
- Фиброз стенок сосудов,
- Пролиферация и утолщение интимы,
- Появление общих симптомов заболевания,
- Сужение просвета сосуда,
- Тромбоз и окклюзия пораженной артерии.
Лечение COVID-19 у детей
После лабораторного подтверждения диагноза COVID-19 за ребенком ведется наблюдение. Обычно госпитализация не требуется, ведь большинство детей переносят болезнь легко. Препаратов, специально предназначенных для лечения данной инфекции, пока не существует, терапия имеет симптоматический характер. Применяются жаропонижающие средства для нормализации температуры, рекомендуется обильное питье, отдых и сбалансированное питание. Родители ребенка все это время должны находиться в тесном контакте с врачом. Госпитализация показана, если у ребенка долгое время держится высокая температура, усиливается кашель, возникает одышка, резко ухудшается общее состояние, что может свидетельствовать о развитии пневмонии.
При неблагоприятном течении болезни возможно развитие острого респираторного дистресс-синдрома. В этом случае применяется кислородная терапия, предполагающая механическую вентиляцию легких. В еще более сложных случаях используется экстракорпоральная мембранная оксигенация. Это комплексный и дорогостоящий метод поддержки пациентов с острой дыхательной недостаточностью.
Во многих странах медики пытаются использовать для лечения COVID-19 уже известные фармацевтические средства, эффективные при борьбе с другими болезнями. В их число входят препараты, применяемые при терапии малярии и ревматоидного артрита. Они показали неплохой результат в лабораторных тестах, однако к ним есть много вопросов в плане побочных эффектов.
Однако все эти подходы являются экспериментальными и пока не имеют достаточной доказательной базы. Их назначение оправдано только в случае реальной угрозы жизни.
Диагностика Болезни Кавасаки (слизистокожножелезистого синдрома):
Лабораторные данные. В острой фазе болезни отмечается лейкоцитоз со сдвигом влево, увеличение СОЭ.
Диагноз. Заболевание главным образом диагностируют характерным признакам, изменяющимся в динамике. В распознавании характера кардиальной патологии большое значение имеют данные ЭКГ, коронарной ангиографии и эхокардиографии.
Дифференциальный диагноз. БК дифференцируют от детских инфекций (скарлатина и менингококкцемия, вирусные инфекции), а также от васкулитов, ДБСТ, ЮРА, синдрома Стивенса — Джонсона и др. Как справедливо указывают Т. R. Cupps и A. S. Fauci, дифференциальный диагноз БК может быть труден при развитии сердечной патологии, поскольку она проявляется в период стихания острых симптомов болезни.